Przypadek
63-letni mężczyzna z nadciśnieniem tętniczym, cukrzycą i niedawno rozpoznanym rakiem płaskonabłonkowym płuc zgłasza się z rozlanym bólem brzucha i dezorientacją trwającą dwa dni. Waży 105 kg, jego ciśnienie krwi wynosi 105/65 mm/Hg, częstość akcji serca 105 uderzeń na minutę, a temperatura 99,0 stopni Fahrenheita. Jego oddech wynosi 18 oddechów na minutę, nasycenie tlenem 95% na powietrzu atmosferycznym, a ortostatyka jest dodatnia. W badaniu fizykalnym stwierdza się suche błony śluzowe i zmniejszony turgor skóry. Ocena laboratoryjna ujawnia poziom wapnia 15,5 mg/dl, poziom kreatyniny 1,2 mg/dl, poziom albuminy 4,3 g/dl i poziom fosforu 2,9 mg/dl.
Jakie jest najlepsze leczenie tego stanu?
Overview
Homeostaza wapnia obejmuje złożone interakcje pomiędzy nerkami, przewodem pokarmowym (GI) i układem kostnym poprzez wpływy hormonalne. Chociaż 99% wapnia w organizmie jest przechowywane w kościach, 50% wapnia w surowicy jest w aktywnej formie zjonizowanej, 40% jest związane z albuminami, a 10% jest skompleksowane z anionami.1 Ważne jest, aby pamiętać o tych wartościach procentowych podczas oceny stężenia wapnia w surowicy pacjenta; podwyższone stężenie wapnia w surowicy może być potwierdzone przez zastosowanie wzoru korekcyjnego (skorygowane stężenie wapnia=zmierzone stężenie wapnia całkowitego + ) lub przez bezpośredni pomiar stężenia wapnia zjonizowanego, który jest formą fizjologicznie aktywną.
Hiperkalcemia spowodowana nowotworem złośliwym jest najczęstszą przyczyną hiperkalcemii u pacjentów hospitalizowanych. U 20-30% pacjentów z chorobą nowotworową w pewnym momencie jej trwania rozwinie się hiperkalcemia.2 Ogólnie rzecz biorąc, zwiastuje to złe rokowanie z medianą przeżycia wynoszącą trzy do czterech miesięcy.3
Cztery ogólne mechanizmy są zaangażowane w patogenezę hiperkalcemii złośliwej; mechanizmy te stanowią podstawę dostępnych strategii leczenia:
- Twory osteolityczne, takie jak szpiczak mnogi, mogą działać bezpośrednio na kość, prowadząc do aktywacji osteoklastów i uwalniania wapnia;
- Mediatory humoralne wytwarzane przez komórki złośliwe, takie jak peptyd związany z hormonem przytarczyc (PTH-RP), mogą wpływać na aktywację osteoklastów i zmniejszać nerkową eliminację wapnia, powodując humoralną hiperkalcemię złośliwą;
- Niektóre nowotwory złośliwe (najczęściej chłoniaki) mogą bezpośrednio syntetyzować 1,25 (OH)2 witaminę D, co prowadzi do zwiększenia luminalnego wchłaniania wapnia i fosforu z przewodu pokarmowego; oraz
- Bezpośrednie wytwarzanie hormonu przytarczyc (PTH) przez komórki nowotworu złośliwego jest rzadkie, ale zostało zgłoszone.2
Inne czynniki, w tym upośledzenie sprawności ruchowej, mogą prowadzić do dalszej resorpcji kości i pogorszenia stanu hiperkalcemii.
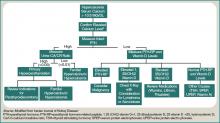
Pacjent z hiperkalcemią musi mieć systematycznie wykonywane badania, z wiedzą na temat innych przyczyn hiperkalcemii, które mogą być obecne, niezależnie od złośliwości. Przykłady obejmują pierwotną nadczynność przytarczyc, działanie leków i etiologię genetyczną. Chociaż dalsza dyskusja wykracza poza zakres tego artykułu, szerokie podejście diagnostyczne przedstawiono na rycinie 1 (po prawej).
Skuteczne postępowanie w hiperkalcemii wymaga rozważenia zarówno bezpośredniej, jak i długoterminowej sytuacji klinicznej pacjenta w świetle jego rokowania. Podstawowym celem w ostrym leczeniu hiperkalcemii jest normalizacja wartości w surowicy i zmniejszenie objawów. Należy jednak pamiętać, że zaburzenia metaboliczne zostały wywołane przez chorobę nowotworową. Na tym powinna skupiać się terapia kliniczna.
 kliknij, aby powiększyć
kliknij, aby powiększyć
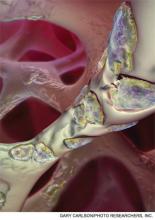
Ogenerowany komputerowo obraz wielojądrzastych osteoklastów trawiących kość beleczkową w procesie zwanym resorpcją kości. Bisfosfoniany hamują ten proces w hiperkalcemii wywołanej nowotworem złośliwym.
Przegląd danych
Płyny dożylne (IV). Dożylne nawadnianie izotonicznym roztworem soli fizjologicznej stanowi najbardziej natychmiastową i krytyczną interwencję w ostrym leczeniu hiperkalcemii złośliwej. Stan ten ma wieloraki, potencjalnie szkodliwy wpływ na nerki, włączając w to skurcz naczyń, hamowanie wchłaniania soli dystalnie i antagonizm hormonu antydiuretycznego (ADH), co prowadzi do utraty soli i wody. Zmniejszenie objętości wewnątrznaczyniowej potęguje zwiększoną reabsorpcję sodu proksymalnie w nerkach.
Sól fizjologiczna przywraca ubytek objętości, który niezmiennie występuje w warunkach wywołanej hiperkalcemią utraty soli z moczem. Przywrócenie objętości wewnątrznaczyniowej powoduje wzrost szybkości filtracji kłębuszkowej, a tym samym wzrost filtracji wapnia. Co więcej, reabsorpcja sodu i wapnia w kanalikach proksymalnych zmniejsza się wraz ze wzrostem szybkości filtracji kłębuszkowej. Dodatkowo, wzrost prezentacji sodu i wody w dystalnych kanalikach nerkowych prowokuje dalszą kalciurezę.
Oszacowano, że po nawodnieniu solą fizjologiczną stężenie wapnia powinno się zmniejszyć, przynajmniej o stopień, w jakim odwodnienie je podniosło, zwykle w zakresie od 1,6 mg do 2,4 mg na decylitr.4. Jednak samo nawodnienie rzadko prowadzi do normalizacji stężenia wapnia w surowicy u pacjentów z ciężką hiperkalcemią.
Szybkość infuzji zależy od ciężkości hiperkalcemii, wieku pacjenta i chorób współistniejących, ze szczególnym uwzględnieniem choroby serca lub nerek. Standardowym postępowaniem u większości pacjentów bez obrzęków i bez niewydolności serca lub nerek jest rozpoczęcie wlewu soli fizjologicznej w początkowej dawce od 200 mL/h do 300 mL/h. Celem jest utrzymanie wydalania moczu na stałym poziomie. Celem jest utrzymanie wydalania moczu na poziomie 100 mL/h do 150 mL/h.
Furosemid. Po podaniu płynów dożylnych w celu przywrócenia stanu eurowolemii, w przeszłości stosowano furosemid, ponieważ ma on działanie kalcynujące z wymuszoną diurezą. Jest on również przydatny w zarządzaniu i zapobieganiu przeciążeniu płynami, które występuje przy nawodnieniu solą fizjologiczną. Jednak dane nie potwierdzają jego rutynowego stosowania w celu obniżenia poziomu wapnia u pacjentów z hiperkalcemią.
Większość artykułów badających stosowanie furosemidu została opublikowana w latach 70-tych i 80-tych i dotyczyły one różnych dawek i schematów podawania, od 40 mg doustnie codziennie do 100 mg dożylnie co godzinę, ze zmienną poprawą poziomu wapnia w surowicy i efektami, które były krótkotrwałe. Chociaż niektóre badania wykazały, że te wysokie dawki (2400 mg/dobę) furosemidu mogą obniżać poziom wapnia, to w ich wyniku dochodziło do poważnych zaburzeń metabolicznych innych elektrolitów. Takie podejście wymagało częstego i inwazyjnego monitorowania, aby zapobiec tym zaburzeniom.5 Kliniczne zastosowanie tych badań doprowadziło do opublikowania zaleceń, które są tak zmienne, jak dawki stosowane w początkowych badaniach ponad 30 lat temu.
Obejmuje to rozważania, że w świetle dostępności i skuteczności bisfosfonianów furosemid może nie być już pomocny klinicznie w tym przedsięwzięciu.6 Aktualna rola furosemidu w postępowaniu u pacjentów z hiperkalcemią pozostaje w zależności od potrzeb w zarządzaniu stanami przeciążenia płynami powstałymi po agresywnej resuscytacji płynami dożylnymi.
 kliknij, aby powiększyć
kliknij, aby powiększyć
Rycina 1: Podejście diagnostyczne do hiperkalcemii.
Bisfosfoniany. Bisfosfoniany po raz pierwszy stały się dostępne w leczeniu hiperkalcemii na początku lat 90. ubiegłego wieku i radykalnie zmieniły sposób postępowania w ostrej fazie choroby oraz poprawiły długoterminowy przebieg kliniczny u pacjentów z hiperkalcemią złośliwą. Chociaż bisfosfoniany opracowano po raz pierwszy w XIX wieku do zastosowań przemysłowych, dopiero w latach 60. XX wieku doceniono ich rolę w metabolizmie kostnym.
Chociaż złożony mechanizm działania bisfosfonianów pozostaje przedmiotem toczących się badań, wiadomo, że są one kierowane do kości, gdzie hamują enzym w szlaku reduktazy HMG-CoA i promują apoptotyczną śmierć komórek osteoklastów.7 Blokując resorpcję kości wywołaną przez osteoklasty, bisfosfoniany są skuteczne w leczeniu hiperkalcemii, która występuje w różnych procesach chorobowych powodujących resorpcję kości, w tym w hiperkalcemii złośliwej. Jako stosunkowo nietoksyczne związki zdolne do nadania głębokiego i trwałego zmniejszenia stężenia wapnia w surowicy, środki te stały się preferowane w zarządzaniu ostrą i przewlekłą hiperkalcemią złośliwą.
W leczeniu złośliwej hiperkalcemii dostępnych jest pięć bisfosfonianów podawanych pozajelitowo: pamidronian, kwas zoledronowy, ibandronian, etidronian i klodronian. Etidronian i klodronian są lekami pierwszej generacji, które są mniej silne i mają więcej działań niepożądanych niż inne leki i nie są tak powszechnie stosowane. Ibandronian jest użytecznym lekiem o długim okresie półtrwania, który okazał się równie skuteczny jak pamidronian, chociaż nie był tak szeroko badany jak inne leki.
Pamidronian został dokładnie przebadany w wielu badaniach obserwacyjnych i randomizowanych oraz wykazano jego wysoką skuteczność i minimalną toksyczność w leczeniu hiperkalcemii spowodowanej wieloma przyczynami, w tym hiperkalcemii złośliwej.8,9 Maksymalny efekt obniżenia stężenia wapnia występuje przy dawce 90 mg, a dawkę często miareczkuje się na podstawie pomiaru stężenia wapnia w surowicy. Podawany w ciągu dwóch do czterech godzin, powoduje obniżenie stężenia wapnia w surowicy w ciągu jednego do dwóch dni, a jego działanie utrzymuje się do dwóch tygodni lub dłużej.
Kwas zoledronowy, jako najsilniejszy i najłatwiejszy w podawaniu bisfosfonian, jest przez wielu uważany za lek z wyboru w leczeniu złośliwej hiperkalcemii. Może być podawany w dawce 4 mg-8 mg dożylnie w ciągu 15 minut (w porównaniu z dwiema godzinami w przypadku pamidronianu). W dwóch badaniach III fazy obejmujących 275 pacjentów wykazano wyższą skuteczność kwasu zoledronowego w porównaniu z pamidronianem, przy czym u 88% pacjentów uzyskano normalizację stężenia wapnia w surowicy (w porównaniu z 70% pacjentów otrzymujących 90-mg dawkę pamidronianu).10
Mimo że leki te są stosunkowo nietoksyczne, każdy z nich może wywoływać u biorców łagodną, przemijającą chorobę typu flulike. Rzadko odnotowywano zaburzenia czynności nerek. Środki te powinny być dawkowane nerkowo i stosowane ostrożnie u pacjentów z zaawansowaną niewydolnością nerek (stężenie kreatyniny w surowicy >2,5). Osteonekrozę szczęki obserwowano u mniej niż 2% pacjentów otrzymujących dożylnie bisfosfoniany. W związku z tym zaleca się, aby pacjenci poddali się ocenie stomatologicznej przed otrzymaniem leku (jeśli jest to możliwe) i unikali inwazyjnych zabiegów stomatologicznych w okresie otrzymywania leku.11
 kliknij, aby powiększyć
kliknij, aby powiększyć
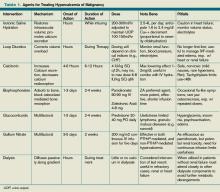
Tabela 1. Agents for Treating Hypercalcemia of Malignancy
Inne interwencje terapeutyczne. Bisfosfoniany stanowią najlepiej przebadane i najskuteczniejsze środki farmaceutyczne dostępne w leczeniu hiperkalcemii. Odstąpienie od tych leków powinno być rozważane tylko wtedy, gdy są one przeciwwskazane, w ciężkich okolicznościach lub po braku odpowiedzi pacjenta.
Kalcytonina jest od dawna dopuszczona przez FDA do leczenia hiperkalcemii u dorosłych. Wykazano w małych, nierandomizowanych badaniach z lat 70-tych i 80-tych, że szybko (w ciągu dwóch godzin) obniża poziom wapnia u pacjentów z hiperkalcemią.12,13,14 Jednak te redukcje są niewielkie (<10%) i przemijające (zwykle utrzymują się do 72 do 96 godzin) z powodu tachyfilaksji odnotowanej przy stosowaniu tego leku. Mimo to kalcytonina może być stosowana jako środek wspomagający obniżenie poziomu wapnia u pacjentów z ciężką hiperkalcemią przez kilka pierwszych dni, zanim zaczną działać inne leki.
Glukokortykoidy są stosowane w leczeniu hiperkalcemii od lat 50-tych XX wieku. Prednizon, deksametazon i metyloprednizolon mają wskazania FDA do leczenia hiperkalcemii, ale brakuje danych na ten temat i są one sprzeczne. W niewielkim (n=28) randomizowanym badaniu kontrolowanym (RCT) przeprowadzonym w 1984 roku nie wykazano dodatkowej skuteczności glikokortykoidów podawanych z płynami dożylnymi w porównaniu z samymi płynami dożylnymi.15 W innym niewielkim (n=30) RCT przeprowadzonym w 1992 roku u kobiet z przerzutowym rakiem piersi wykazano istotną poprawę u chorych leczonych prednizolonem, płynami dożylnymi i furosemidem w porównaniu z płynami dożylnymi i furosemidem.16 W innych nierandomizowanych badaniach wykazano, że odpowiedź na leczenie jest w najlepszym razie nieprzewidywalna.17 Mimo to glukokortykoidy prawdopodobnie zachowują ograniczoną rolę w leczeniu w szczególnych przypadkach, w tym hiperkalcemii wywołanej przez chłoniaki zwiększające stężenie 1,25(OH)2 witaminy D (ponieważ wchodzi ona w interakcję z receptorem regulowanym przez steroidy) lub szpiczaków mnogich, w których potencjalnie wpływają na postęp choroby.
Zazotan galu, bezwodna sól metalu ciężkiego, został wykazany w kilku randomizowanych badaniach jako skuteczny środek terapeutyczny w obniżaniu poziomu wapnia u pacjentów z hiperkalcemią.18,19 Ponadto, w podwójnie zaślepionym badaniu 64 pacjentów z hiperkalcemią spowodowaną nowotworem złośliwym wykazano, że azotan galu jest co najmniej tak samo skuteczny jak pamidronian w ostrej kontroli hiperkalcemii związanej z nowotworem.20 Jednak konieczność ciągłej infuzji przez okres pięciu dni ograniczyła zastosowanie tego środka.
Hemodializa z użyciem dializatu pozbawionego wapnia została wykazana w małych, nierandomizowanych badaniach jako tymczasowo skuteczna metoda obniżania poziomu wapnia w surowicy.21,22 Jednak ten sposób leczenia powinien być zarezerwowany dla pacjentów z ciężką hiperkalcemią, u których agresywne uzupełnianie objętości wewnątrznaczyniowej i bisfosfoniany nie są wskazane (np. pacjenci z istotną niewydolnością serca lub nerek) i u których podstawowa etiologia prawdopodobnie odpowiada na inne leczenie. Ponadto należy rozważyć stosowność takich inwazyjnych procedur tymczasowych u pacjentów z rakiem przerzutowym.
Powrót do przypadku
Ten pacjent miał poziom wapnia zjonizowanego 1,9 mmol/l (norma 1,1-1,4 mmol/l). Rozpoczęto u niego agresywne nawadnianie dożylne za pomocą soli fizjologicznej i kwasu zoledronowego. Dokonano przeglądu jego domowych leków i potwierdzono, że nie przyjmował takich przeciwwskazanych leków, jak tiazydy lub suplementacja wapnia/witaminy D.
Dalsza praca nad etiologią jego hiperkalcemii ujawniła odpowiednio stłumione, nienaruszone PTH i normalne poziomy 25 (OH) witaminy D i 1,25 (OH)2 witaminy D. Jego nienaruszony PTH-RP był podwyższony do 10pmol/l i odpowiadał hiperkalcemii złośliwej.
Poproszono o konsultacje onkologiczne i z zakresu opieki paliatywnej, aby pomóc w koordynacji leczenia raka płuc pacjenta; zaplanowano chemioterapię systemową. Jego objawy powoli się poprawiały, a 72 godziny po przyjęciu stężenie wapnia w surowicy uległo normalizacji. Został wypisany z planem rozpoczęcia chemioterapii i dalszej obserwacji onkologicznej.
Dolna linia
Doraźne leczenie hiperkalcemii spowodowanej nowotworem złośliwym koncentruje się na obniżeniu stężenia wapnia w surowicy za pomocą różnych środków farmakologicznych. Jednak w tej populacji pacjentów o wysokiej śmiertelności najważniejsze są kwestie długoterminowe, takie jak leczenie nowotworu złośliwego i dyskusja na temat celów opieki. TH
Dr Hartley i dr Repaskey są instruktorami klinicznymi w zakresie chorób wewnętrznych na Uniwersytecie Michigan Health System. Dr Rohde jest klinicznym asystentem profesora medycyny wewnętrznej w UMHS.
- Assadi F. Hypercalcemia: podejście oparte na dowodach do przypadków klinicznych. Iran J Kidney Dis. 2009;3:(2):71-79.
- Stewart A. Hypercalcemia associated with cancer. N Engl J Med. 2005;542(4):373-379.
- Seccareccia D. Cancer-related hypercalcemia. Can Fam Physician. 2010;56:(3):244-246.
- Bilezikian JP. Postępowanie w ostrej hiperkalcemii. N Engl J Med. 1992; 326(18):1196-1203.
- Suki WN, Yium JJ, VonMinden M, et al. Acute treatment of hypercalcemia with furosemide. N Engl J Med. 1970;283:836-840.
- LeGrand SB, Leskuski D, Zama I. Narrative review: furosemide for hypercalcemia: an unproven yet common practice. Ann Intern Med. 2008;149:259-263.
- Drake MT, Bart LC, Khosla S. Bisphosphonates: mechanism of action and role in clinical practice. Mayo Clinic Proc. 2008;83(9):1032-1045.
- Nussbaum SR, Younger J, Vandepol CJ, et al. Single-dose intravenous therapy with pamidronate for the treatment of hypercalcemia of malignancy: comparison of 30-, 60-, and 90-mg dosages. Am J Med. 1993; 95(3):297-304.
- Gucalp R, Ritch P, Riernik PH, et al. Comparative study of pamidronate disodium and etidronate disodium in the treatment of cancer-related hypercalcemia. J Clin Oncol. 1992;10(1):134-142.
- Major P, Lortholary A, Hon J, et al. Zoledronic acid is superior to pamidronate in the treatment of hypercalcemia of malignancy: a pooled analysis of two randomized, controlled clinical trials. J Clin Oncol. 2001;19(2): 558-567.
- Tanvetyanon T. Management of the adverse effects associated with intravenous bisphosphonates. Ann Oncol. 2006;17(6):897-907.
- Wisneski LA, Croom WP, Silva OL, et al. Salmon calcitonin in hypercalcemia. Clin Pharmacol Ther. 1978; 24:219-222.
- Binstock ML, Mundy GR. Effect of calcitonin and glucocorticoids in combination on the hypercalcemia of malignancy. Ann Intern Med. 1980;93(2):269-272.
- Nilsson O, Almqvist S, Karlberg BE. Kalcytonina łososiowa w ostrym leczeniu umiarkowanej i ciężkiej hiperkalcemii u człowieka. Acta Med Scand. 1978;204(4): 249-252.
- Percival RC, Yates AJ, Gray RE, et al. Role of glucocorticoids in management of malignant hypercalcemia. Br Med J. 1984;289(6440):287.
- Kristensen B, Ejlertsen B, Holmegaard SN, et al. Prednisolone in the treatment of severe malignant hypercalcemia in metastatic breast cancer: a randomized study. J Intern Med. 1992;232(3):237-245.
- Thalassinos NC, Joplin GF. Failure of corticosteroid therapy to correct the hypercalcemia of malignant disease. Lancet. 1970;2(7672):537-538.
- Warrell RP Jr, Murphy WK, Schulman P, et al. A randomized double-blind study of gallium nitrate compared with etidronate for acute control of cancer-related hypercalcemia. J Clin Oncol. 1991;9(8):1467-1475.
- Warrell RP Jr, Israel R, Frisone M, et al. Gallium nitrate for acute treatment of cancer-related hypercalcemia: a randomized, double-blinded comparison to calcitonin. Ann Intern Med. 1988;108:669-674.
- Cvitkovic F, Armand JP, Tubiana-Hulin M, et al. Randomized, double-blind, phase II trial of gallium nitrate compared with pamidronate for acute control of cancer-related hypercalcemia. Cancer J. 2006;12 (1):47-53.
- Cardella CJ, Birkin BL, Rapoport A. Role of dialysis in the treatment of severe hypercalcemia: report of two cases successfully treated with hemodialysis and review of the literature. Clin Nephrol. 1979; 12(6):285-290.
- Koo WS, Jeon DS, Ahn SJ, et al. Calcium-free hemodialysis for the management of hypercalcemia. Nephron. 1996;72(3):424-428.