Medically reviewed by Drugs.com. Last updated on Feb 25, 2020.
- Health Guide
- Disease Reference
- Care Notes
- Medication List
- Q & A
What is a Seizure?

A seizure is a sudden change in the brain’s normal electrical activity. Podczas napadu komórki mózgowe „strzelają” w sposób niekontrolowany z szybkością do czterech razy większą od normalnej, tymczasowo wpływając na sposób zachowania, poruszania się, myślenia lub odczuwania danej osoby.
Są dwa główne typy napadów:
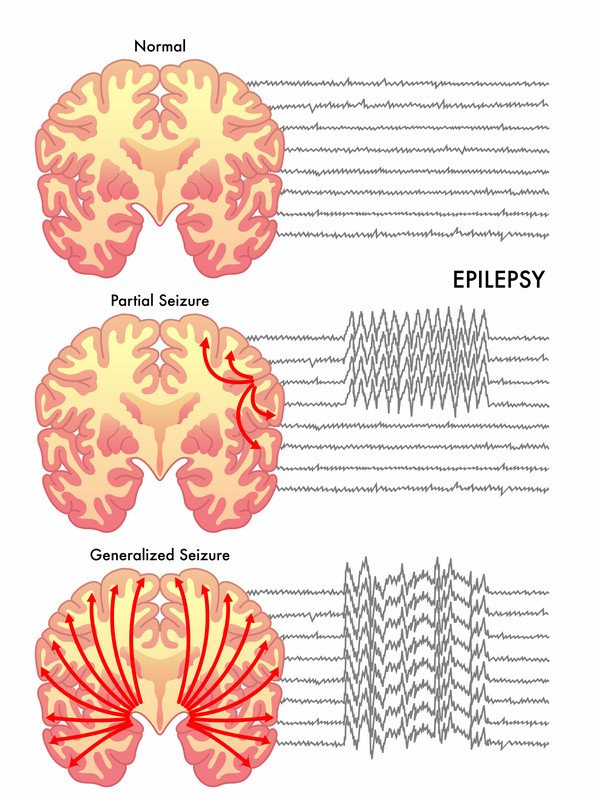
- Pierwotne napady uogólnione – Napad dotyka całej kory mózgowej, zewnętrznej części mózgu, w której znajduje się większość komórek mózgowych. W tym typie napadów nieprawidłowe odpalanie komórek mózgowych występuje po obu stronach mózgu mniej więcej w tym samym czasie.
- Napady częściowe (ogniskowe) – Nieprawidłowe odpalanie komórek mózgowych rozpoczyna się w jednym regionie mózgu i pozostaje w tym jednym regionie.
Wiele stanów może wpływać na mózg i wywołać napad, w tym:
- Uraz mózgu, przed lub po urodzeniu
- Zakażenia, zwłaszcza zapalenie opon mózgowych i mózgu
- Jedzenie lub picie substancji toksycznych
- Problemy metaboliczne
- Wysoka gorączka (u dzieci)
- Warunki genetyczne, w tym stwardnienie guzowate
- Nieprawidłowości strukturalne w naczyniach krwionośnych mózgu
Napady są częste. Osoba może mieć tylko jeden napad bez nawrotów. Padaczka jest stanem, w którym napady wciąż powracają.
Objawy
Pierwotne napady uogólnione
Różne typy pierwotnych napadów uogólnionych powodują różne objawy:
- Uogólniony napad toniczno-kloniczny (zwany także napadem grand mal) – W tym typie napadu osoba zwykle traci przytomność i upada na ziemię. Wszystkie mięśnie ciała mogą skurczyć się jednocześnie w trwałym skurczu lub mogą skurczyć się w serii krótszych, rytmicznych skurczów, lub w obu przypadkach. Niektórzy pacjenci tracą również kontrolę nad jelitami lub pęcherzem. Epizod napadu trwa zazwyczaj krócej niż minutę, po czym następuje okres senności (ospałości) i chwilowej dezorientacji. Często mięśnie są bardzo obolałe po napadzie uogólnionym.
- Napad nieobecności (zwany również napadem petit mal) – W tym typie napadu utrata przytomności jest tak krótka, że osoba zwykle nie zmienia pozycji. Przez kilka sekund osoba może mieć pusty wzrok lub szybko mrugać. Ten typ napadu zwykle rozpoczyna się w dzieciństwie lub wczesnej młodości.
- Stan padaczkowy – stan przedłużającego się napadu (20 minut lub dłużej) lub serii napadów bez pełnego odzyskania przytomności. Jest to nagły przypadek medyczny zagrażający życiu.
Napady częściowe (ogniskowe)
Różne rodzaje napadów częściowych powodują różne objawy:
- Napad częściowy prosty – W napadzie częściowym prostym wyładowania elektryczne związane z napadem pozostają zlokalizowane, tak że osoba doświadcza uczucia, wrażenia, ruchu lub innego objawu bez utraty przytomności. Podczas napadu częściowego prostego, osoba pozostaje przytomna i świadoma. Objawy różnią się w zależności od konkretnego obszaru mózgu, którego dotyczą i mogą obejmować:
- Drgawki w jednej części ciała
- Doświadczenie nietypowych zapachów lub zniekształconego otoczenia
- Niewyjaśniony strach lub gniew
- Złożony napad częściowy – Jest to najczęstszy rodzaj napadu częściowego. W tym typie napadu osoba traci świadomość otoczenia i nie reaguje lub reaguje tylko częściowo. Może wystąpić puste spojrzenie, żucie lub mlaskanie wargami, lub powtarzające się ruchy rąk. Po napadzie osoba jest zwykle zdezorientowana i nie pamięta epizodu.

Każdy z typów napadów częściowych może stać się napadem uogólnionym, jeśli aktywność elektryczna rozprzestrzenia się z części mózgu, w której rozpoczął się napad, na resztę kory mózgowej.
Po napadach często następuje okres senności, senności i dezorientacji. Dzieje się tak najczęściej w przypadku napadów uogólnionych. Objawy te nie są częścią samego napadu, ale są związane z regeneracją mózgu po skutkach napadu. Dodatkowo, bezpośrednio przed złożonymi napadami częściowymi i uogólnionymi mogą wystąpić objawy ostrzegawcze zwane aurą. Aura jest w rzeczywistości krótkim prostym napadem częściowym, który zazwyczaj obejmuje zmiany w percepcji wzrokowej, zapachu, smaku lub stanu emocjonalnego.
Diagnostyka
Jest mało prawdopodobne, że będziesz miał objawy napadu podczas pobytu w gabinecie lekarskim lub na oddziale ratunkowym. Z tego powodu ważne jest, aby poprosić każdego, kto był świadkiem napadu, aby opisał zdarzenie i zapisał je dla lekarza. Opis ten może pomóc lekarzowi określić rodzaj napadu, który wystąpił.
Diagnoza opiera się głównie na opisanych objawach. Zazwyczaj badanie przedmiotowe i badanie neurologiczne są normalne pomiędzy napadami. Osoba dorosła, która doświadcza napadu po raz pierwszy, zostanie oceniona za pomocą skanu głowy i badań krwi w poszukiwaniu zaburzeń równowagi chemicznej. Lekarz zleci wykonanie tomografii komputerowej (CT) lub rezonansu magnetycznego (MRI) mózgu. Większość osób z nowym rozpoznaniem napadów poddawana jest badaniu elektroencefalogramu (EEG), które monitoruje i rejestruje fale mózgowe za pomocą serii elektrod umieszczonych na skórze głowy. Specyficzne nieprawidłowości we wzorcach fal mózgowych mogą pomóc lekarzowi w określeniu rodzaju napadu, który może wystąpić u pacjenta. Badanie EEG jest krótką procedurą ambulatoryjną.


Na podstawie wywiadu i wyników badań lekarz zdecyduje, czy ma wystarczającą ilość informacji, aby określić rodzaj napadu i jego przyczynę. Jeśli nie, lekarz może skierować pacjenta do neurologa w celu dalszej oceny.
Przewidywany czas trwania
Około 5% do 10% ludzi będzie miało co najmniej jeden napad w ciągu swojego życia. Dla wielu z tych osób, problem jest jednorazowy i nie powróci. W około 1 z 10 przypadków, jednak, napady nadal występują, a osoba jest zdiagnozowana jako mająca padaczkę.
Padaczka może być chorobą przez całe życie, ale wiele osób z historią wielokrotnych napadów w końcu przestanie mieć napady. Ludzie, którzy są młodsi, gdy zaczynają się napady i którzy mają normalne badania neurologiczne, mają większe szanse na to, że w pewnym momencie przestaną mieć napady. U osób z aktywną padaczką, częstotliwość i ciężkość napadów można zmniejszyć za pomocą leków.
Prewencja
Padaczka może być spowodowana urazem głowy lub jakąkolwiek chorobą, która wpływa na mózg. Najlepszym sposobem zapobiegania napadom jest unikanie urazów głowy. Można zrobić następujące rzeczy:
- Unikać sytuacji, w których może dojść do urazu głowy.
- Zapinać pasy bezpieczeństwa podczas jazdy samochodem.
- Wyposażyć samochód w poduszki powietrzne.
- Nosić atestowany kask podczas jazdy na łyżwach, motocyklu lub rowerze.
- Używaj ochronnego nakrycia głowy podczas uprawiania sportu.
Jeśli masz aktywne zaburzenie napadowe, ważne jest również podjęcie środków ostrożności w celu zminimalizowania ryzyka obrażeń w przypadku wystąpienia napadu. Z tego powodu, generalnie zaleca się, aby pacjenci nie prowadzili pojazdów mechanicznych lub innych niebezpiecznych maszyn, dopóki napady nie będą dobrze kontrolowane. Na ogół oznacza to odczekanie co najmniej sześciu miesięcy od ostatniego napadu.
Leczenie
Głównym celem leczenia padaczki jest zapobieganie napadom w jak największym stopniu i minimalizowanie skutków ubocznych.
Gdy napady są związane z możliwą do zidentyfikowania chorobą lub stanem – takim jak nadużywanie alkoholu lub poważny brak równowagi chemicznej we krwi – napady zwykle ustępują po usunięciu problemu. Jeśli nie można znaleźć medycznej przyczyny napadów, a napady nadal występują, przepisuje się leki przeciwpadaczkowe. Leczenie padaczki może być złożone. Jeśli pojedynczy lek nie pozwala w pełni kontrolować napadów, kolejnym krokiem jest zwykle skierowanie do neurologa.
Stan padaczkowy jest stanem nagłym zagrażającym życiu. Jeśli nie jest odpowiednio leczony, stan ten może spowodować zarówno uszkodzenie mózgu, jak i niewydolność innych ważnych narządów. Leczenie obejmuje podawanie leków przeciwpadaczkowych dożylnie (do żyły) do momentu opanowania napadów.
Leki przeciwpadaczkowe mogą powodować różne działania niepożądane, a wystąpienie działań niepożądanych jest bardziej prawdopodobne w przypadku większych dawek. Działania niepożądane obejmują zaburzenia żołądkowo-jelitowe, podwyższenie enzymów wątrobowych, niską liczbę białych krwinek z podwyższonym ryzykiem infekcji, przyrost masy ciała, senność, dezorientację i problemy z pamięcią, zawroty głowy i problemy z równowagą, drżenie i podwójne widzenie.
Gdy leki nie są w stanie kontrolować napadów u danej osoby, można rozważyć zabieg chirurgiczny. Decyzja o operacji zależy od wielu czynników, w tym od częstości i nasilenia napadów, ryzyka uszkodzenia mózgu pacjenta lub urazu spowodowanego częstymi napadami, wpływu na jakość życia, ogólnego stanu zdrowia pacjenta oraz prawdopodobieństwa, że operacja pozwoli kontrolować napady.
Kontrowersje budzi fakt, czy osoby, u których wystąpił pojedynczy, izolowany napad, powinny być leczone. Ogólnie rzecz biorąc, leczenie jest zalecane pacjentom, u których występują nieprawidłowości ujawniające się w badaniu neurologicznym, skanie mózgu lub EEG. Nieprawidłowości te zwiększają szansę, że u danej osoby wystąpi więcej napadów. Nawet w przypadku osób, u których te nieprawidłowości nie występują, istnieją pewne dowody na to, że leczenie może zmniejszyć ryzyko wystąpienia większej liczby napadów. Ta ewentualna korzyść musi być zrównoważona z ryzykiem działań niepożądanych leków.
Kiedy wezwać specjalistę
Każdy, kto ma napad po raz pierwszy, musi być oceniony przez lekarza specjalistę. W przypadku osób z padaczką, które mają krótkie, samoograniczające się napady, nie ma konieczności wzywania lekarza ani udawania się na pogotowie po wystąpieniu pojedynczego napadu. Należy jednak szukać pomocy w nagłych wypadkach:
- Jeżeli pacjent nie powróci całkowicie do swojego normalnego stanu po napadzie i okresie po napadzie, który zazwyczaj trwa krócej niż 30 do 60 minut
- Jeśli sam napad trwa dłużej niż kilka minut
- Jeśli pacjent ma wiele napadów
- Jeśli podczas napadu doszło do urazu
Jeśli znajdujesz się w pobliżu osoby mającej napad toniczno-kloniczny (grand mal, drgawki), pomóż tej osobie położyć się i obróć ją na jeden bok. Podłóż coś miękkiego pod głowę osoby i rozluźnij ciasne ubranie. Nie należy krępować rąk ani nóg i nie wkładać niczego do ust. Wciskanie czegoś do ust może spowodować więcej szkody niż pożytku. Napad powinien trwać krócej niż jedną do dwóch minut.
Jeśli jesteś w pobliżu osoby, która ma złożony napad częściowy, pozostań przy niej, rozmawiaj spokojnie i chroń ją przed samookaleczeniem. Nie należy jej krępować. Osoba ta może być w stanie reagować na proste polecenia, takie jak: „Usiądź”. Jeśli jest to konieczne po napadzie, wyjaśnij gdzie jesteś i co się stało.
Prognoza
Napady, które mają możliwą do zidentyfikowania przyczynę (taką jak brak równowagi chemicznej lub nadużywanie alkoholu) zazwyczaj ustępują, gdy stan medyczny jest leczony. Wiele osób, które mają napady bez uchwytnej przyczyny, w końcu przestaje mieć napady, szczególnie jeśli napady zaczęły się w dzieciństwie. Napady zwykle można dobrze kontrolować za pomocą leków.
.