Revisado médicamente por Drugs.com. Last updated on Feb 25, 2020.
- Guía de salud
- Referencia a la enfermedad
- Notas de cuidado
- Lista de medicamentos
- Q &A
¿Qué es una convulsión?

Una convulsión es un cambio repentino en la actividad eléctrica normal del cerebro. Durante una convulsión, las células cerebrales se «disparan» de forma incontrolada a una velocidad hasta cuatro veces superior a la normal, afectando temporalmente a la forma en que la persona se comporta, se mueve, piensa o siente.
Hay dos tipos principales de convulsiones:
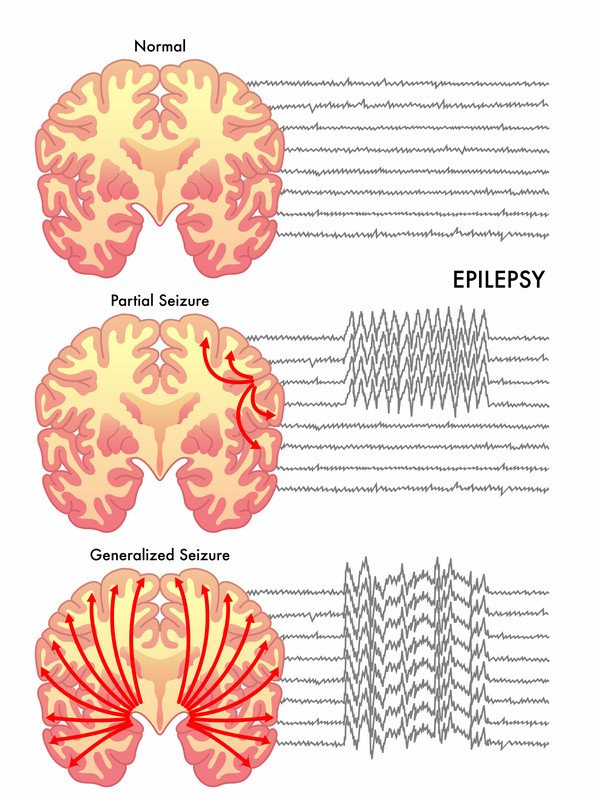
- Convulsiones primarias generalizadas: la convulsión afecta a toda la corteza cerebral, la porción externa del cerebro que contiene la mayoría de las células cerebrales. En este tipo de crisis, el disparo anormal de las células cerebrales se produce en ambos lados del cerebro aproximadamente al mismo tiempo.
- Crisis parcial (focal) – El disparo anormal de las células cerebrales comienza en una región del cerebro y permanece en esa región.
Muchas condiciones pueden afectar al cerebro y desencadenar una convulsión, incluyendo:
- Lesión cerebral, ya sea antes o después del nacimiento
- Infecciones, especialmente meningitis y encefalitis
- Comer o beber sustancias tóxicas
- Problemas metabólicos
- Fiebre alta (en niños)
- Condiciones genéticas, incluyendo la esclerosis tuberosa
- Anomalías estructurales en los vasos sanguíneos del cerebro
Las convulsiones son comunes. Una persona puede tener una sola convulsión sin que se repita. La epilepsia es una enfermedad en la que las convulsiones siguen siendo recurrentes.
Síntomas
Convulsiones generalizadas primarias
Los diferentes tipos de convulsiones generalizadas primarias causan diferentes síntomas:
- Convulsión tónico-clónica generalizada (también llamada convulsión de gran mal) – En este tipo de convulsión, la persona suele perder el conocimiento y caer al suelo. Todos los músculos del cuerpo pueden contraerse a la vez en una contracción sostenida, o pueden contraerse en una serie de contracciones rítmicas más cortas, o ambas. Algunos pacientes también pierden el control de los esfínteres. El episodio de convulsión suele durar menos de un minuto y va seguido de un periodo de letargo (pereza) y confusión temporal. A menudo los músculos están muy doloridos después de una convulsión generalizada.
- Convulsión de ausencia (también llamada convulsión de pequeño mal) – En este tipo de convulsión, la pérdida de conciencia es tan breve que la persona no suele cambiar de posición. Durante unos segundos, la persona puede tener la mirada perdida o parpadear rápidamente. Este tipo de convulsión suele comenzar en la infancia o en los primeros años de la adolescencia.
- Estado epiléptico – Estado de una convulsión prolongada (20 minutos o más) o una serie de convulsiones sin recuperar totalmente la conciencia. Se trata de una emergencia médica que pone en peligro la vida.
Convulsiones parciales (focales)
Los distintos tipos de convulsiones parciales provocan síntomas diferentes:
- Convulsión parcial simple – En una convulsión parcial simple, las descargas eléctricas relacionadas con la convulsión permanecen localizadas, de modo que la persona experimenta una sensación, un movimiento u otro síntoma sin perder la conciencia. Durante una crisis parcial simple, la persona permanece despierta y consciente. Los síntomas varían dependiendo del área cerebral específica implicada y pueden incluir:
- Movimientos de sacudida en una parte del cuerpo
- Una experiencia de olores anormales o un entorno distorsionado
- Miedo o rabia inexplicables
- Convulsión parcial compleja – Es el tipo más común de convulsión parcial. En este tipo de convulsión, la persona pierde la conciencia de su entorno y no responde o sólo responde parcialmente. Puede haber una mirada perdida, masticación o chasquido de labios, o movimientos repetitivos de las manos. Después de la convulsión, la persona suele estar confusa y no recuerda el episodio.

Cualquier tipo de convulsión parcial puede convertirse en una convulsión generalizada si la actividad eléctrica se extiende desde la parte del cerebro donde se inició la convulsión al resto de la corteza cerebral.
Las convulsiones suelen ir seguidas de un período de letargo, somnolencia y confusión. Esto ocurre con mayor frecuencia en las convulsiones generalizadas. Estos síntomas no forman parte de la convulsión en sí, sino que están relacionados con la recuperación del cerebro de los efectos de la convulsión. Además, inmediatamente antes de las crisis parciales complejas y generalizadas pueden aparecer unos síntomas de advertencia denominados aura. El aura es en realidad una breve convulsión parcial simple que generalmente implica cambios en la percepción visual, el olfato, el gusto o el estado emocional.
Diagnóstico
Es poco probable que tenga síntomas de convulsión mientras esté en la consulta del médico o en el servicio de urgencias. Por esta razón, es importante pedir a cualquier persona que haya presenciado su convulsión que describa el suceso y lo escriba para su médico. Esta descripción puede ayudar a su médico a determinar el tipo de convulsión que ha tenido.
El diagnóstico se basa principalmente en los síntomas que se describen. Normalmente, el examen físico y la exploración neurológica son normales entre las crisis. Un adulto que experimenta una convulsión por primera vez será evaluado con una exploración de la cabeza y análisis de sangre para buscar desequilibrios químicos. El médico solicitará una tomografía computarizada (TC) o una resonancia magnética (RM) del cerebro. La mayoría de las personas con un nuevo diagnóstico de convulsiones se someten a un electroencefalograma (EEG), que monitoriza y registra las ondas cerebrales desde una serie de electrodos colocados en el cuero cabelludo. Las anomalías específicas en los patrones de las ondas cerebrales pueden ayudar a su médico a determinar qué tipo de convulsión puede tener. El electroencefalograma es un procedimiento ambulatorio breve.


En función de su historial y de los resultados de las pruebas, su médico decidirá si tiene suficiente información para determinar el tipo de convulsión y la causa. Si no es así, su médico puede remitirle a un neurólogo para que le haga una evaluación adicional.
Duración prevista
Alrededor del 5% al 10% de las personas tendrán al menos una convulsión durante su vida. Para muchas de estas personas, el problema es una ocurrencia única que no volverá. Sin embargo, en aproximadamente 1 de cada 10 casos, las convulsiones continúan y la persona es diagnosticada de epilepsia.
La epilepsia puede ser una enfermedad de por vida, pero muchas personas con un historial de convulsiones múltiples finalmente dejarán de tenerlas. Las personas que son más jóvenes cuando comienzan las crisis y que tienen un examen neurológico normal tienen más probabilidades de quedar libres de crisis en algún momento. Para las personas con epilepsia activa, la frecuencia y la gravedad de las convulsiones pueden reducirse con medicación.
Prevención
La epilepsia puede estar causada por un traumatismo craneal o por cualquier enfermedad que afecte al cerebro. La mejor manera de prevenir las convulsiones es evitar las lesiones en la cabeza. Puede hacer lo siguiente:
- Evite situaciones en las que pueda producirse una lesión en la cabeza.
- Utilice el cinturón de seguridad mientras conduce.
- Equipe su coche con bolsas de aire.
- Utilice un casco homologado mientras patina, monta en moto o va en bicicleta.
- Utilice un casco protector para hacer deporte.
Si tiene un trastorno convulsivo activo, también es importante tomar precauciones para minimizar el riesgo de lesiones si tiene una convulsión. Por esta razón, se recomienda generalmente que los pacientes no conduzcan un vehículo de motor u otra maquinaria peligrosa hasta que las convulsiones estén bien controladas. En general, esto significa esperar al menos seis meses después de la última convulsión.
Tratamiento
El objetivo principal del tratamiento de la epilepsia es prevenir las convulsiones en la medida de lo posible y minimizar los efectos secundarios.
Cuando las convulsiones están relacionadas con una enfermedad o condición identificable -como el consumo excesivo de alcohol o un desequilibrio químico grave en la sangre- las convulsiones suelen desaparecer cuando se corrige el problema. Cuando no se encuentra una causa médica para las crisis y éstas siguen produciéndose, se recetan medicamentos antiepilépticos. El tratamiento de la epilepsia puede ser complejo. Si un solo medicamento no controla totalmente las crisis, el siguiente paso suele ser la derivación a un neurólogo.
El estado epiléptico es una emergencia médica que pone en peligro la vida. Si no se trata adecuadamente, esta afección puede causar tanto daños cerebrales como fallos en otros órganos vitales. El tratamiento incluye la administración de medicamentos antiepilépticos por vía intravenosa (en una vena) hasta que se controlen los ataques.
Los medicamentos antiepilépticos pueden causar una variedad de efectos secundarios, y es más probable que se produzcan efectos secundarios con dosis más altas. Los efectos secundarios incluyen molestias gastrointestinales, elevación de las enzimas hepáticas, recuento bajo de glóbulos blancos con mayor riesgo de infección, aumento de peso, somnolencia, confusión y problemas de memoria, mareos y problemas de equilibrio, temblores y visión doble.
Cuando la medicación no consigue controlar las convulsiones de una persona, se puede considerar la posibilidad de realizar una cirugía. La decisión de realizar una intervención quirúrgica depende de muchos factores, como la frecuencia y la gravedad de las convulsiones, el riesgo del paciente de sufrir daños o lesiones cerebrales a causa de las convulsiones frecuentes, el efecto sobre la calidad de vida, el estado de salud general del paciente y la probabilidad de que la intervención quirúrgica controle las convulsiones.
Si las personas que tienen una sola convulsión aislada deben recibir tratamiento es algo controvertido. Por lo general, se recomienda el tratamiento para los pacientes que presentan anomalías que aparecen en un examen neurológico, una exploración cerebral o un EEG. Estas anomalías aumentan la probabilidad de que la persona tenga más crisis. Incluso en el caso de las personas que no presentan estas anomalías, existen pruebas de que el tratamiento puede reducir el riesgo de sufrir más convulsiones. Este posible beneficio debe sopesarse con el riesgo de los efectos secundarios de la medicación.
Cuándo llamar a un profesional
Cualquier persona que tenga una convulsión por primera vez debe ser evaluada por un profesional médico. En el caso de las personas con epilepsia que tienen una convulsión breve y autolimitada, no es necesario llamar a un médico ni acudir a un servicio de urgencias tras una convulsión aislada. Sin embargo, debe buscar atención de emergencia en las siguientes circunstancias:
- Si el paciente no vuelve completamente a su estado normal después de la convulsión y el período postconvulsivo, que generalmente dura menos de 30 a 60 minutos
- Si la convulsión en sí dura más de unos minutos
- Si el paciente tiene múltiples convulsiones
- Si se ha producido una lesión durante la convulsión
Si está cerca de una persona que está teniendo una convulsión tónico-clónica (gran mal, convulsión), ayude a la persona a tumbarse y gírela hacia un lado. Coloque algo suave bajo la cabeza de la persona y afloje la ropa ajustada. No le sujetes los brazos ni las piernas y no le metas nada en la boca. Forzar algo en la boca puede causar más daño que beneficio. La convulsión debe durar menos de uno o dos minutos.
Si está cerca de una persona que está sufriendo una convulsión parcial compleja, quédese con ella, hable con calma y protéjala para que no se autolesione. No la sujete. La persona puede ser capaz de responder a órdenes sencillas, como «siéntate». Si es necesario, después de la convulsión, explique dónde se encuentra y lo que ha sucedido.
Pronóstico
Las convulsiones que tienen una causa identificable (como un desequilibrio químico o el consumo excesivo de alcohol) suelen cesar cuando se trata la condición médica. Muchas personas que tienen convulsiones sin una causa identificable dejarán de tenerlas con el tiempo, especialmente si las convulsiones comienzan durante la infancia. Las convulsiones suelen controlarse bien con medicación.