Medically reviewed by Drugs.com. Viimeksi päivitetty 25.2.2020.
- Terveysopas
- Tautiviite
- Hoitotiedot
- Lääkitysluettelo
- Kysymys & A
- Mikä on kouristuskohtaus?
- Mitä on kohtaus? Kohtauksen aikana aivosolut ”laukeavat” hallitsemattomasti jopa nelinkertaisella nopeudella normaaliin verrattuna, mikä vaikuttaa tilapäisesti henkilön tapaan käyttäytyä, liikkua, ajatella tai tuntea.
- Oireet
- Diagnoosi
- Odotettavissa oleva kesto
- Ennaltaehkäisy
- Hoito
- Milloin soittaa ammattilaiselle
- Ennuste
Mikä on kouristuskohtaus?

Terveysopas
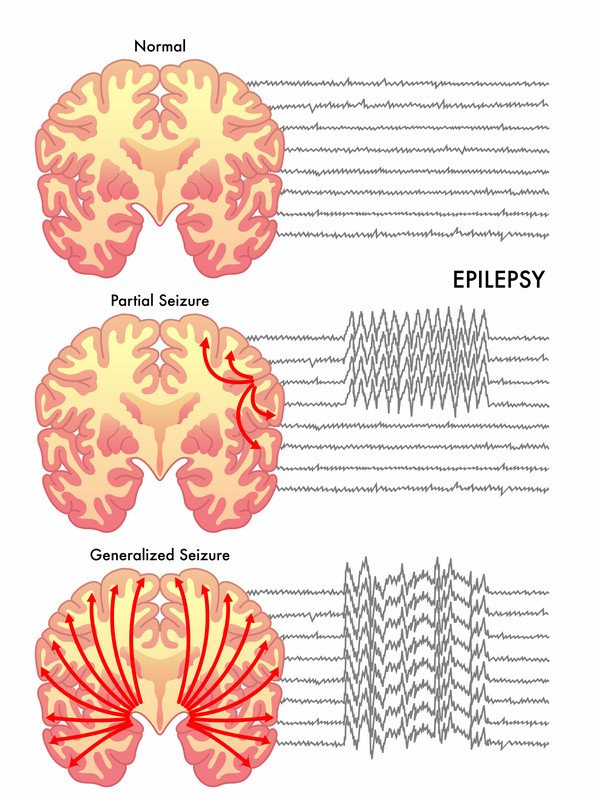
Mitä on kohtaus? Kohtauksen aikana aivosolut ”laukeavat” hallitsemattomasti jopa nelinkertaisella nopeudella normaaliin verrattuna, mikä vaikuttaa tilapäisesti henkilön tapaan käyttäytyä, liikkua, ajatella tai tuntea.
Kohtauksia on kahta päätyyppiä:
- Primaariset yleistyneet kohtaukset – Kohtaus vaikuttaa koko aivokuoreen, eli aivojen uloimpaan osaan, joka sisältää suurimman osan aivosoluista. Tässä kohtaustyypissä aivosolujen epänormaali laukeaminen tapahtuu aivojen molemmilla puolilla suunnilleen samaan aikaan.
- Osittainen (fokaalinen) kohtaus – Aivosolujen epänormaali laukeaminen alkaa joltakin aivojen alueelta ja pysyy tällä yhdellä alueella.
Monet tilat voivat vaikuttaa aivoihin ja laukaista kohtauksen, mm:
- Aivovamma, joko ennen syntymää tai syntymän jälkeen
- Tulehdukset, erityisesti aivokalvontulehdus ja aivotulehdus
- Myrkyllisten aineiden syöminen tai juominen
- Aineenvaihduntahäiriöt
- Korkea kuume (lapsilla)
- Geneettiset sairaudet, mukaan lukien tuberoosiskleroosi
- Aivojen verisuonten rakennepoikkeavuudet
Kohtaukset ovat yleisiä. Henkilö voi saada vain yhden kohtauksen ilman, että kohtaus uusiutuu. Epilepsia on tila, jossa kohtaukset toistuvat jatkuvasti.
Oireet
Primääriset yleistyneet kohtaukset
Primääristen yleistyneiden kohtausten eri tyypit aiheuttavat erilaisia oireita:
- Yleistynyt toonis-klooninen kohtaus (myös grand mal -kohtaus) – Tässä kohtaustyypissä henkilö menettää tavallisesti tajuntansa ja kaatuu maahan. Kaikki kehon lihakset voivat supistua kerralla jatkuvaksi supistukseksi tai ne voivat supistua sarjana lyhyempiä rytmisiä supistuksia tai molempina. Jotkut potilaat menettävät myös suolen tai virtsarakon hallinnan. Kohtaus kestää tyypillisesti alle minuutin, ja sitä seuraa letargia (velttous) ja tilapäinen sekavuus. Usein lihakset ovat hyvin kipeät yleistyneen kohtauksen jälkeen.
- Poissaolokohtaus (myös petit mal -kohtaus) – Tässä kohtaustyypissä tajunnan menetys on niin lyhyt, että henkilö ei yleensä vaihda asentoa. Muutaman sekunnin ajan henkilö saattaa tuijottaa tyhjää tai räpäyttää silmiään nopeasti. Tämä kohtaustyyppi alkaa yleensä lapsuudessa tai varhaisnuoruudessa.
- Status epilepticus – Tilanne, jossa on pitkittynyt kohtaus (20 minuuttia tai pidempi) tai sarja kohtauksia ilman, että tajunta palautuu täysin. Kyseessä on hengenvaarallinen lääketieteellinen hätätilanne.
Pariaaliset (fokaaliset) kohtaukset
Pariaalisten kohtausten eri tyypit aiheuttavat erilaisia oireita:
- Yksinkertainen osittainen kohtaus – Yksinkertaisessa osittaisessa kohtauksessa kohtaukseen liittyvät sähköiset purkaukset pysyvät paikallisena niin, että henkilö kokee tunteen, tuntemuksen, liikkeen tai muun oireen menettämättä tajuntaa. Yksinkertaisen osittaiskohtauksen aikana henkilö pysyy hereillä ja tietoinen. Oireet vaihtelevat sen mukaan, mikä tietty aivojen alue on osallisena, ja niihin voi kuulua:
- Järkyttäviä liikkeitä jossakin kehon osassa
- Kokemus epänormaaleista tuoksuista tai vääristyneestä ympäristöstä
- Selittämätöntä pelkoa tai raivoa
- Monimutkainen osittainen kouristuskohtaus – Tämä on yleisimmin esiintyvä osittaisen kouristuskohtauksen tyyppi. Tämäntyyppisessä kohtauksessa henkilö menettää tietoisuutensa ympäristöstään ja on reagoimaton tai vain osittain reagoiva. Kohtauksessa voi esiintyä tyhjää tuijotusta, pureskelua tai huulten narskuttelua tai käsien toistuvia liikkeitä. Kohtauksen jälkeen henkilö on tyypillisesti sekava eikä hänellä ole mitään muistikuvaa kohtauksesta.

Jompikumpi osittaiskohtaustyyppi voi muuttua yleistyneeksi kohtaukseksi, jos sähköinen aktiivisuus leviää siitä aivojen osasta, josta kohtaus on alkanut, muualle aivokuoreen.
Kohtauksia seuraa usein letargian, uneliaisuuden ja sekavuuden vaihe. Näin tapahtuu useimmiten yleistyneissä kohtauksissa. Nämä oireet eivät kuulu itse kohtaukseen, vaan liittyvät siihen, että aivot toipuvat kohtauksen vaikutuksista. Lisäksi varoitusoireita, joita kutsutaan auraksi, voi esiintyä välittömästi ennen kompleksisia osittaiskohtauksia ja yleistyneitä kohtauksia. Aura on itse asiassa lyhyt yksinkertainen osittaiskohtaus, johon yleensä liittyy muutoksia näköhavainnossa, hajussa, maussa tai tunnetilassa.
Diagnoosi
On epätodennäköistä, että sinulla on kohtausoireita, kun olet lääkärin vastaanotolla tai päivystyspoliklinikalla. Tästä syystä on tärkeää pyytää ketä tahansa, joka on nähnyt kohtauksesi, kuvailemaan tapahtumaa ja kirjoittamaan se ylös lääkärille. Tämä kuvaus voi auttaa lääkäriäsi määrittämään, minkä tyyppisen kohtauksen sait.
Diagnoosi perustuu ensisijaisesti kuvaamiisi oireisiin. Yleensä fyysinen tutkimus ja neurologinen tutkimus ovat normaaleja kohtausten välillä. Aikuinen, joka saa kohtauksen ensimmäistä kertaa, arvioidaan pään tähystyksellä ja verikokeilla kemiallisen epätasapainon etsimiseksi. Lääkäri määrää joko aivojen tietokonetomografian (CT) tai magneettikuvauksen (MRI). Useimmille ihmisille, joilla on uusi kohtausdiagnoosi, tehdään elektroenkefalogrammi (EEG), jossa seurataan ja tallennetaan aivoaaltoja päänahkaan asetetuista elektrodeista. Erityiset poikkeavuudet aivoaaltokuvioissa voivat auttaa lääkäriäsi määrittämään, millainen kohtaus sinulla on. EEG on lyhyt avohoidossa tehtävä toimenpide.


Lääkärisi päättää anamneesin ja testitulosten perusteella, onko hänellä riittävästi tietoa kohtauksen tyypin ja syyn määrittämiseksi. Jos näin ei ole, lääkärisi saattaa ohjata sinut neurologin vastaanotolle lisäarviointia varten.
Odotettavissa oleva kesto
Noin 5-10 %:lla ihmisistä on vähintään yksi kohtaus elämänsä aikana. Monille näistä ihmisistä ongelma on kertaluonteinen, joka ei enää palaa. Noin yhdessä tapauksessa kymmenestä kohtaukset kuitenkin jatkuvat, ja henkilöllä diagnosoidaan epilepsia.
Epilepsia voi olla elinikäinen sairaus, mutta monilla ihmisillä, joilla on ollut useita kohtauksia, kohtaukset loppuvat lopulta. Ihmiset, jotka ovat nuorempia kohtausten alkaessa ja joilla on normaali neurologinen tutkimus, ovat todennäköisemmin jossain vaiheessa kohtauksettomia. Aktiivista epilepsiaa sairastavilla kohtausten tiheyttä ja vaikeusastetta voidaan vähentää lääkityksellä.
Ennaltaehkäisy
Epilepsia voi johtua päävammasta tai mistä tahansa aivoihin vaikuttavasta sairaudesta. Paras tapa ehkäistä kohtauksia on välttää päävammoja. Voit toimia seuraavasti:
- Vältä tilanteita, joissa päävamma voi syntyä.
- Käytä turvavyötä ajaessasi.
- Varusta autosi turvatyynyillä.
- Käytä hyväksyttyä kypärää luistellessasi, moottoripyöräillessäsi tai pyöräillessäsi.
- Käytä suojaavaa päähinettä urheillessasi.
Jos sinulla on aktiivinen kohtaushäiriö, on myös tärkeää ryhtyä varotoimiin loukkaantumisriskin minimoimiseksi, jos saat kohtauksen. Tästä syystä yleisesti suositellaan, että potilaat eivät käytä moottoriajoneuvoa tai muita vaarallisia koneita, ennen kuin kohtaukset ovat hyvin hallinnassa. Yleensä tämä tarkoittaa vähintään kuuden kuukauden odottelua viimeisimmän kohtauksen jälkeen.
Hoito
Epilepsian hoidon ensisijainen tavoite on ehkäistä kohtauksia mahdollisimman paljon ja minimoida haittavaikutukset.
Kun kohtaukset liittyvät tunnistettavissa olevaan sairauteen tai tilaan – kuten alkoholin liikakäyttöön tai vakavaan kemialliseen epätasapainoon veressä – kohtaukset häviävät tavallisesti, kun ongelma on korjattu. Kun kohtauksille ei löydy lääketieteellistä syytä ja kohtaukset jatkuvat, määrätään epilepsialääkkeitä. Epilepsian hoito voi olla monimutkaista. Jos yksittäinen lääkitys ei täysin hallitse kohtauksia, seuraava vaihe on yleensä lähete neurologille.
Status epilepticus on hengenvaarallinen lääketieteellinen hätätilanne. Jos tätä tilaa ei hoideta asianmukaisesti, se voi aiheuttaa sekä aivovaurion että muiden elintärkeiden elinten vajaatoiminnan. Hoitoon kuuluu epilepsialääkkeiden antaminen suonensisäisesti (laskimoon), kunnes kohtaukset saadaan hallintaan.
Epilepsialääkkeet voivat aiheuttaa monenlaisia haittavaikutuksia, ja haittavaikutuksia esiintyy todennäköisemmin suuremmilla annoksilla. Haittavaikutuksia ovat muun muassa ruoansulatuskanavan häiriöt, maksaentsyymien kohoaminen, matala valkosolujen määrä, jolloin infektioriski on suurempi, painonnousu, uneliaisuus, sekavuus ja muistihäiriöt, huimaus ja tasapainohäiriöt, vapina ja kaksoiskuvat.
Kun lääkityksellä ei saada henkilön kohtauksia hallintaan, voidaan harkita leikkausta. Leikkauspäätös riippuu monista tekijöistä, kuten kohtausten tiheydestä ja vakavuudesta, potilaan riskistä saada aivovaurio tai -vamma toistuvista kohtauksista, vaikutuksesta elämänlaatuun, potilaan yleisestä terveydentilasta ja todennäköisyydestä, että leikkaus saa kohtaukset hallintaan.
On kiistanalaista, pitäisikö henkilöitä, joilla on yksittäinen, yksittäinen kohtaus, hoitaa. Yleensä hoitoa suositellaan potilaille, joilla on neurologisessa tutkimuksessa, aivokuvauksessa tai EEG:ssä ilmeneviä poikkeavuuksia. Nämä poikkeavuudet lisäävät mahdollisuutta, että henkilö saa lisää kohtauksia. Jopa niillä henkilöillä, joilla ei ole näitä poikkeavuuksia, on jonkin verran näyttöä siitä, että hoito voi vähentää uusien kohtausten riskiä. Tätä mahdollista hyötyä on tasapainotettava lääkityksestä aiheutuvien haittavaikutusten riskiä vastaan.
Milloin soittaa ammattilaiselle
Kaikkien, jotka saavat kohtauksen ensimmäistä kertaa, on saatava lääkärin arvio. Epilepsiaa sairastavien, joilla on lyhyt, itsestään rajoittuva kohtaus, ei ole tarpeen soittaa lääkärille tai mennä päivystykseen yksittäisen kohtauksen jälkeen. Sinun tulisi kuitenkin hakeutua päivystyshoitoon olosuhteiden jälkeen:
- Jos potilas ei palaa täysin normaalitilaansa kohtauksen ja kohtauksen jälkeisen ajan jälkeen, joka kestää yleensä alle 30-60 minuuttia
- Jos itse kohtaus kestää kauemmin kuin muutaman minuutin
- Jos potilaalla on useita kohtauksia
- Jos kohtauksen aikana on syntynyt vammoja
Jos olet lähellä henkilöä, jolla on toonis-klooninen kouristuskohtaus (grand mal -kohtaus, kouristuskouristuskohtaus), auta henkilöä makaamaan makuulleen ja käännä hänet kyljelleen. Aseta jotain pehmeää henkilön pään alle ja löysää tiukkoja vaatteita. Älä sido henkilön käsiä tai jalkoja, äläkä laita mitään henkilön suuhun. Suuhun pakottaminen voi aiheuttaa enemmän haittaa kuin hyötyä. Kohtauksen tulisi kestää alle yhdestä kahteen minuuttia.
Jos olet lähellä henkilöä, jolla on kompleksinen partiaalikohtaus, pysy henkilön luona, puhu rauhallisesti ja suojaa häntä itsensä vahingoittamiselta. Älä hillitse häntä. Henkilö saattaa pystyä vastaamaan yksinkertaisiin käskyihin, kuten ”Istu alas”. Selitä tarvittaessa kohtauksen jälkeen, missä olet ja mitä on tapahtunut.
Ennuste
Kohtaukset, joilla on tunnistettava syy (kuten kemiallinen epätasapaino tai alkoholin liikakäyttö), loppuvat yleensä, kun sairaus hoidetaan. Monilla ihmisillä, joilla on kohtauksia ilman tunnistettavaa syytä, kohtaukset loppuvat lopulta, varsinkin jos kohtaukset alkavat lapsuudessa. Kohtauksia voidaan yleensä hallita hyvin lääkityksellä.