Abstract
Objective
Our goal was to evaluate prevalence of foot pain and lesions in patients with systemic sclerosis (SSc) and their association with other organ involvements.
Materiał i metody
W tym przekrojowym badaniu 133 pacjentów z twardziną układową zostało poddanych ankiecie, w której uwzględniono zarówno cyfrowe, jak i niecyfrowe zmiany w obrębie stóp. Do określenia związku bólu stóp i zmian chorobowych z cechami klinicznymi i wynikami badań serologicznych wykorzystano test Chi-kwadrat i test t-Studenta. Do określenia niezależnych czynników związanych ze zmianami chorobowymi i bólem stóp zastosowano analizę wieloczynnikową.
Wyniki
Spośród wszystkich pacjentów, 119 (89%) było kobietami ze średnim wiekiem +odchylenie standardowe (SD) 39,3 + 13,1 lat, 32 (24,1%) pacjentów miało ból stóp, a 40,6% zostało sklasyfikowanych jako osoby z rozsianą skórną SSc. Średni czas trwania choroby wynosił 6,7 ± 5,8 roku. Zmiany w obrębie stóp stwierdzono u 47 (35%) pacjentów, z czego 30 (93,8%) pacjentów zgłaszało ból stóp. W analizie jednoczynnikowej zmiany w stopie były związane ze zmianami naczyniowymi, takimi jak objaw Raynauda na stopie (p
Wniosek
Ból stopy i zmiany chorobowe są częste u chorych na twardzinę układową, podtyp rozsiany choroby, objaw Raynauda na stopie, kalcynoza i teleangiektazja były niezależnie związanymi czynnikami ze zmianami w stopie.
Keywords
Foot lesion, Foot pain, Systemic sclerosis
Introduction
Systemic Sclerosis (SSc) is a chronic devastating multi organ disease characterised by vascular abnormalities, fibrosis and immune dysregulation. Powikłania dotyczące kończyn górnych w SSc są dobrze opisane, jednak problemy stóp są często pomijane w badaniach nad twardziną. Owrzodzenia stóp zauważono w reumatoidalnym zapaleniu stawów i cukrzycy, dwóch chorobach, których patogeneza wydaje się zbliżona do SSc. Mimo że nie zostało to dokładnie zbadane, zmiany w stopach u pacjentów z twardziną układową mogą mieć takie same mechanizmy patofizjologiczne jak w reumatoidalnym zapaleniu stawów i cukrzycy
Sugeruje się, że w reumatoidalnym zapaleniu stawów mechanizmy, które mogą powodować zmiany w stopach, obejmują zmieniony rozkład nacisku z powodu zapalenia błony maziowej i deformacji, przemieszczenie wyściółki włóknisto-tłuszczowej na MTP oraz zanik tłuszczu podeszwowego.
W przypadku pacjentów z cukrzycą zmiany chorobowe stóp są wynikiem działania wielu czynników i są związane z różnymi czynnikami ryzyka, takimi jak neuropatia obwodowa, niewydolność naczyniowa i środki fizjologiczne. Ograniczona liczba badaczy, którzy wcześniej zajmowali się owrzodzeniami kończyn dolnych, nie skupiała się specjalnie na bólu stóp lub zmianach chorobowych. Sari-Kouzel i wsp. byli jednymi z nielicznych badaczy, którzy opisali charakter problemów związanych ze stopami u swoich pacjentów z SSc. Zaobserwowali oni ból stóp u 82%, objaw Raynauda u 86%, a owrzodzenie stopy u 26,1% badanych. W SSc powikłania naczyniowe, takie jak objaw Raynauda, prowadzą do powstania owrzodzenia cyfrowego, kalcynozy (wrzód), zgorzeli i amputacji stopy. Powikłania mechaniczne, takie jak zmiany hiperkeratotyczne (zrogowacenia i modzele), mogą również powodować zmiany w stopie w SSc. Celem obecnej pracy była dokładna ocena częstości występowania i charakteru powikłań w stopie u pacjentów z twardziną układową, którzy zostali zarejestrowani w badaniu, oraz dalsza ocena związku problemów w stopie z innymi narządami.
Materiały i Metody
W tym prospektywnym kohortowym badaniu twardziny, 133 pacjentów, którzy byli odwiedzani od września do listopada 2014 roku, zostało ocenionych pod kątem obecności problemów ze stopami. Dane demograficzne, wyjściowe i parakliniczne zostały pobrane z rejestru twardziny instytucji. Wszyscy pacjenci musieli spełniać kryteria klasyfikacyjne American College of Rheumatology/European League Against Rheumatism (ACR/EULAR 2013) dla SSc, aby kwalifikować się do włączenia do badania . Klasyfikacji podzbiorów dokonano zgodnie z badaniami Le Roy, et al.
Definicja zajęcia narządów
Zajęcie naczyń było definiowane jako obecność objawu Raynauda obserwowanego przez lekarza, cyfrowego wrzodu wżerowego, teleangiektazji, owrzodzenia lub zgorzeli. Zajęcie skóry stwierdzone w badaniu fizykalnym oceniano na podstawie zmodyfikowanej skali Rodnan Skin Score (mRSS). Zajęcie układu mięśniowo-szkieletowego definiowano jako obecność zapalenia stawów w więcej niż jednym stawie i wyczuwalnych palpacyjnie tarć ścięgien. Zapalenie mięśni rozpoznawano, gdy w badaniu fizykalnym stwierdzono osłabienie mięśni proksymalnych lub gdy wystąpił którykolwiek z poniższych objawów: biopsja mięśnia potwierdzająca istnienie zapalenia mięśni i elektromiogram z wzorcem miopatycznym lub podwyższony poziom enzymów w surowicy odzwierciedlający chorobę mięśni. Zaangażowanie układu pokarmowego było definiowane jako: dysmotility przełyku, gdy rozszerzenie przełyku było obserwowane w ocenie radiograficznej lub na podstawie wyników manometrii. Zajęcie płuc obejmowało śródmiąższową chorobę płuc (ILD) definiowaną jako obecność obustronnego włóknienia podstaw płuc w badaniu radiologicznym klatki piersiowej lub tomografii komputerowej wysokiej rozdzielczości (HRCT) i/lub restrykcyjny wzorzec w badaniu czynności płuc, tj. natężona pojemność życiowa (FVC) mniejsza niż 70% wartości przewidywanej i podwyższenie PAP mierzone echokardiograficznie > 40 mmHg. Zajęcie serca definiowano jako zapalenie osierdzia i frakcję wyrzutową lewej komory
Definicja problemów ze stopami
Wszystkich pacjentów pytano o ból lub owrzodzenie stóp. Zostali oni poproszeni o wypełnienie wcześniej zaprojektowanego formularza przez reumatologa (H.P) w celu udokumentowania informacji na temat ich problemów ze stopami. Pacjenci, których ból stopy był powtarzalny przy nacisku na zmianę uwzględnioną w badaniu, oraz ci z bólem stopy związanym z zapaleniem powięzi podeszwowej lub zapaleniem stawów zostali wykluczeni.
Oprócz badania przez reumatologa, zdjęcie, które zostało zrobione z każdej zmiany w stopie zostało przejrzane przez dermatologa (GH. G). Za zmiany w stopach uznawano zarówno cyfrowe, jak i niecyfrowe zmiany podeszwowe. Zmiany w obrębie stóp oceniano systematycznie w trzech obszarach: 1- przedstopie (obszar obejmujący pięć palców i śródstopie), 2- śródstopie i 3- tylna część stopy (pięta).
Sklasyfikowaliśmy zmiany w obrębie stóp na dwa rodzaje zmian: naczyniowe i nienaczyniowe (mechaniczne). Zmiany nienaczyniowe obejmowały zmiany hiperkeratotyczne (rogowacenie, modzel), które powstają w wyniku mechanicznego ucisku lub tarcia skóry. Rogowacenie to dobrze odgraniczona zmiana hiperkeratotyczna z centralnie położonym stożkowatym jądrem keratyny, która powoduje ból i stan zapalny. Modzel jest rozlanym obszarem hiperkeratotycznym, o stosunkowo równomiernej grubości i źle zdefiniowanym marginesie. Występuje najczęściej pod głowami kości śródstopia, w miejscu tarcia, podrażnienia i ucisku. Podobnie jak w przypadku rąk, zmiany naczyniowe stóp obejmują bliznę wżerową na czubku palca, teleangiektazję, owrzodzenie i zgorzel lub amputację i kalcyfikację. Mechaniczne zmiany w stopie to zmiany hiperkeratotyczne, modzele i rogowacenie w śródstopiu, śródstopiu i tylnej części stopy. Rycina 1 przedstawia zmiany cyfrowe i niecyfrowe zmiany podeszwowe.
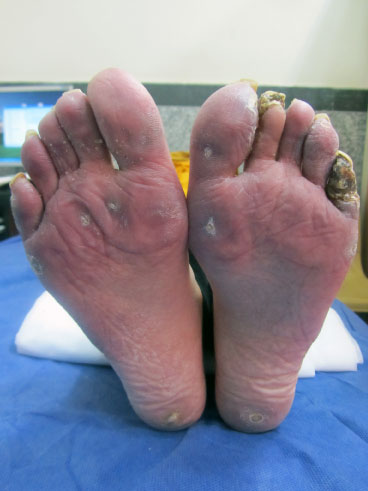 Rycina 1: Rycina przedstawia zmiany w stopie naczyniowe i nienaczyniowe. Gangrena na 5 palcu stopy lewej, zmiany hiperkeratotyczne (rogowacenie, modzel) na śródstopiu i piętach. View Figure 1
Rycina 1: Rycina przedstawia zmiany w stopie naczyniowe i nienaczyniowe. Gangrena na 5 palcu stopy lewej, zmiany hiperkeratotyczne (rogowacenie, modzel) na śródstopiu i piętach. View Figure 1
Badania serologiczne
Do przeprowadzenia analizy użyto wzorów ANA w surowicy techniką immunofluorescencji pośredniej poprzez Mosaic HEp-20-10 Liver (małpa), a antycentromerowe Abs (ACA), anty-Topoizomeraza I Abs (Anty-TOPO I) zostały wykryte przez liniowy test immunologiczny.
Analiza statystyczna
Chi-kwadrat i tails fisher exact test były używane do porównania danych kategorycznych. Do oceny siły związku danych użyto współczynnika szans (OR) z 95% przedziałem ufności (CI).
Cechy demograficzne
Wśród 133 pacjentów 32 (24%) miało ból stopy, który był na tyle silny, że wymagał pomocy medycznej (Tabela 1). Pacjenci z bólem stóp byli młodsi niż ci bez bólu stóp (odpowiednio 34,5 ± 11,3 i 40,8 ± 13,3, p
Tabela 1: Dane demograficzne i wyjściowe u 133 pacjentów z twardziną układową z bólem stóp. View Table 1
Prevalence of Raynaud’s on foot in patients with foot pain compared to those without pain showed a significant difference, (59.4% and 1% respectively, p
Zmiany naczyniowe stwierdzono łącznie u 31 (23.3%) pacjentów, spośród których 23 (71.9%) zgłaszało ból, a 8 (7.9%) nie miało bólu stóp. Różnica ta była istotna statystycznie (p
Klasyfikacja i cechy zmian w stopie
Zmiany naczyniowe w stopie obserwowano proksymalnie w obrębie palców i przodostopia. Zmiany mechaniczne w stopie dotyczyły głównie śródstopia i stopy tylnej. Rycina 2 przedstawia więcej szczegółów dotyczących zmian w stopach pacjentów.
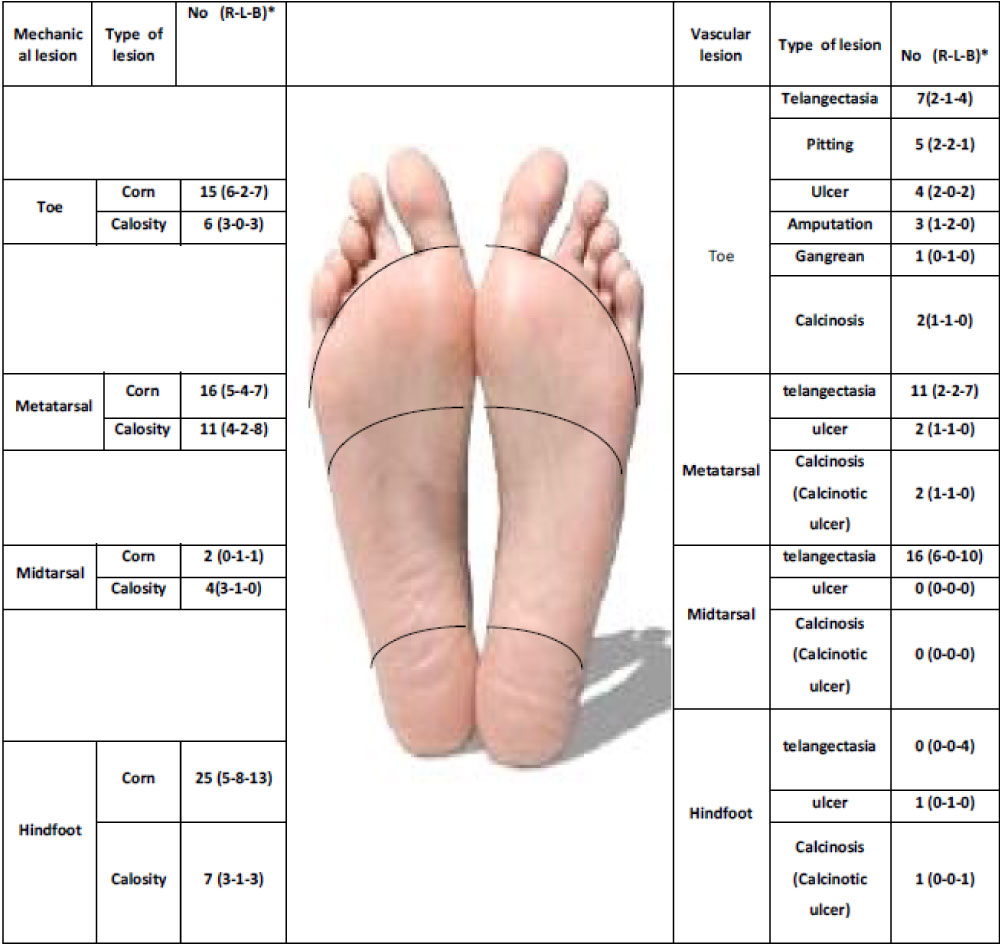 Rycina 2: Klasyfikacja i cechy zajęcia stopy u 47 pacjentów z SSc z uszkodzeniem stopy. View Figure 2
Rycina 2: Klasyfikacja i cechy zajęcia stopy u 47 pacjentów z SSc z uszkodzeniem stopy. View Figure 2
Wykazano brak różnic w zależności od wieku, płci, podgrup chorobowych, obiektywnego objawu Raynauda, zapalenia mięśni, objawów żołądkowo-jelitowych, testów czynności nerek, EF
Table 2: Correlation of vascular and mechanical Foot Lesion with organ system and Serological findings in 133 Patients with systemic sclerosis (SSc). View Table 2
W modelu wieloczynnikowym, rozsiany podtyp choroby, obecność teleangiektazji, kalcynozy i objawu Raynauda na stopie utrzymywały istotny związek z naczyniowymi zmianami w stopie. Obecność dysmotility przełyku, amputacji i Raynauda na stopie były niezależnymi czynnikami związanymi z mechaniczną zmianą stóp (Tabela 3).
Tabela 3: Niezależne czynniki związane z naczyniową i mechaniczną zmianą stóp w analizie wieloczynnikowej. View Table 3
Discussion
W obecnym badaniu przekrojowym wykazano, że ból stóp jest częstym objawem klinicznym SSc. Klinicyści powinni nie tylko go poszukiwać, ale także traktować jako bardzo poważny objaw w postępowaniu z chorym. Zmianom chorobowym stóp, które obserwowano u jednej trzeciej pacjentów, w większości przypadków towarzyszył ból. Wyniki tego badania podkreślają znaczenie bólu stóp i zmian chorobowych jako czynników przyczyniających się do chorobowości u pacjentów z SSc i muszą być starannie oceniane. Badanie to wykazało, że korelacja zmian naczyniowych i mechanicznych w stopie z zajęciem narządów była bardzo podobna. Zauważyliśmy, że niektórzy pacjenci, którzy mieli zmiany na stopach, nie skarżyli się na ból stóp; może to być spowodowane zmianami na śródstopiu z mniejszym efektem nacisku.
W obecnym badaniu, zmiany na stopach głównie wykazywały związek z naczyniową i zapalną manifestacją choroby. U pacjentów z powikłaniami na stopach częściej występowała naczyniowa manifestacja choroby na dłoniach, jak również objaw Raynauda na stopach oraz PAP > 40 mmHg. W niniejszym badaniu nie stwierdzono związku między zmianami na stopach a twardzinową niewydolnością nerek (SRC). Może to wynikać z ograniczonej liczby pacjentów z SRC w badaniu. Według naszej wiedzy, w żadnym badaniu nie oceniano związku zajęcia narządów ze zmianami na stopach w SSc.
Stwierdzono korelację objawów dysmotyczności przełyku z mechanicznymi zmianami na stopach. Chociaż przyczynowość dysmotility przełyku nie jest dobrze znana, uszkodzenie naczyniowe, dysfunkcja nerwowo-mięśniowa i zwłóknienie są uważane za patogenetyczne przyczyny dysmotility przełyku.
W analizie jednoczynnikowej stwierdzono korelację zapalnej prezentacji choroby, takiej jak zapalenie stawów, palpacyjne tarcie ścięgien, zapalenie osierdzia i podwyższone OB ze zmianami w stopach. Zapalny charakter zapalenia stawów u chorych na twardzinę został poparty wcześniejszymi badaniami oraz wynikami biopsji błony maziowej i innych nowych narzędzi obrazowania. Wykazano, że zapalenie pochewek ścięgnistych w SSc może być spowodowane zmianami zapalnymi lub zwłóknieniowymi w pochewkach ścięgnistych. Ponadto, w badaniu histologicznym wykazano, że przewlekłe zapalenie jest główną przyczyną choroby osierdzia u chorych na SSc. Wykazano, że wysoka częstość występowania antycentromerowego Abs jest czynnikiem predykcyjnym dla cyfrowego zdarzenia niedokrwiennego i utraty przytomności u chorych na twardzinę, jednak w niniejszym badaniu nie udało się znaleźć takiego związku. Może to być spowodowane niską częstością występowania ACA w obecnym badaniu.
Znaleźliśmy związek między zmianami w stopie a rozproszonym podtypem choroby w analizie jedno- i wielowariantowej. Z drugiej strony, rozproszony podtyp był też niezależnym czynnikiem związanym z naczyniową zmianą w stopie. Można przypuszczać, że pacjenci z rozsianą chorobą mieli bardziej nasiloną prezentację naczyniową choroby. Naczyniowe cechy choroby, takie jak kalcynoza, objaw Raynauda na stopie i teleangiektazja, również wykazywały niezależny związek ze zmianami naczyniowymi stóp. Co ciekawe, stwierdzono związek między mechanicznym bólem stóp a niektórymi naczyniowymi cechami choroby. W oparciu o te ustalenia i ekstrapolując z niedokrwienia jako przyczyny cyfrowego zaniku opuszki tłuszczowej na palcach rąk, autorzy spekulowali, że ten sam mechanizm może spowodować zanik opuszki tłuszczowej w stopie.
Były ograniczenia w tym badaniu. Obliczaliśmy punktową częstość występowania zmian chorobowych stóp i bólu stóp i nie prowadziliśmy punktacji numerycznej. Skumulowana częstość występowania zmian w stopie może być wyższa niż podana w badaniu. Innym ograniczeniem było to, że nie badano chorób makronaczyniowych w obrębie kończyn dolnych. Ponadto u pacjentów z wysokim PAP w badaniu echokardiograficznym nie przeprowadzono cewnikowania w ramach diagnostyki nadciśnienia płucnego.
Problemy ze stopami są bardzo rozpowszechnione i powinny być brane pod uwagę jako część rutynowego postępowania klinicznego w SSc. W obecnym badaniu po raz pierwszy wykazano związek między bólem stóp a zmianami chorobowymi w obrębie stóp oraz między zmianami chorobowymi w obrębie stóp a klinicznymi i paraklinicznymi cechami SSc. W ocenie pacjentów z bólem stóp i zmianami chorobowymi należy zwrócić szczególną uwagę na pacjentów z rozsianą postacią choroby i manifestacją naczyniową na dłoniach, objawem Raynauda na stopie oraz prezentacją choroby zapalnej.
Conflict of Interest
None.
- van der Leeden M, Steultjens M, Dekker JH, Prins AP, Dekker J, et al. (2006) Forefoot joint damage, pain and disability in rheumatoid arthritis patients with foot complaints: the role of plantar pressure and gait characteristics. Rheumatology 45: 465-469.
- Dalal S, Widgerow AD, Evans GR (2013) The plantar fat pad and the diabetic foot – a review. Int Wound J 12: 1742-1801
- Shanmugam VK, Price P, Attinger CE, Steen VD (2010) Lower Extremity Ulcers in Systemic Sclerosis: Features and Response to Therapy. Int J Rheumatol.
- Sari-Kouzel H, Hutchinson CE, Middleton A, Webb F, Moore T, et al. (2001). Foot problems in patients with systemic sclerosis. Rheumatology 40: 410-413.
- Reiber GE, Vileikyte L, Boyko EJ, del Aguila M, Smith DG, et al. (1995) Causal pathway for in incident lower extremity ulcers in patients with foot ulcer from two setting. Diabetes care 1: 157-162.
- Alcacer-Pitarch B, Buch MH, Gray J, Denton CP, Herrick A, et al. (2012) Pressure and pain in scleroderma an evaluation of simple intervention (PISCES): randomised controlled trial protocol. BMC Musculoskelet Disord 13: 11.
- Crawford F, Inkster M, Kleijnen J, Fahey T (2007) Predicting foot ulcers in patients with diabetes: A systematic review and meta-analysis. QJM 100: 65-86.
- Reidy ME, Steen V, Nicholas J (1992) Lower extremity amputation in scleroderma. Arch Phys Med Rehabil 73: 811-813.
- Chathra N, Bhat RM (2017) Corn in scleroderma. Indian Dermatol Online J 8: 49-50.
- van den Hoogen F, Khanna D, Fransen J, Johnson SR, Baron M, et al. (2013) 2013 classification criteria for systemic sclerosis: an American College of Rheumatology/European League against Rheumatism collaborative initiative. Ann Rheum Dis 65: 2737-2747.
- LeRoy EC, Medsger TA Jr (2001) Criteria for the classification of early systemic sclerosis. J Rheumatol 28: 1573-1576.
- Singh D, Bentley G, Trevino SG (1996) Callosities, corns, and calluses Callosities, corns, and calluses. BMJ 312: 1403-1406.
- Freeman DB (2002) Corns and Calluses Resulting from Mechanical Hyperkeratosis. Am Fam Physician 11: 2277-2280.
- Korn JH, Mayes M, Matucci Cerinic M, Rainisio M, Pope J, et al. (2004) Digital ulcers in systemic sclerosis: prevention by treatment withbosentan, an oral endothelin receptor antagonist. Arthritis Rheum 50: 3985-3993.
- Sjogren RW (1994) Gastrointestinal motility disorders in scleroderma. Arthritis Rheum 37: 1265-1282.
- Schumacher HR Jr. (1973) Joint involvement in progressive systemic sclerosis (scleroderma): a light and electron microscopic study of synovial membrane and fluid. Am J Clin Pathol 60: 593-600.
- Elhai M, Guerini H, Bazeli R, Avouac J, Freire V, et al. (2012) Ultrasonographic hand features in systemic sclerosis and correlates with clinical, biologic, and radiographic findings. Arthritis Care Res 8: 1244-1249.
- Byers RJ, Marshall DA, A J Freemont AJ (1997) Pericardial involvement in systemic sclerosis. Ann Rheum Dis 56: 393-394.
- Herrick AL, Heaney M, Hollis S, Jayson MI (1994) Anticardiolipin, anticentromere and anti-Scl-70 antibodies in patients with systemic sclerosis and severe digital ischemia. Ann Rheum Dis 53: 540-542.
Citation
Poormoghim H, Andalib E, Jalali A, Salimi-beni M, Ghafarpour GH (2019) Foot Pain and Lesions in Systemic Sclerosis: Prevalence and Association with Organ Involvement. J Rheum Dis Treat 5:076. doi.org/10.23937/2469-5726/1510076
.