Zespół Platypnea-orthodeoxia (POS) charakteryzuje się wystąpieniem lub pogłębieniem hipoksemii w pozycji stojącej, która poprawia się lub ustępuje po położeniu się pacjenta.1 Często towarzyszy mu duszność. Zespół ten jest zwykle spowodowany obecnością drożnego otworu owalnego, wewnątrznaczyniowego shuntu płucnego lub poważnych zaburzeń wentylacji/perfuzji. W pracy opisano 5 rzadkich przypadków POS pochodzenia sercowego u pacjentów w podeszłym wieku, związanych z drożnością otworu owalnego, które prawdopodobnie nie zostały wykryte do czasu, gdy współistniejący epizod (operacja w obrębie jamy brzusznej lub wydłużenie aorty) spowodował ujawnienie się objawów klinicznych. Rozwój zespołu może być stopniowy, na przestrzeni lat, lub stosunkowo ostry, w ciągu kilku miesięcy.
Wszyscy nasi pacjenci byli w wieku powyżej 70 lat (Tabela 1), bez istotnego wywiadu chorobowego, z wyjątkiem 1 pacjenta, który miał wypadek naczyniowo-mózgowy (CVA) 2 lata wcześniej i innego, który niedawno przeszedł operację brzuszną. Wszyscy 5 pacjenci zgłosili się z powodu duszności, która pojawiła się niedawno. Badanie przedmiotowe i wyniki badań laboratoryjnych były prawidłowe, z wyjątkiem hipoksemii w pozycji stojącej, obserwowanej u wszystkich 5 osób. Tomografia komputerowa z podaniem środka kontrastowego (angio-CT) nie wykazała obecności malformacji tętniczo-żylnych, zatorów ani zmian w miąższu płucnym. Sylwetka serca była prawidłowa, a u 4 chorych obserwowano znaczne poszerzenie aorty wstępującej i zstępującej. Wstępne przezklatkowe badanie echokardiograficzne bez kontrastu wykazało subtelne zmiany, które można było ocenić po ustaleniu rozpoznania. Testy czynnościowe układu oddechowego, w tym dyfuzja tlenku węgla (DLCO), były prawidłowe. Po ustaleniu związku między hipoksemią i desaturacją a pozycją pacjenta – u 1 chorego SpO2 zmieniło się z 93% w pozycji stojącej do 62% w pozycji siedzącej (tab. 1) – wykonano echokardiografię przezprzełykową z podaniem kontrastu w postaci wzburzonej soli fizjologicznej (ryc. 1). Procedura ta ujawniła u wszystkich chorych drożny otwór owalny z tętniakiem przegrody międzyprzedsionkowej oraz masywne, wczesne przechodzenie mikropęcherzyków do lewego przedsionka podczas ortostatyzmu, które zmniejszało się w pozycji leżącej. Po potwierdzeniu rozpoznania wskazane było leczenie przeciwpłytkowe aspiryną oraz przezskórne zamknięcie drożnego otworu owalnego. Zabieg przezskórny udało się wykonać u 3 pacjentów, ale 1 chory wymagał zamknięcia chirurgicznego, a drugi zmarł nagle w trakcie oczekiwania na interwencję. Miesiąc po zamknięciu otworu owalnego SpO2 wynosiło 96%-98% w pozycji leżącej na plecach i 97%-98% w pozycji siedzącej.
Dane kliniczne i leczenie pacjentów włączonych do serii.
| Pacjent | Wiek | Płeć | Objawy kliniczne i SpO2 (%) | Pochodzenie anatomiczne (mm) | Traktowanie |
|---|---|---|---|---|---|
| 1 | 79 | M | Dyspnea (90-82) 1 CVA |
Rozszerzenie korzenia aorty (48) | Zamknięcie przezskórne |
| 2 | 78 | F | Dyspnea (96-85) |
Rozszerzenie korzenia aorty (45) | Zamknięcie przezskórne |
| 3 | 83 | F | Dyspnea (93-62) |
Poszerzenie korzenia aorty (45) | Zamknięcie przezskórne |
| 4 | 79 | F | Dyspnea (89-60) |
Development aorty (46) | Surgery |
| 5 | 71 | M | Dyspnea (92-80) |
Chirurgia górnego odcinka brzucha | Nagły zgon podczas oczekiwania na przezskórne zamknięcie |
CVA: wypadek naczyniowo-mózgowy; F: kobieta; SpO2: wysycenie hemoglobiny tlenem w pozycji leżącej i w pozycji wyprostowanej; M: mężczyzna.
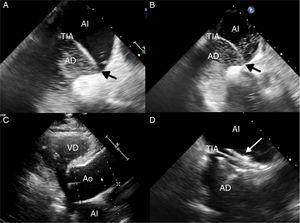
(A) Echokardiogram przezprzełykowy ze środkiem kontrastowym (wzburzona sól fizjologiczna) w pozycji leżącej, uwidaczniający przechodzenie nielicznych pęcherzyków z prawego przedsionka (AD) do lewego przedsionka (AI) przez drożny otwór owalny (czarna strzałka), wzmocnione przesunięciem przegrody międzyprzedsionkowej w lewo (TIA). (B) Echokardiogram przezprzełykowy z podaniem środka kontrastowego wykonany w pozycji siedzącej. Obserwuje się przechodzenie większej ilości pęcherzyków powietrza, co świadczy o zwiększonym shuncie prawo-lewo. (C) Przezklatkowe badanie echokardiograficzne ukazujące wyraźne poszerzenie korzenia aorty (Ao), stan anatomiczny związany z platypnea-ortodoksją. (D) Echokardiogram przezprzełykowy ukazujący urządzenie zamykające drożny otwór owalny (biała strzałka).
Pozytywny punkt końcowy serca jest rzadką przyczyną hipoksemii,2 ale lekarze powinni być jej świadomi, ponieważ powoduje objawy hipoksemii, które mogą być trudne do zinterpretowania, i może powodować istotne następstwa z powodu zatorów paradoksalnych związanych z niedokrwiennymi CVAs. Ponadto jest stosunkowo łatwa do opanowania, a jej leczenie jest zwykle lecznicze. U naszych chorych obraz kliniczny znacznej hipoksemii, której początkowo nie wiązaliśmy z pozycją chorego i której nie udało się skorygować tlenem, skłonił nas do poszukiwania anatomicznego shuntu i diagnostyki różnicowej między naczyniową malformacją płucną (w której również może wystąpić zjawisko platypnea-ortodoksji), ciężkimi zaburzeniami wentylacji/perfuzji lub shuntem wewnątrzsercowym. Po wykluczeniu pochodzenia płucnego za pomocą badania angio-CT i badania czynności płuc, które wykonano u wszystkich pacjentów, jedynym możliwym wytłumaczeniem był shunt wewnątrzsercowy. W tym zespole shunt może zostać przeoczony w badaniu echokardiograficznym na odleżynie bez kontrastu, dlatego konieczne jest wykonanie badania echokardiograficznego, najlepiej przezprzełykowego, z pacjentem w pozycji siedzącej z użyciem środka kontrastowego: technika ta wyraźnie uwidacznia masywne, wczesne przejście mikropęcherzyków do lewego przedsionka.3 Czułość techniki można zwiększyć, obserwując przejście kontrastu pod koniec manewru Valsalvy. Ten shunt jest wynikiem patentu foramen ovale z prawidłowymi ciśnieniami w prawych jamach i w zależności od jego cech anatomicznych może być leczony za pomocą chirurgicznego lub przezskórnego zamknięcia.
Chociaż patent foramen ovale jest wrodzoną wadą serca, nasi pacjenci pozostawali bezobjawowi przez ponad 70 lat. Patent foramen ovale jest zwykle związany z niewielkim lub żadnym przeciekiem lewo-prawym, więc rozwój znaczącego przecieku prawo-lewo musi być spowodowany nabytą nieprawidłowością. POS serca może wystąpić tylko w przypadku obecności komponentu anatomicznego w postaci komunikacji międzyprzedsionkowej oraz komponentu czynnościowego, który powoduje deformację przegrody międzyprzedsionkowej, powodując zmianę kierunku przepływu przez shunt w pozycji stojącej.4 Obserwuje się to u pacjentów z drożnym przewodem owalnym, który przebiega bezobjawowo do czasu, gdy – zwykle z powodu poszerzenia aorty wstępującej – w pozycji stojącej krew z żyły głównej dolnej zmienia kierunek i płynie bezpośrednio w stronę drożnego przewodu owalnego (ubytek ostium secundum), powodując przemieszczenie ostium primum i umożliwiając przedostanie się niedotlenionej krwi do lewego przedsionka.5
Zalecane leczenie polega na przezskórnym zamknięciu POS w celu uniknięcia shuntu prawo-lewego, a następnie desaturacji i duszności występujących w pozycji stojącej.1 Nie można tego osiągnąć za pomocą leczenia przeciwpłytkowego, wskazanego w celu zapobiegania CVA u pacjentów z patentem foramen ovale i przebytym wypadkiem niedokrwiennym.
Podsumowując, patent foramen ovale jest powszechny w populacji ogólnej i na ogół nie ma konsekwencji klinicznych. Może być jednak związany z zatorowością paradoksalną, CVA i, wyjątkowo, z sercowym POS. Można ją rozpoznać tylko przy dużym podejrzeniu klinicznym w przypadku hipoksemii i dziwnej, zmiennej duszności. Leczenie jest na ogół lecznicze.