INTRODUCTION
Les contractions ventriculaires prématurées (PVC) originaires de la voie de sortie du ventricule droit (RVOT) apparaissent généralement chez des patients sans maladie cardiaque structurelle. Elles peuvent se présenter sous forme de PVC isolées ou incessantes, ou de tachycardie (jusqu’à 80 % des tachycardies ventriculaires idiopathiques). Le principal mécanisme causal est l’activité déclenchée, mais des mécanismes de réentrée ou d’automaticité anormale ont également été postulés.
Les patients présentent généralement des symptômes associés à l’exercice, au stress ou à l’utilisation de stimulants. Les symptômes peuvent affecter la qualité de vie et le type incessant de VE peut conduire à une tachycardiomyopathie.
Les bêta-bloquants ou le vérapamil ne montrent généralement qu’une efficacité limitée pour contrôler ce type de PVC. L’ablation par radiofréquence peut être efficace, mais elle est entravée par le fait que ce PVC a une inductibilité limitée et imprévisible. Les méthodes conventionnelles guidées par fluoroscopie peuvent être d’une utilité limitée si les PVC sont rares, car la cartographie d’activation est complexe et la cartographie de stimulation a une faible résolution spatiale.
Les systèmes de cartographie sans contact (NCMS) se sont avérés utiles pour localiser les battements ectopiques et comme guide dans leur ablation.1, 2 Dans cet article, nous décrivons l’ablation des PVC de la RVOT en utilisant le NCMS Ensite Array (St. Jude Medical, St. Paul, Minnesota, États-Unis). Ce système utilise un cathéter multiélectrode (MAC) avec un ballon de 7,5 ml et 64 microélectrodes pour localiser la tachycardie. Le MAC fournit plus de 3000 électrogrammes unipolaires virtuels simultanément à partir d’un seul battement et les affiche dans une image tridimensionnelle à partir de la chambre d’intérêt.
METHODES Caractéristiques des patients
Quatre patients sans cardiopathie structurelle mais présentant un PVC RVOT symptomatique incessant ont subi une ablation à l’aide du NCMS entre janvier 2006 et décembre 2009. L’âge moyen des patients était de 43±6 ans et 50% étaient des hommes.
Tous avaient une mauvaise qualité de vie en raison d’un PVC très symptomatique et fréquent (moyenne, 30 763±4710 PVC / jour). Ils avaient tous échoué sous au moins 2 médicaments anti-arythmiques, dont l’un était toujours un bêtabloquant. L’ablation avait été tentée auparavant chez 2 des patients en utilisant un système conventionnel mais sans succès.
Chez tous les patients, l’activité extrasystolique était rare le jour de la procédure. Les médicaments antiarythmiques ont été arrêtés au moins 5 demi-vies avant la procédure et la sédation a été évitée.
Une sonde d’ablation de 4 mm (Livewire TC, St. Jude Medical) a été placée dans le ventricule droit (VR). Si, après perfusion d’isoprotérénol et stimulation ventriculaire, il n’était pas possible d’obtenir une PVC suffisante pour réaliser une cartographie d’activation, alors le MAC était introduit.
Le MAC était avancé sur un fil guide de 0,035″ en utilisant la fluoroscopie et le ballon était placé dans le RVOT à 2 ou 3 cm de la valve pulmonaire. L’anticoagulation avec l’héparine a été initiée à ce stade. L’anatomie du VR a ensuite été reconstruite, avec une attention particulière portée à la RVOT et à la situation de la valve pulmonaire (figure 1). Une distance de
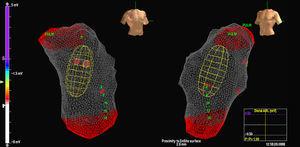
Figure 1. Image du cathéter à réseau de multiélectrodes dans la voie de sortie du ventricule droit.
Par la suite, 3 battements extrasystoliques ont été analysés pour chaque morphologie de PVC présentée par le patient et des cartes isopotentielles et isochrones ont été obtenues hors ligne. Des filtres de 30 à 500Hz ont été utilisés pour les électrogrammes bipolaires et un filtre passe-haut de 2-Hz a été utilisé avec les électrogrammes unipolaires virtuels.
La carte isopotentielle représente dynamiquement l’activation en utilisant les zones d’amplitude de tension maximale et montre comment le front d’onde se déplace. Le point d’activation le plus précoce est défini comme le point montrant l’activation la plus précoce par rapport à l’apparition du QRS et montre une morphologie QS avec une déviation négative rapide sur l’électrogramme unipolaire. La carte isopotentielle identifie également le point de départ du front d’onde avant qu’il ne s’étende au reste du myocarde. La carte isochrone est une carte classique du temps d’activation de la surface endocardique, et utilise un signal unipolaire virtuel.
La cible de l’ablation était à la fois la zone d’activation la plus précoce et le point de départ du front d’activation. La radiofréquence était occasionnellement appliquée dans ces sites, avec un contrôle de la température limité à 50W, des températures inférieures à 55°C et une durée de 60s. L’ablation était considérée comme réussie si la PVC disparaissait pendant l’application et n’était pas ré-induite.
Toutes les procédures ont été réalisées par le même électrophysiologiste, qui dirigeait l’ingénieur faisant fonctionner le NCMS.
RÉSULTATS
Trois patients présentaient une seule morphologie de PVC, tandis qu’un patient présentait 2 morphologies. Dans 3 cas, la localisation était septale alors que dans les 2 autres cas, elle était dans la paroi libre de la RVOT. Dans tous les cas, c’est la carte isopotentielle (figure 2) qui a permis de localiser le plus précisément le foyer d’origine ; la carte isochrone était d’une valeur relativement faible (figure 3).
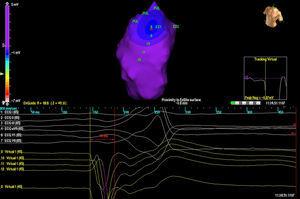
Figure 2. Carte isopotentielle chez un patient présentant 2 extrasystoles ventriculaires différentes provenant de la voie de sortie ventriculaire droite. Chaque sortie est représentée par les lettres EX (1 et 2). Le point d’activation le plus précoce est représenté dans EX1, avec l’image de QS dans les unipolaires virtuels (en bas).
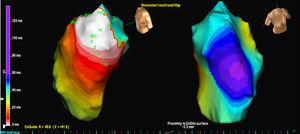
Figure 3. Carte isochrone de la sortie EX1 pour les mêmes extrasystoles ventriculaires analysées dans la figure 1 . Le blanc indique l’activation la plus précoce et le violet l’activation la plus tardive.
Nous avons également confirmé dans tous les cas que la PVC n’était pas provoquée mécaniquement et qu’elle coïncidait avec la morphologie de la PVC clinique. Chez un patient, le ballon était très proche de la surface endocardique d’où provenait le PVC et a dû être repositionné afin de permettre une mobilisation adéquate de l’électrocathéter d’ablation.
Après avoir identifié le site d’origine, une moyenne de 3 applications de radiofréquence par foyer a été utilisée pour ablater à la fois le point d’activation le plus précoce et le point de départ du front d’activation. Le temps moyen d’application était de 113±15s pour chaque foyer. Une augmentation de l’activité ectopique a été observée pour précéder la fin de l’application.
La durée moyenne de fluoroscopie était de 31±11 (21-46) min et la durée totale de la procédure était de 136±38min, bien que cela ait diminué le long de la courbe d’apprentissage, de 190min pour la première procédure à 100min pour la quatrième.
Nous avons obtenu un taux de réussite aiguë de 100% sans complications et sans réapparition du PVC avec la perfusion d’isoprotérénol ou la répétition du protocole de stimulation. Après une moyenne de 30±16 mois, les patients sont restés asymptomatiques sans traitement médicamenteux, et lors de la surveillance Holter à la visite de suivi d’un an, le nombre moyen de PVC était de 159±113/jour.
DISCUSSION
Bien que d’autres auteurs aient montré l’utilité de la NCMS pour ablater le PVC de la RVOT,2, 3 son utilisation n’est pas répandue.4 Dans notre expérience, d’excellents résultats ont été obtenus dès les premiers cas. Des taux de réussite de plus de 80 % sont habituellement rapportés pour l’ablation de la tachycardie ventriculaire de la veine cave5 ; cependant, nous avons obtenu un taux de réussite plus élevé même si nous n’avons pu cartographier que des PVC isolées. Notre critère d’évaluation aigu était la disparition de la PVC, et était limité par la faible fréquence de la PVC pendant la procédure. Il était donc nécessaire de confirmer l’efficacité de l’ablation au cours du suivi par la diminution de la fréquence des PVC dans la surveillance Holter.
L’arythmie chez nos patients avait une origine focale, ce qui est cohérent avec les observations d’autres auteurs.2, 6 L’ablation était limitée au point d’activation le plus précoce, ce qui peut avoir contribué au taux de réussite élevé.
Le NCMS n’a nécessité qu’un seul battement pour localiser précisément l’origine de la PVC. Bien que nous ayons préféré confirmer la localisation en cartographiant d’autres PVC identiques, le site d’origine n’a pas été modifié. Dans notre expérience, une ablation réussie a été obtenue en se basant uniquement sur la carte isopotentielle.
L’une des limites du système est qu’il localise le point d’activation le plus précoce dans l’endocarde de la chambre explorée, même lorsque le point n’est pas situé dans l’endocarde, mais dans l’épicarde ou dans une autre chambre annexe. Dans ces cas, l’analyse unipolaire virtuelle permet d’indiquer que l’origine ne se trouve pas dans l’endocarde du VR, car dans ce cas, le point endocardique le plus précoce présenterait un rS.
De plus, le MAC peut produire une PVC mécanique et, étant situé dans la RVOT, peut être confondu avec une PVC clinique. Pour les différencier, nous avons analysé la correspondance électrocardiographique avec le PVC clinique et confirmé que le point d’origine du PVC n’était pas en contact avec le ballon.
Le PVC peut également prendre naissance très près de l’endroit où se trouve le MAC, empêchant ainsi l’accès au cathéter d’ablation. Dans de tels cas, il peut être nécessaire de repositionner le ballonnet.
Dans notre série, le NCMS s’est avéré un moyen efficace et sûr d’éliminer le PVC isolé et difficile à induire de la RVOT et a contribué à réduire la complexité des procédures impliquées.
CONFLICTS D’INTÉRÊTS
Aucun n’a été déclaré.
Reconnaissance
Nous tenons à remercier Joaquín Panduro pour sa révision critique du manuscrit.
Reçu le 21 janvier 2011
Accepté le 1er mai 2011
.