Ce guide vous aidera à vous préparer pour votre chirurgie des fosses nasales et des sinus paranasaux au Memorial Sloan Kettering (MSK). Il vous aidera également à comprendre ce à quoi vous devez vous attendre pendant votre rétablissement.
Lisez ce guide au moins une fois avant votre chirurgie et utilisez-le comme référence dans les jours précédant votre chirurgie.
Apportez ce guide avec vous chaque fois que vous venez à MSK, y compris le jour de votre chirurgie. Vous et votre équipe soignante vous y référerez tout au long de vos soins.
- A propos de votre chirurgie
- Votre cavité nasale et vos sinus paranasaux
- Chirurgie des cavités nasales et des sinus
- Types de chirurgie des fosses nasales
- Types de chirurgie des sinus
- Chirurgie endoscopique
- Enlèvement des ganglions lymphatiques
- Avant votre chirurgie
- Se préparer à votre chirurgie
- A propos de la consommation d’alcool
- A propos du tabagisme
- A propos de l’apnée du sommeil
- Dans les 30 jours de votre chirurgie
- Tests pré-chirurgicaux (TPC)
- Identifiez votre soignant
- Pour les aidants
- Remplir un formulaire de procuration de soins de santé
- Faites des exercices de respiration et de toux
- Exercice
- Suivre un régime alimentaire sain
- 7 jours avant votre chirurgie
- Suivez les instructions de votre prestataire de soins de santé pour la prise d’aspirine
- Cessez de prendre de la vitamine E, des multivitamines, des remèdes à base de plantes et d’autres compléments alimentaires
- 2 jours avant votre chirurgie
- Cessez de prendre des anti-inflammatoires non stéroïdiens (AINS)
- 1 jour avant votre chirurgie
- Notez l’heure de votre chirurgie
- Douche
- Dormir
- Instructions pour manger avant votre chirurgie
- Le matin de votre chirurgie
- Instructions pour boire avant votre chirurgie
- Prenez vos médicaments selon les instructions
- Ce qu’il faut retenir
- Ce qu’il faut apporter
- Où se garer
- Une fois que vous êtes à l’hôpital
- Vous habiller pour l’opération
- Rencontrer une infirmière
- Rencontre avec un anesthésiste
- Se préparer pour votre chirurgie
- Pendant votre chirurgie
- Après votre chirurgie
- À l’unité de soins post-anesthésiques (USPA)
- Médicaments contre la douleur
- Tubes et drains
- Déménagement dans votre chambre d’hôpital
- Dans votre chambre d’hôpital
- Gestion de votre douleur
- Mouvement et marche
- Exercer vos poumons
- Manger et boire
- Soins de vos tubes et drains
- Douche
- Planification de votre sortie
- La sortie de l’hôpital
- À la maison
- Gestion de votre douleur
- Gestion de la constipation
- Soins de votre incision
- Manger et boire
- Modifications nasales après une chirurgie des sinus
- Précautions nasales après une chirurgie des sinus
- Activité physique et exercice
- Conduite
- Retourner au travail
- Voyage
- Avoir les résultats de vos tests
- Rendez-vous de suivi
- Gérer vos sentiments
- Utilisation de MyMSK
- Quand contacter votre fournisseur de soins de santé
- Services de soutien
- Services de soutien MSK
- Services de soutien externe
- Ressources éducatives
A propos de votre chirurgie
Votre cavité nasale et vos sinus paranasaux
Votre cavité nasale est un grand espace rempli d’air au-dessus et derrière votre nez, au milieu de votre visage. Elle possède 2 ouvertures, appelées les narines, qui réchauffent et hydratent l’air que vous inspirez.
À l’intérieur de votre cavité nasale, vous avez 4 types de sinus paranasaux, généralement appelés sinus (voir figure 1). Vos sinus sont un groupe d’espaces creux, remplis d’air, qui entourent votre cavité nasale. Ils comprennent :
- Les sinus frontaux, qui sont situés au-dessus de vos yeux.
- Les sinus ethmoïdes, qui sont situés entre vos yeux.
- Les sinus sphénoïdes, qui sont situés profondément dans votre cavité nasale, derrière vos sinus ethmoïdes.
- Les sinus maxillaires, qui sont situés sur les côtés de votre nez.
Votre cavité nasale et vos sinus sont recouverts d’une couche de cellules qui fabriquent du mucus et réchauffent l’air que vous respirez. Ils affectent également la façon dont votre voix sonne lorsque vous parlez.

Chirurgie des cavités nasales et des sinus
Les tumeurs des cavités nasales et des sinus sont généralement traitées par chirurgie. Le but de la chirurgie est d’enlever toute la tumeur et une petite quantité de tissu normal autour.
Votre cavité nasale et vos sinus sont de petites zones qui ont beaucoup de muscles, de nerfs, de vaisseaux sanguins et d’autres structures importantes. Si l’une de ces autres structures doit être enlevée pendant votre chirurgie, cela peut affecter votre apparence et la façon dont vous effectuez vos fonctions de base. Par conséquent, un autre objectif de la chirurgie est de vous aider à avoir la même apparence et à être capable de respirer, de mâcher, de parler et d’avaler sans difficulté après votre chirurgie.
Vous aurez de nombreux prestataires différents qui travailleront ensemble avant, pendant et après votre chirurgie. En fonction de votre chirurgie, votre équipe de traitement peut inclure :
- Un chirurgien de la tête et du cou, un chirurgien plastique reconstructeur, et neurochirurgien
- Oncologue radiothérapeute
- Oncologue médical
- Dentiste
- Infirmières
- Parleur et déglutition
- Diététiciens nutritionnistes cliniques
- Gestionnaires de cas
- Salariés sociaux
.
Les différents types de chirurgie sont décrits ci-dessous. Votre prestataire de soins de santé discutera avec vous du type de chirurgie que vous allez subir. Le type de chirurgie dépend de l’endroit où les tumeurs sont situées, de leur taille et des autres structures impliquées.
Types de chirurgie des fosses nasales
- Certaines tumeurs des fosses nasales peuvent être retirées par une chirurgie appelée excision locale large. Cette chirurgie permet d’enlever la tumeur et une petite quantité de tissu normal autour d’elle.
- Les tumeurs qui sont situées sur vos cornets nasaux (os longs et fins situés sur les parois intérieures de votre nez) peuvent être enlevées par une chirurgie appelée maxillectomie médiale.
- Les tumeurs qui impliquent le tissu à l’extérieur de votre nez peuvent être enlevées en retirant une partie de votre nez ou votre nez entier.
Types de chirurgie des sinus
- Les tumeurs qui sont petites, non cancéreuses (pas de cancer) et qui impliquent uniquement vos sinus ethmoïdaux sont enlevées par une chirurgie appelée ethmoïdectomie externe.
- Les tumeurs qui se sont développées dans votre sinus maxillaire peuvent être enlevées par une chirurgie appelée maxillectomie. L’étendue de la chirurgie dépend de l’endroit où la tumeur est située et si elle implique les tissus et les structures à proximité.
Lors d’une maxillectomie, les éléments suivants peuvent être partiellement ou complètement retirés :- L’os autour de votre sinus maxillaire
- L’os de votre palais dur (toit de votre bouche)
- Les dents supérieures d’un côté de votre bouche
- Une partie de… ou de l’ensemble de votre orbite (orbite de l’oeil)
- Partie de votre pommette
- Partie de la partie osseuse de la partie supérieure de votre nez
Si une partie de votre palais dur est enlevée, il peut y avoir une connexion ouverte entre votre cavité nasale et votre cavité orale (bouche). Votre chirurgien-dentiste prendra des empreintes (fera un moule de votre bouche supérieure) avant et le jour de votre opération. Il mettra en place un obturateur chirurgical temporaire (plaque) pour fermer l’ouverture dans votre palais pendant votre opération. Cela vous aidera à parler et à manger après l’intervention.
Vous sortirez de l’hôpital avec l’obturateur chirurgical temporaire en place. Environ 2 semaines après l’intervention, vous aurez un rendez-vous avec votre chirurgien-dentiste pour retirer l’obturateur chirurgical. Au cours de ce rendez-vous, votre chirurgien-dentiste installera un obturateur amovible dans votre bouche. Il vous donnera également des instructions pour le nettoyage et l’entretien de l’obturateur. Vous aurez des rendez-vous de suivi réguliers avec votre chirurgien-dentiste pour vérifier l’obturateur et ajuster l’ajustement si nécessaire. - Les tumeurs dans vos sinus ethmoïdaux, frontaux ou sphénoïdaux sont retirées par une chirurgie appelée résection craniofaciale. Cette chirurgie consiste à retirer la tumeur par des incisions (coupes chirurgicales) sur votre visage et votre crâne. En accédant à la tumeur depuis deux directions, vos chirurgiens ont plus de chances d’enlever la totalité de la tumeur. Cela permet également de réduire les dommages éventuels à votre cerveau, à vos nerfs et à d’autres structures importantes. Un chirurgien de la tête et du cou, un chirurgien plastique et un neurochirurgien travailleront ensemble au sein de votre équipe chirurgicale.
Chirurgie endoscopique
Cette chirurgie utilise des endoscopes (tubes minces, flexibles et éclairés) qui sont introduits dans votre nez pour atteindre votre cavité nasale et vos sinus. Cette chirurgie est utilisée pour les tumeurs qui sont petites et moins impliquées dans les structures environnantes. Elle peut également être utilisée pour traiter les maladies des sinus qui ne sont pas des cancers.
Enlèvement des ganglions lymphatiques
Les tumeurs des fosses nasales et des sinus se propagent parfois aux ganglions lymphatiques de votre cou. Les ganglions lymphatiques sont enlevés par une chirurgie appelée dissection du cou. Votre chirurgien déterminera si vous avez besoin d’une dissection du cou sur la base d’un examen médical et d’une tomodensitométrie (CT) ou d’une imagerie par résonance magnétique (IRM).
Si l’on vous enlève des ganglions lymphatiques, vous aurez un tube de drainage en place pendant votre séjour à l’hôpital. Vos infirmières suivront la quantité de drainage. Lorsque le drainage sera inférieur à 20 à 30 millilitres (environ ½ once) en 24 heures, le drain sera retiré. Cela se produit généralement 3 à 5 jours après votre chirurgie.
Avant votre chirurgie
Les informations contenues dans cette section vous aideront à vous préparer pour votre chirurgie. Lisez cette section lorsque votre chirurgie est programmée et consultez-la lorsque la date de votre chirurgie approche. Elle contient des renseignements importants sur ce que vous devez faire avant votre chirurgie.
Notez vos questions et assurez-vous de les poser à votre fournisseur de soins de santé.
Se préparer à votre chirurgie
Vous et votre équipe de soins de santé travaillerez ensemble pour vous préparer à votre chirurgie. Aidez-nous à assurer votre sécurité pendant votre chirurgie en nous disant si l’une des déclarations suivantes s’applique à vous, même si vous n’en êtes pas sûr.
- Je prends un anticoagulant. Il s’agit par exemple de l’aspirine, de l’héparine, de la warfarine (Jantoven®, Coumadin®), du clopidogrel (Plavix®), de l’énoxaparine (Lovenox®), du dabigatran (Pradaxa®), de l’apixaban (Eliquis®) et du rivaroxaban (Xarelto®). Il en existe d’autres, alors assurez-vous que votre fournisseur de soins de santé connaît tous les médicaments que vous prenez.
- Je prends des médicaments sur ordonnance (médicaments prescrits par un fournisseur de soins de santé), y compris des timbres et des crèmes.
- Je prends des médicaments en vente libre (médicaments que j’achète sans ordonnance), y compris des patchs et des crèmes.
- Je prends des compléments alimentaires, comme des herbes, des vitamines, des minéraux ou des remèdes naturels ou maison.
- Je porte un stimulateur cardiaque, un défibrillateur automatique implantable (DAI) ou un autre dispositif cardiaque.
- Je souffre d’apnée du sommeil.
- J’ai eu un problème avec l’anesthésie (médicament pour vous faire dormir pendant une opération) dans le passé.
- Je suis allergique à certains médicaments ou matériaux, y compris le latex.
- Je ne suis pas disposé à recevoir une transfusion sanguine.
- Je bois de l’alcool.
- Je fume.
- Je consomme des drogues récréatives.
A propos de la consommation d’alcool
La quantité d’alcool que vous consommez peut vous affecter pendant et après votre chirurgie. Il est important de parler avec vos fournisseurs de soins de santé de la quantité d’alcool que vous buvez. Cela nous aidera à planifier vos soins.
- Si vous arrêtez de boire de l’alcool soudainement, cela peut provoquer des crises, du délire et la mort. Si nous savons que vous êtes à risque pour ces complications, nous pouvons vous prescrire des médicaments pour les empêcher de se produire.
- Si vous buvez régulièrement de l’alcool, vous pouvez être à risque pour d’autres complications pendant et après votre chirurgie. Il s’agit notamment de saignements, d’infections, de problèmes cardiaques et d’un séjour plus long à l’hôpital.
Voici ce que vous pouvez faire avant votre chirurgie pour éviter d’avoir des problèmes :
- Soyez honnête avec vos fournisseurs de soins de santé sur la quantité d’alcool que vous consommez.
- Essayez d’arrêter de boire de l’alcool une fois que votre chirurgie est planifiée. Si vous développez un mal de tête, des nausées (sensation de vomir), une augmentation de l’anxiété ou si vous n’arrivez pas à dormir après avoir arrêté de boire, prévenez immédiatement votre prestataire de soins. Ce sont des signes précoces de sevrage alcoolique et ils peuvent être traités.
- Dites à votre prestataire de soins de santé si vous ne pouvez pas arrêter de boire.
- Posez à votre prestataire de soins de santé des questions sur la consommation d’alcool et la chirurgie. Comme toujours, toutes vos informations médicales resteront confidentielles.
A propos du tabagisme
Si vous fumez, vous pouvez avoir des problèmes respiratoires lorsque vous subissez une opération. Arrêter de fumer, même quelques jours avant l’opération, peut vous aider. Si vous fumez, votre prestataire de soins vous orientera vers notre programme de traitement du tabagisme. Vous pouvez également joindre le programme en appelant le 212-610-0507.
A propos de l’apnée du sommeil
L’apnée du sommeil est un trouble respiratoire courant qui vous fait arrêter de respirer pendant de courtes périodes pendant votre sommeil. Le type le plus courant est l’apnée obstructive du sommeil (AOS). Dans le cas du SAOS, les voies respiratoires se bloquent complètement pendant le sommeil. Le SAOS peut causer de graves problèmes pendant et après la chirurgie.
Veuillez nous dire si vous souffrez d’apnée du sommeil ou si vous pensez en être atteint. Si vous utilisez un appareil respiratoire (tel qu’un appareil CPAP) pour l’apnée du sommeil, apportez-le avec vous le jour de votre chirurgie.
Dans les 30 jours de votre chirurgie
Tests pré-chirurgicaux (TPC)
Avant votre chirurgie, vous aurez un rendez-vous pour des tests pré-chirurgicaux (TPC). La date, l’heure et le lieu de votre rendez-vous de TSP seront imprimés sur le rappel de rendez-vous du bureau de votre chirurgien.
Vous pouvez manger et prendre vos médicaments habituels le jour de votre rendez-vous de TSP.
Lors de votre rendez-vous, vous rencontrerez une infirmière praticienne (IP) qui travaille en étroite collaboration avec le personnel d’anesthésie (les prestataires de soins spécialisés qui vous administreront l’anesthésie pendant votre chirurgie). Votre infirmière praticienne passera en revue avec vous vos antécédents médicaux et chirurgicaux. Vous pourrez subir des examens, tels qu’un électrocardiogramme (ECG) pour vérifier votre rythme cardiaque, une radiographie pulmonaire, des analyses de sang et tout autre examen nécessaire à la planification de vos soins. Votre PN peut également vous recommander de consulter d’autres prestataires de soins de santé.
Votre PN parlera avec vous des médicaments que vous devriez prendre le matin de votre chirurgie.
Il est très utile d’apporter les éléments suivants à votre rendez-vous de TSP :
- Une liste de tous les médicaments que vous prenez, y compris les médicaments sur ordonnance et en vente libre, les timbres et les crèmes.
- Les résultats de tous les tests effectués à l’extérieur de MSK, comme une épreuve d’effort cardiaque, un échocardiogramme ou une étude doppler carotidienne.
- Le(s) nom(s) et le(s) numéro(s) de téléphone de votre (vos) prestataire(s) de soins.
Identifiez votre soignant
Votre soignant joue un rôle important dans vos soins. Avant votre chirurgie, vous et votre soignant serez informés de votre chirurgie par vos fournisseurs de soins de santé. Après votre opération, votre aidant vous ramènera chez vous lorsque vous sortirez de l’hôpital. Ils vous aideront également à prendre soin de vous à la maison.
Pour les aidants
Des ressources et un soutien sont disponibles pour vous aider à gérer les responsabilités qui accompagnent la prise en charge d’une personne subissant un traitement contre le cancer. Pour obtenir des ressources de soutien et des informations, visitez le site www.mskcc.org/caregivers ou lisez le Guide des aidants.
Remplir un formulaire de procuration de soins de santé
Si vous n’avez pas encore rempli un formulaire de procuration de soins de santé, nous vous recommandons de le faire maintenant. Si vous en avez déjà rempli un, ou si vous avez d’autres directives anticipées, apportez-les à votre prochain rendez-vous.
Une procuration de soins de santé est un document juridique qui identifie la personne qui parlera pour vous si vous ne pouvez pas communiquer pour vous-même. La personne que vous identifiez est appelée votre agent de soins de santé.
Parlez à votre prestataire de soins de santé si vous souhaitez remplir une procuration de soins de santé. Vous pouvez également lire les ressources Planification préalable des soins et Comment être un agent de soins de santé pour obtenir des renseignements sur les procurations de soins de santé, les autres directives préalables et le fait d’être un agent de soins de santé.
Faites des exercices de respiration et de toux
Pratiquez-vous à prendre de grandes respirations et à tousser avant votre chirurgie. Si vous avez des questions, demandez à votre infirmière ou à votre inhalothérapeute.
Exercice
Essayez de faire des exercices d’aérobie tous les jours. L’exercice aérobique est tout exercice qui fait battre votre cœur plus vite, comme la marche, la natation ou le vélo. S’il fait froid dehors, utilisez les escaliers dans votre maison ou allez dans un centre commercial ou un centre d’achat. L’exercice aidera votre corps à se mettre dans les meilleures conditions pour votre chirurgie et rendra votre rétablissement plus rapide et plus facile.
Suivre un régime alimentaire sain
Suivez un régime alimentaire sain et équilibré avant votre chirurgie. Si vous avez besoin d’aide pour votre régime alimentaire, parlez à votre prestataire de soins de santé de la possibilité de rencontrer un diététicien nutritionniste clinique.
7 jours avant votre chirurgie
Suivez les instructions de votre prestataire de soins de santé pour la prise d’aspirine
Si vous prenez de l’aspirine ou un médicament qui contient de l’aspirine, vous devrez peut-être modifier votre dose ou arrêter de le prendre 7 jours avant votre chirurgie. L’aspirine peut provoquer des saignements.
Suivez les instructions de votre professionnel de santé. N’arrêtez pas de prendre de l’aspirine à moins qu’on vous le dise. Pour plus d’informations, lisez la ressource Médicaments courants contenant de l’aspirine, d’autres anti-inflammatoires non stéroïdiens (AINS) ou de la vitamine E.
Cessez de prendre de la vitamine E, des multivitamines, des remèdes à base de plantes et d’autres compléments alimentaires
Cessez de prendre de la vitamine E, des multivitamines, des remèdes à base de plantes et d’autres compléments alimentaires 7 jours avant votre chirurgie. Ces produits peuvent provoquer des saignements. Pour plus d’informations, lisez la ressource Remèdes à base de plantes et traitement du cancer.
2 jours avant votre chirurgie
Cessez de prendre des anti-inflammatoires non stéroïdiens (AINS)
Cessez de prendre des AINS, comme l’ibuprofène (Advil®, Motrin®) et le naproxène (Aleve®), 2 jours avant votre chirurgie. Ces médicaments peuvent provoquer des saignements. Pour plus d’informations, lisez la ressource Médicaments courants contenant de l’aspirine, d’autres anti-inflammatoires non stéroïdiens (AINS) ou de la vitamine E.
1 jour avant votre chirurgie
Notez l’heure de votre chirurgie
Un membre du personnel du bureau d’admission vous appellera après 14h00 la veille de votre chirurgie. Si votre opération est prévue pour un lundi, ils vous appelleront le vendredi précédent. Si vous ne recevez pas d’appel avant 19h00, appelez le 212-639-5014.
Le membre du personnel vous dira à quelle heure vous devez arriver à l’hôpital pour votre opération. Ils vous rappelleront également où aller.
Ce sera l’un des endroits suivants :
- Hôpital chirurgical de jour (SDH)
1275 York Avenue (entre East 67th et East 68th Streets)
New York, NY 10065
M Ascenseur jusqu’au 2ème étage - Centre préchirurgical (PSC) au 6ème étage
1275 York Avenue (entre East 67th et East 68th Streets)
New York, NY 10065
B ascenseur jusqu’au 6ème étage
Douche
La veille de votre opération, lavez-vous avec de l’eau et du savon.
Dormir
Vous coucher tôt et passer une nuit complète de sommeil.
Instructions pour manger avant votre chirurgie
Ne mangez rien après minuit la nuit précédant votre chirurgie. Cela comprend les bonbons durs et la gomme à mâcher.
Le matin de votre chirurgie
Instructions pour boire avant votre chirurgie
Vous pouvez boire un total de 12 onces d’eau entre minuit et 2 heures avant votre heure d’arrivée prévue. Ne buvez rien d’autre.
Ne buvez rien à partir de 2 heures avant votre heure d’arrivée prévue. Cela inclut l’eau.
Prenez vos médicaments selon les instructions
Si votre fournisseur de soins de santé vous a dit de prendre certains médicaments le matin de votre chirurgie, prenez seulement ces médicaments avec une gorgée d’eau. Selon les médicaments que vous prenez, il peut s’agir de tous, de certains ou d’aucun de vos médicaments habituels du matin.
Ce qu’il faut retenir
- Porter quelque chose de confortable et de lâche.
- Si vous portez des lentilles de contact, portez plutôt vos lunettes. Le port de lentilles de contact pendant la chirurgie peut endommager vos yeux.
- Ne portez pas d’objets métalliques. Retirez tous les bijoux, y compris les piercings corporels. L’équipement utilisé pendant votre chirurgie peut causer des brûlures s’il entre en contact avec du métal.
- Ne mettez pas de lotion, de crème, de déodorant, de maquillage, de poudre, de parfum ou d’eau de Cologne.
- Laissez les objets de valeur (tels que les cartes de crédit, les bijoux et votre chéquier) à la maison.
- Si vous avez vos règles (vous avez vos menstruations), utilisez une serviette hygiénique et non un tampon. Vous recevrez des sous-vêtements jetables, ainsi qu’une serviette hygiénique si nécessaire.
Ce qu’il faut apporter
- Un haut boutonné ou ample.
- Votre appareil respiratoire pour l’apnée du sommeil (comme votre appareil CPAP), si vous en avez un.
- Votre formulaire de procuration de soins de santé et autres directives anticipées, si vous les avez remplis.
- Votre téléphone cellulaire et son chargeur.
- Seul l’argent dont vous pourriez avoir besoin pour de petits achats (comme un journal).
- Un étui pour vos articles personnels (tels que lunettes, appareil(s) auditif(s), prothèse(s), perruque et articles religieux), si vous en avez un.
- Le présent guide. Votre équipe soignante l’utilisera pour vous apprendre à prendre soin de vous après la chirurgie.
Où se garer
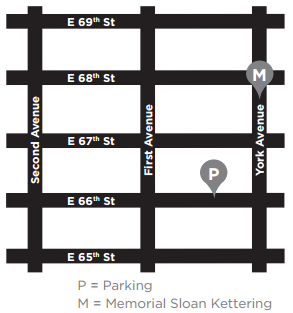
Le parking de MSK est situé sur la 66e rue Est, entre les avenues York et First. Si vous avez des questions sur les prix, appelez le 212-639-2338.
Pour atteindre le garage, tournez sur East 66th Street depuis York Avenue. Le garage est situé à environ un quart de bloc de York Avenue, sur le côté droit (nord) de la rue. Il y a un tunnel que vous pouvez traverser et qui relie le garage à l’hôpital.
Il y a aussi d’autres garages situés sur East 69th Street entre First et Second Avenues, East 67th Street entre York et First Avenues, et East 65th Street entre First et Second Avenues.
Une fois que vous êtes à l’hôpital
On vous demandera de dire et d’épeler votre nom et votre date de naissance à plusieurs reprises. C’est pour votre sécurité. Des personnes portant le même nom ou un nom similaire peuvent subir une opération le même jour.
Vous habiller pour l’opération
Lorsqu’il sera temps de vous changer pour l’opération, vous recevrez une blouse d’hôpital, une robe de chambre et des chaussettes antidérapantes à porter.
Rencontrer une infirmière
Vous rencontrerez une infirmière avant l’opération. Dites-lui la dose de tous les médicaments que vous avez pris après minuit (y compris les médicaments sur ordonnance et en vente libre, les timbres et les crèmes) et l’heure à laquelle vous les avez pris.
Votre infirmière peut placer une ligne intraveineuse (IV) dans l’une de vos veines, généralement dans votre bras ou votre main. Si votre infirmière ne pose pas la perfusion, votre anesthésiste le fera dans la salle d’opération.
Rencontre avec un anesthésiste
Vous rencontrerez également un anesthésiste avant l’opération. Il va :
- Revoir avec vous vos antécédents médicaux.
- Vous demander si vous avez eu des problèmes avec l’anesthésie dans le passé, y compris des nausées ou des douleurs.
- Parler avec vous de votre confort et de votre sécurité pendant votre chirurgie.
- Parler avec vous du type d’anesthésie que vous allez recevoir.
- Répondre à vos questions sur votre anesthésie.
Se préparer pour votre chirurgie
Au moment de votre chirurgie, vous devrez retirer vos appareils auditifs, vos prothèses dentaires, votre ou vos prothèses, votre perruque et vos articles religieux, si vous en avez.
Vous entrerez dans la salle d’opération à pied ou sur une civière. Un membre de l’équipe du bloc opératoire vous aidera à vous installer sur le lit d’opération. Des bottes de compression seront placées sur la partie inférieure de vos jambes. Elles se gonflent et se dégonflent doucement pour favoriser la circulation sanguine dans vos jambes.
Une fois que vous serez confortable, votre anesthésiste vous administrera une anesthésie par votre ligne IV et vous vous endormirez. Vous recevrez également des liquides par votre ligne IV pendant et après votre chirurgie.
Pendant votre chirurgie
Une fois que vous serez complètement endormi, un tube respiratoire sera placé par votre bouche et dans votre trachée pour vous aider à respirer. Une sonde urinaire (Foley) sera également placée pour drainer l’urine (pipi) de votre vessie.
Une fois votre chirurgie terminée, votre incision sera fermée avec des agrafes ou des sutures (points de suture). Vous pouvez également avoir des Steri-Strips™ (minces morceaux de ruban adhésif chirurgical) ou du Dermabond® (colle chirurgicale) sur vos incisions. Vos incisions peuvent être recouvertes d’un pansement.
Votre tube respiratoire est généralement retiré alors que vous êtes encore dans la salle d’opération.
La durée de votre chirurgie dépend du type de chirurgie et des incisions que vous avez. Votre prestataire de soins de santé parlera avec vous de ce à quoi vous devez vous attendre avant votre chirurgie.
Après votre chirurgie
Les informations de cette section vous indiqueront ce à quoi vous devez vous attendre après votre chirurgie, à la fois pendant votre séjour à l’hôpital et après avoir quitté l’hôpital. Vous apprendrez comment vous rétablir en toute sécurité après votre chirurgie.
Notez vos questions et assurez-vous de les poser à votre fournisseur de soins de santé.
À l’unité de soins post-anesthésiques (USPA)
Lorsque vous vous réveillerez après votre chirurgie, vous serez à l’unité de soins post-anesthésiques (USPA).
Une infirmière surveillera votre température corporelle, votre pouls, votre tension artérielle et vos niveaux d’oxygène. Il se peut que vous receviez de l’oxygène par un tube fin qui repose sous votre nez ou par un masque qui couvre votre nez et votre bouche. Vous aurez également des bottes de compression sur vos jambes inférieures.
Médicaments contre la douleur
Vous recevrez des médicaments contre la douleur par voie intraveineuse pendant votre séjour à l’USPA. Vous pourrez peut-être contrôler vos médicaments contre la douleur à l’aide d’un bouton appelé dispositif d’analgésie contrôlé par le patient (PCA). Pour plus d’informations, lisez Analgésie contrôlée par le patient (PCA).
Tubes et drains
Vous aurez 1 ou plusieurs des éléments suivants :
- Tubes de drainage près de vos incisions. Ils permettent de drainer le liquide de la zone pour aider vos blessures à guérir.
- Un cathéter de Foley dans votre urètre, dans votre vessie. Cela permet de drainer l’urine (pipi) de votre vessie.
- Un masque facial et un humidificateur. Cela aide à garder vos voies respiratoires humides.
- Un tube d’alimentation nasogastrique (NG), si nécessaire. Il s’agit d’un tube qui passe par votre nez pour aller dans votre estomac. Il est utilisé pour vous donner une alimentation. Si vous avez besoin d’une sonde NG, elle sera placée pendant que vous serez endormi au cours de l’opération et retirée une fois que vous serez prêt.
- Des attelles dans votre nez (attelles de Doyle). Elles permettent d’éviter la formation de cicatrices dans votre nez. Elles seront retirées lors de votre premier rendez-vous après la chirurgie.
Déménagement dans votre chambre d’hôpital
Selon le type de chirurgie que vous avez subie, vous pouvez rester en USPA pendant quelques heures ou toute la nuit. Après votre séjour à l’USPA, un membre du personnel vous conduira à votre chambre d’hôpital.
Dans votre chambre d’hôpital
La durée de votre séjour à l’hôpital après votre chirurgie dépend de votre rétablissement. Un membre de votre équipe soignante vous dira à quoi vous attendre.
Lorsqu’on vous emmène dans votre chambre d’hôpital, vous rencontrerez l’une des infirmières qui s’occupera de vous pendant votre séjour à l’hôpital.
Pendant votre séjour à l’hôpital, vos infirmières vous apprendront à prendre soin de vous pendant que vous vous remettez de votre opération.
Lisez la ressource Appelez ! Don’t Fall ! pour savoir ce que vous pouvez faire pour rester en sécurité et éviter de tomber pendant votre séjour à l’hôpital.
Gestion de votre douleur
Vous aurez un peu de douleur après votre chirurgie. Au début, vous recevrez vos médicaments contre la douleur par votre ligne intraveineuse. Vous pourrez peut-être contrôler vos médicaments antidouleur à l’aide d’un dispositif PCA. Une fois que vous serez en mesure de manger, vous recevrez des analgésiques par voie orale (médicaments que vous avalez).
Votre prestataire de soins vous interrogera souvent sur votre douleur et vous donnera des médicaments au besoin. Si votre douleur n’est pas soulagée, dites-le à votre fournisseur de soins de santé. Il est important de contrôler votre douleur pour que vous puissiez utiliser votre spiromètre incitatif et vous déplacer. Le contrôle de votre douleur vous aidera à mieux vous rétablir.
On vous remettra une ordonnance pour des médicaments contre la douleur avant que vous quittiez l’hôpital. Discutez avec votre prestataire de soins des effets secondaires possibles et du moment où vous devriez commencer à passer aux analgésiques en vente libre.
Mouvement et marche
Le fait de bouger et de marcher contribuera à réduire votre risque de caillots sanguins et de pneumonie (infection pulmonaire). Cela vous aidera également à recommencer à évacuer des gaz et à aller à la selle (faire caca). Votre infirmière, votre kinésithérapeute ou votre ergothérapeute vous aidera à vous déplacer, si nécessaire.
Exercer vos poumons
Il est important d’exercer vos poumons pour qu’ils se dilatent complètement. Cela aide à prévenir la pneumonie.
- Votre infirmière vous donnera un spiromètre incitatif pour vous aider à dilater vos poumons. Utilisez-le 10 fois chaque heure où vous êtes éveillé. Pour plus d’informations, lisez Comment utiliser votre spiromètre incitatif.
- Faites des exercices de toux et de respiration profonde. Un membre de votre équipe de soins vous apprendra à faire ces exercices.
Manger et boire
Pour votre premier repas après votre chirurgie, vous n’aurez que des liquides clairs. Ensuite, vous commencerez lentement à suivre un régime en purée, puis un régime mécanique mou. Pour plus d’informations, lisez la ressource Guide d’alimentation pour les régimes purés et mécaniques mous.
Si vous avez des questions sur votre régime alimentaire, demandez à voir un diététicien nutritionniste clinique.
Soins de vos tubes et drains
Un membre du personnel s’occupera de vos tubes et drains pendant votre séjour à l’hôpital. Si vous quittez l’hôpital avec des tubes ou des drains, il vous apprendra également à vous en occuper pour que vous puissiez le faire vous-même à la maison. Il peut être utile que votre soignant apprenne aussi.
Douche
- Si vous avez des tubes de drainage près de votre incision, vous pouvez prendre une douche, mais ne mouillez pas les tubes de drainage. Un membre du personnel vous aidera. Vous pouvez prendre une douche normale 24 heures après le retrait de vos tubes de drainage.
- Si vous n’avez pas de tubes de drainage près de votre incision, ne prenez pas de douche pendant les 48 premières heures après votre chirurgie. Vous pouvez prendre un bain à l’éponge. Un membre du personnel vous aidera.
Planification de votre sortie
Votre infirmière vous enseignera les soins personnels dont vous aurez besoin pour continuer à prendre soin de vous à la maison. Cela peut impliquer d’irriguer votre bouche et votre nez, si nécessaire. Vous apprendrez également des exercices pour prévenir le trismus. Il s’agit de l’incapacité d’ouvrir la mâchoire qui peut se développer en raison d’une cicatrice ou de changements dans les muscles autour de la mâchoire. Pour plus d’informations, lisez la ressource Prévenir le trismus.
Si vous restez à l’hôpital moins d’une semaine, vous quitterez l’hôpital avec des agrafes ou des points de suture dans votre incision. Ils seront retirés lors d’un rendez-vous de suivi après l’opération. Si vous restez à l’hôpital plus d’une semaine, une partie ou la totalité de vos agrafes ou points de suture seront retirés avant votre départ.
La sortie de l’hôpital
Au moment où vous serez prêt à quitter l’hôpital, votre incision aura commencé à guérir. Avant de quitter l’hôpital, regardez votre incision avec l’un de vos prestataires de soins. Le fait de savoir à quoi ressemble votre incision vous aidera à remarquer tout changement plus tard.
Le jour de votre sortie, prévoyez de quitter l’hôpital vers 11h00. Avant votre départ, votre prestataire de soins rédigera votre ordonnance de sortie et vos prescriptions. Vous recevrez également des instructions de sortie écrites. L’un de vos prestataires de soins de santé examinera ces instructions avec vous avant votre départ.
Si votre chauffeur n’est pas à l’hôpital lorsque vous êtes prêt à quitter l’hôpital, vous pourrez peut-être attendre dans le salon de transition des patients. Un membre de votre équipe soignante vous donnera plus d’informations.
À la maison
Lisez la ressource Ce que vous pouvez faire pour éviter de tomber afin d’apprendre ce que vous pouvez faire pour rester en sécurité et éviter de tomber à la maison et pendant vos rendez-vous à MSK.
Gestion de votre douleur
Les gens ont de la douleur ou de l’inconfort pendant des durées différentes. Il se peut que vous ayez encore de la douleur lorsque vous rentrez chez vous et que vous preniez probablement des analgésiques.
Suivez les directives ci-dessous pour vous aider à gérer votre douleur à la maison.
- Prenez vos médicaments selon les instructions et au besoin.
- Appellez votre fournisseur de soins de santé si le médicament qui vous a été prescrit ne soulage pas votre douleur.
- Ne conduisez pas et ne buvez pas d’alcool lorsque vous prenez des analgésiques sur ordonnance. Certains analgésiques sur ordonnance peuvent vous rendre somnolent. L’alcool peut aggraver la somnolence.
- A mesure que votre incision guérit, vous aurez moins de douleur et aurez besoin de moins d’analgésiques. Un analgésique en vente libre comme l’acétaminophène (Tylenol®) ou l’ibuprofène (Advil®) soulagera les courbatures et l’inconfort.
- Suivez les instructions de votre professionnel de la santé pour arrêter votre médicament antidouleur sur ordonnance.
- Ne prenez pas plus d’un médicament que la quantité indiquée sur l’étiquette ou selon les instructions de votre professionnel de la santé.
- Lisez les étiquettes de tous les médicaments que vous prenez, surtout si vous prenez de l’acétaminophène. L’acétaminophène est un ingrédient de nombreux médicaments en vente libre et sur ordonnance. Mais en prendre trop peut nuire à votre foie. Ne prenez pas plus d’un médicament qui contient de l’acétaminophène sans en parler avec un membre de votre équipe de soins de santé.
- Les médicaments contre la douleur devraient vous aider à reprendre vos activités normales. Prenez suffisamment de médicaments pour faire vos activités et vos exercices confortablement. Il est normal que votre douleur augmente un peu lorsque vous commencez à être plus actif.
- Gardez une trace du moment où vous prenez votre médicament contre la douleur. Il agit mieux 30 à 45 minutes après que vous l’ayez pris. Le prendre dès la première douleur est préférable à attendre que la douleur s’aggrave.
Gestion de la constipation
Parlez avec votre fournisseur de soins de santé de la façon de gérer la constipation. Vous pouvez également suivre les directives ci-dessous.
- Faites de l’exercice, si vous le pouvez. La marche est une excellente forme d’exercice.
- Boire 8 à 10 verres (8 onces) (2 litres) de liquides par jour, si vous le pouvez.
- Aller aux toilettes à la même heure chaque jour. Votre corps s’habituera à y aller à cette heure-là. Mais, si vous sentez que vous devez y aller, ne remettez pas cela à plus tard.
- Essayez d’aller aux toilettes 5 à 15 minutes après les repas. Après le petit-déjeuner est un bon moment pour y aller. Les réflexes de votre côlon sont les plus forts à ce moment-là.
Si ces mesures ne vous aident pas, parlez-en à votre prestataire de soins. Il peut vous recommander un médicament en vente libre ou sur ordonnance.
Soins de votre incision
Votre fournisseur de soins de santé vous donnera des instructions écrites sur la façon de prendre soin de vos incisions avant de quitter l’hôpital.
Si vous rentrez chez vous avec des agrafes ou des points de suture dans votre incision, votre fournisseur de soins de santé les retirera lors d’un rendez-vous de suivi après la chirurgie. Si vous avez subi une radiothérapie au cou avant votre chirurgie, vos agrafes ou vos points de suture seront retirés 2 à 3 semaines après votre chirurgie. Si vous n’avez pas subi de radiothérapie au niveau du cou, ils seront retirés lors de votre premier rendez-vous après la chirurgie.
C’est normal de mouiller vos agrafes ou vos points de suture.
Manger et boire
Votre équipe de soins vous dira si vous devez suivre un régime alimentaire spécial à la maison. Si vous avez des questions sur votre régime alimentaire, demandez à voir un diététicien nutritionniste clinique.
Modifications nasales après une chirurgie des sinus
Si vous avez subi une chirurgie des sinus, vous aurez une congestion (étouffement) et un drainage. Cela peut aller et venir. Votre prestataire de soins vous aidera à les gérer lors de vos rendez-vous après la chirurgie.
Vous pouvez avoir moins d’odorat pendant un certain temps après votre chirurgie. Cela peut également affecter votre sens du goût. Mais, ces choses reviendront au fur et à mesure de votre guérison.
Précautions nasales après une chirurgie des sinus
Si vous avez subi une chirurgie des sinus, suivez les précautions ci-dessous pendant les 4 à 6 premières semaines après votre chirurgie.
- Ne mettez rien dans votre nez.
- Ne buvez pas avec une paille.
- Ne baissez pas votre tête en dessous de vos épaules.
- Éternuez avec la bouche ouverte.
- Toux avec la bouche ouverte.
Votre prestataire de soins vous dira si cela s’applique à vous.
Activité physique et exercice
Lorsque vous quitterez l’hôpital, votre incision aura l’air d’être guérie à l’extérieur, mais elle ne sera pas guérie à l’intérieur. Pendant les 4 à 6 premières semaines après votre chirurgie :
- Ne soulevez rien de plus lourd que 10 livres (environ 4,5 kilogrammes).
- Ne faites pas d’activités fatigantes (comme le jogging et le tennis).
- Ne pratiquez pas de sports de contact (comme le football).
La pratique d’exercices d’aérobie, comme la marche et la montée d’escaliers, vous aidera à gagner en force et à vous sentir mieux. Marchez au moins 2 à 3 fois par jour pendant 20 à 30 minutes. Vous pouvez marcher à l’extérieur ou à l’intérieur dans votre centre commercial local.
Il est normal d’avoir moins d’énergie que d’habitude après votre chirurgie. Le temps de récupération est différent pour chaque personne. Augmentez vos activités chaque jour autant que vous le pouvez. Équilibrez toujours les périodes d’activité avec des périodes de repos. Le repos est une partie importante de votre rétablissement.
Conduite
Demandez à votre prestataire de soins quand vous pourrez conduire. La plupart des personnes peuvent recommencer à conduire 1 semaine après la chirurgie. Ne conduisez pas si vous prenez des médicaments contre la douleur qui peuvent vous rendre somnolent. Vous pouvez monter dans une voiture en tant que passager à tout moment après avoir quitté l’hôpital.
Retourner au travail
Parlez à votre prestataire de soins de votre travail et du moment où il peut être sûr pour vous de recommencer à travailler. Si votre travail implique beaucoup de mouvements ou de soulèvement lourd, vous devrez peut-être rester dehors un peu plus longtemps que si vous êtes assis à un bureau.
Voyage
Si vous avez subi une chirurgie des sinus ou de la base du crâne, ne prenez pas l’avion pendant 6 semaines après votre chirurgie. Votre équipe de soins de santé vous dira si cela s’applique à vous.
Avoir les résultats de vos tests
Le tissu qui a été retiré pendant votre chirurgie sera examiné par un pathologiste après votre chirurgie. Les résultats des tests sont généralement prêts en 1 semaine, mais ils peuvent prendre plus de temps en fonction des tests effectués. Votre prestataire de soins de santé discutera des résultats avec vous lors de votre premier rendez-vous de suivi après votre chirurgie.
Rendez-vous de suivi
Votre prestataire de soins de santé parlera avec vous de vos soins de suivi à long terme. Votre premier rendez-vous après votre chirurgie aura lieu environ 7 à 10 jours après votre sortie de l’hôpital. Au cours de cette visite, votre infirmière vous apprendra à prendre soin de votre nez et de vos sinus à la maison, si nécessaire.
Si vous avez subi une chirurgie des sinus, vous aurez des rendez-vous réguliers avec votre médecin au cours du premier mois après l’opération. Ils aideront à garder votre nez et vos sinus clairs, ce qui peut vous aider à guérir et à rester confortable.
Vous aurez des rendez-vous réguliers avec votre équipe dentaire pendant plusieurs mois après votre chirurgie. Si vous avez un obturateur, ils l’ajusteront si nécessaire pour vous aider à pouvoir mâcher, avaler et parler. Si nécessaire, une prothèse faciale sera fabriquée pour vous aider à avoir la même apparence qu’avant votre chirurgie.
Si nécessaire, un orthophoniste du centre de la parole et de l’audition travaillera avec vous. Un orthophoniste traite :
- La perte de voix
- Les troubles de la déglutition
- Les troubles de la parole
Votre orthophoniste vous aidera à retrouver autant que possible votre parole et votre déglutition.
Si vous avez des questions ou des préoccupations, vous pouvez contacter le bureau de votre prestataire de soins à tout moment après votre sortie de l’hôpital.
Gérer vos sentiments
Le diagnostic et le traitement du cancer peuvent être un événement très stressant. Pour beaucoup, il peut être parfois accablant. Chaque personne qui reçoit un diagnostic de cancer y fait face à sa manière. Vous et votre famille connaîtrez très certainement des hauts et des bas. Beaucoup disent que cela aide à se concentrer sur les petites améliorations que vous verrez au fil des jours et des semaines.
Votre traitement peut modifier votre apparence. Cela peut être particulièrement perturbant. Il existe de nombreuses ressources pour vous aider, vous et votre famille, pendant votre rétablissement. Certaines sont ici, à MSK, et d’autres sont dans votre communauté. Demandez à votre médecin, à votre infirmière ou à votre travailleur social quelles sont les options qui s’offrent à vous. Vous voudrez peut-être aussi parler avec un survivant du cancer de la tête et du cou. Cela peut être organisé dans le cadre de notre programme de soutien aux patients et aux soignants. La plupart des gens trouvent très rassurant de voir quelqu’un qui a vécu quelque chose comme ce qu’ils affrontent.
Le programme Resources for Life After Cancer (RLAC) offre un soutien et une éducation aux personnes qui ont terminé leur traitement. Pour en savoir plus sur les programmes qu’ils proposent, appelez le 646-888-8106 ou rendez-vous sur www.mskcc.org/experience/living-beyond-cancer/services-survivors.
La dépression peut survenir à tout moment lorsque vous avez reçu un diagnostic de cancer. Il est important d’en reconnaître les symptômes. De l’aide est disponible pour la traiter et la gérer. Les signes de dépression sont :
- Sentiments d’impuissance et de tristesse qui durent plus longtemps que d’habitude
- Incapacité ou difficulté à se concentrer, à effectuer des activités normales, ou les deux
- Changement d’humeur
- Changement des habitudes de sommeil
- Changement de l’appétit
Si vous présentez l’un de ces symptômes et qu’ils durent plus de 2 semaines, parlez-en à votre professionnel de la santé.
Utilisation de MyMSK
MyMSK (my.mskcc.org) est votre compte de portail patient MSK. Vous pouvez utiliser MyMSK pour envoyer et recevoir des messages de votre équipe de soins, consulter les résultats de vos tests, voir les dates et heures de vos rendez-vous, et plus encore. Vous pouvez également inviter votre soignant à créer son propre compte afin qu’il puisse voir les informations relatives à vos soins.
Si vous n’avez pas de compte MyMSK, vous pouvez vous rendre sur my.mskcc.org, appeler le 646-227-2593, ou appeler le cabinet de votre médecin pour obtenir un identifiant d’inscription afin de vous inscrire. Vous pouvez également regarder notre vidéo intitulée How to Enroll in MyMSK : Memorial Sloan Kettering’s Patient Portal. Pour obtenir de l’aide, contactez le service d’assistance MyMSK en envoyant un courriel à [email protected] ou en appelant le 800-248-0593.
Quand contacter votre fournisseur de soins de santé
Contactez votre fournisseur de soins de santé si :
- Vous ressentez une gêne accrue, une rougeur ou les deux autour de votre ligne d’incision.
- La peau autour de votre incision est chaude au toucher.
- Vous avez un drainage ou une accumulation de liquide à partir de votre site d’incision.
- Vous avez un essoufflement
- Vous avez un gonflement nouveau ou accru autour de votre incision.
Du lundi au vendredi de 9h00 à 17h00, contactez le bureau de votre prestataire de soins. Après 17h00, pendant le week-end et les jours fériés, appelez le 212-639-2000 et demandez à parler à la personne de garde de votre médecin traitant.
Services de soutien
Cette section contient une liste de services de soutien qui peuvent vous aider à vous préparer à votre chirurgie et à vous rétablir en toute sécurité.
Notez vos questions et assurez-vous de les poser à votre prestataire de soins.
Services de soutien MSK
Bureau d’admission
212-639-7606
Appellez si vous avez des questions sur votre admission à l’hôpital, notamment pour demander une chambre privée.
Anesthésie
212-639-6840
Appellez si vous avez des questions sur l’anesthésie.
Salle des dons de sang
212-639-7643
Appellez pour plus d’informations si vous êtes intéressé par le don de sang ou de plaquettes.
Centre international Bobst
888-675-7722
MSK accueille des patients du monde entier. Si vous êtes un patient international, appelez pour obtenir de l’aide pour organiser vos soins.
Service d’aumônerie
212-639-5982
A MSK, nos aumôniers sont disponibles pour écouter, aider à soutenir les membres de la famille, prier, contacter le clergé communautaire ou les groupes confessionnels, ou simplement être un compagnon réconfortant et une présence spirituelle. Toute personne peut demander un soutien spirituel, quelle que soit son affiliation religieuse officielle. La chapelle interconfessionnelle est située près du hall principal de l’hôpital Memorial et est ouverte 24 heures sur 24. Si vous avez une urgence, veuillez appeler l’opérateur de l’hôpital et demander l’aumônier de garde.
Centre de conseil
646-888-0200
Beaucoup de gens trouvent que le conseil les aide. Nous fournissons des conseils aux individus, aux couples, aux familles et aux groupes, ainsi que des médicaments pour vous aider si vous vous sentez anxieux ou déprimé. Pour prendre un rendez-vous, demandez à votre prestataire de soins de santé de vous orienter ou appelez le numéro ci-dessus.
Programme de garde-manger
646-888-8055
Le programme de garde-manger fournit de la nourriture aux personnes dans le besoin pendant leur traitement contre le cancer. Pour plus d’informations, parlez-en à votre prestataire de soins ou appelez le numéro ci-dessus.
Service de médecine intégrative
646-888-0800
Le service de médecine intégrative offre de nombreux services pour compléter (accompagner) les soins médicaux traditionnels, notamment la musicothérapie, les thérapies corps/esprit, la thérapie par la danse et le mouvement, le yoga et la thérapie par le toucher.
Bibliothèque MSK
library.mskcc.org
212-639-7439
Vous pouvez consulter le site Web de notre bibliothèque ou parler avec le personnel de référence de la bibliothèque pour trouver plus d’informations sur votre type de cancer spécifique. Vous pouvez également consulter LibGuides sur le site Web de la bibliothèque du MSK à l’adresse libguides.mskcc.org.
Éducation des patients et des soignants
www.mskcc.org/pe
Visitez le site Web de l’éducation des patients et des soignants pour faire des recherches dans notre bibliothèque virtuelle. Vous y trouverez des ressources éducatives écrites, des vidéos et des programmes en ligne.
Programme de soutien par les pairs des patients et des soignants
212-639-5007
Vous trouverez peut-être réconfortant de parler avec quelqu’un qui a subi un traitement similaire au vôtre. Vous pouvez parler avec un ancien patient ou soignant de MSK dans le cadre de notre programme de soutien par les pairs pour les patients et les soignants. Ces conversations sont confidentielles. Elles peuvent avoir lieu en personne ou par téléphone.
Facturation des patients
646-227-3378
Appellez si vous avez des questions sur la préautorisation avec votre compagnie d’assurance. On l’appelle aussi pré-approbation.
Bureau du représentant des patients
212-639-7202
Appellez si vous avez des questions sur le formulaire de procuration de soins de santé ou si vous avez des préoccupations concernant vos soins.
La liaison infirmière périopératoire
212-639-5935
Appellez si vous avez des questions sur la divulgation par MSK de toute information pendant que vous subissez une intervention chirurgicale.
Bureau des infirmières privées
212-639-6892
Vous pouvez demander des infirmières privées ou des accompagnateurs. Appelez pour plus d’informations.
Programme de ressources pour la vie après le cancer (RLAC)
646-888-8106
A MSK, les soins ne s’arrêtent pas après le traitement actif. Le programme RLAC est destiné aux patients et à leurs familles qui ont terminé leur traitement. Ce programme propose de nombreux services, notamment des séminaires, des ateliers, des groupes de soutien, des conseils sur la vie après le traitement et une aide pour les questions d’assurance et d’emploi.
Programmes de santé sexuelle
Le cancer et les traitements anticancéreux peuvent avoir un impact sur votre santé sexuelle. Les programmes de santé sexuelle de MSK peuvent vous aider à prendre des mesures et à résoudre les problèmes de santé sexuelle avant, pendant ou après votre traitement.
- Notre programme de médecine sexuelle féminine et de santé des femmes aide les femmes qui font face à des défis de santé sexuelle liés au cancer, y compris la ménopause prématurée et les problèmes de fertilité. Pour plus d’informations, ou pour prendre un rendez-vous, appelez le 646-888-5076.
- Notre programme de médecine sexuelle et reproductive masculine aide les hommes qui font face à des défis de santé sexuelle liés au cancer, y compris les dysfonctionnements érectiles. Pour plus d’informations, ou pour prendre un rendez-vous, appelez le 646-888-6024.
Travail social
212-639-7020
Les travailleurs sociaux aident les patients, leur famille et leurs amis à faire face aux problèmes qui sont courants chez les patients atteints de cancer. Ils fournissent des conseils individuels et des groupes de soutien tout au long du traitement, et peuvent vous aider à communiquer avec les enfants et les autres membres de la famille. Nos travailleurs sociaux peuvent également vous orienter vers des agences et des programmes communautaires, ainsi que vers des ressources financières si vous êtes éligible.
Programme de traitement du tabagisme
212-610-0507
Si vous souhaitez arrêter de fumer, MSK dispose de spécialistes qui peuvent vous aider. Appelez pour plus d’informations.
Programmes virtuels
www.mskcc.org/vp
Les programmes virtuels de MSK offrent une éducation et un soutien en ligne pour les patients et les soignants, même lorsque vous ne pouvez pas venir en personne à MSK. Grâce à des sessions interactives en direct, vous pouvez vous renseigner sur votre diagnostic, sur ce à quoi vous devez vous attendre pendant le traitement et sur la manière de vous préparer aux différentes étapes de votre prise en charge du cancer. Les sessions sont confidentielles, gratuites et dirigées par un personnel clinique expert. Si vous souhaitez participer à un programme virtuel, consultez notre site Web à l’adresse www.mskcc.org/vp pour plus d’informations.
Pour plus d’informations en ligne, consultez la section Types de cancer sur www.mskcc.org.
Services de soutien externe
Access-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
Dans la ville de New York, le MTA offre un service de transport partagé, de porte à porte, pour les personnes handicapées qui ne peuvent pas prendre le bus ou le métro public.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
Pourvoit aux déplacements vers les centres de traitement.
American Cancer Society (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Offre une variété d’informations et de services, y compris Hope Lodge, un endroit gratuit où les patients et les soignants peuvent rester pendant le traitement du cancer.
Cancer et carrières
www.cancerandcareers.org
Une ressource pour l’éducation, les outils et les événements pour les employés atteints de cancer.
CancerCare
www.cancerCare.org
800-813-4673
275 Seventh Avenue (Between West 25th & 26th Streets)
New York, NY 10001
Fournit des conseils, des groupes de soutien, des ateliers éducatifs, des publications et une aide financière.
Cancer Support Community
www.cancersupportcommunity.org
Fournit du soutien et de l’éducation aux personnes touchées par le cancer.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
Fournit de l’éducation et du soutien aux personnes qui prennent soin de proches atteints d’une maladie chronique ou d’un handicap.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Offre des voyages gratuits pour des traitements à travers le pays en utilisant les sièges vides des avions d’affaires.
Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Un lieu où les hommes, les femmes et les enfants vivant avec le cancer trouvent un soutien social et émotionnel par le biais de réseaux, d’ateliers, de conférences et d’activités sociales.
Good Days
www.mygooddays.org
877-968-7233
Offre une aide financière pour payer les copayeurs pendant le traitement. Les patients doivent avoir une assurance médicale, répondre aux critères de revenu et se voir prescrire des médicaments faisant partie du formulaire de Good Days.
Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Fournit une aide financière pour couvrir les copaiements, les primes de soins de santé et les franchises pour certains médicaments et thérapies.
Joe’s House
www.joeshouse.org
877-563-7468
Fournit une liste d’endroits où séjourner près des centres de traitement pour les personnes atteintes de cancer et leurs familles.
LGBT Cancer Project
http://lgbtcancer.com/
Fournit un soutien et un plaidoyer pour la communauté LGBT, y compris des groupes de soutien en ligne et une base de données d’essais cliniques favorables aux LGBT.
LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Fournit des informations et un soutien en matière de reproduction aux patients et aux survivants du cancer dont les traitements médicaux comportent des risques associés à l’infertilité.
Look Good Feel Better Program
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Ce programme propose des ateliers pour apprendre les choses que vous pouvez faire pour vous sentir mieux dans votre apparence. Pour plus d’informations ou pour vous inscrire à un atelier, appelez le numéro ci-dessus ou visitez le site Web du programme.
National Cancer Institute
www.cancer.gov
800-4-CANCER (800-422-6237)
National Cancer Legal Services Network
www.nclsn.org
Programme gratuit de défense juridique contre le cancer.
National LGBT Cancer Network
www.cancer-network.org
Pourvoit à l’éducation, à la formation et à la défense des intérêts des survivants du cancer LGBT et des personnes à risque.
Needy Meds
www.needymeds.org
Liste des programmes d’assistance aux patients pour les médicaments de marque et les médicaments génériques.
NYRx
www.nyrxplan.com
Fournit des prestations de prescription aux employés et retraités éligibles des employeurs du secteur public dans l’État de New York.
Partenariat pour l’assistance aux prescriptions
www.pparx.org
888-477-2669
Aide les patients admissibles sans couverture de médicaments sur ordonnance à obtenir des médicaments gratuits ou à faible coût.
Fondation du réseau d’accès des patients
www.panfoundation.org
866-316-7263
Fournit une assistance avec les copayages pour les patients ayant une assurance.
Fondation de l’avocat des patients
www.patientadvocate.org
800-532-5274
Fournit un accès aux soins, une aide financière, une aide à l’assurance, une aide au maintien dans l’emploi et un accès au répertoire national de ressources pour les personnes sous-assurées.
RxHope
www.rxhope.com
877-267-0517
Fournit une assistance pour aider les gens à obtenir les médicaments qu’ils ont du mal à payer.
Ressources éducatives
Cette section contient les ressources éducatives auxquelles il a été fait référence tout au long de ce guide. Ces ressources vous aideront à vous préparer à votre chirurgie et à vous rétablir en toute sécurité après celle-ci.
Notez vos questions et assurez-vous de les poser à votre fournisseur de soins de santé.
- Planification des soins avancés
- Appellez ! Ne tombez pas !
- Médicaments courants contenant de l’aspirine, d’autres anti-inflammatoires non stéroïdiens (AINS) ou de la vitamine E
- Guide alimentaire pour les régimes mous en purée et mécaniques
- Les remèdes à base de plantes et le traitement du cancer
- Comment s’inscrire à MyMSK : Portail des patients du Memorial Sloan Kettering
- Comment utiliser votre spiromètre incitatif
- Ce que vous pouvez faire pour éviter de tomber
- Prévenir le trismus
.