Stents holder evigt, hvis de er lavet af en slags metal, som de fleste er. Der er et nyt produkt på markedet, en ny hjertestent, der opløses i arterien tre år efter, at den er blevet implanteret. Det er endnu ikke blevet anvendt klinisk, og der vil gå et stykke tid (år), før man kender dets risici & fordele.
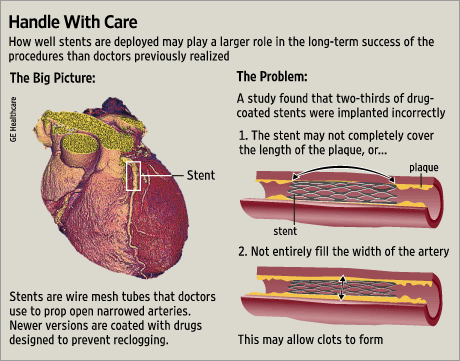
(Fra: Scrutiny of Stent Problems Turns to Doctors, WSJ, May 29, 2007)
Det drejer sig derfor ikke om stentens holdbarhed, men om at holde kranspulsåren åben på det sted, hvor den er blevet indsat. Fordi en stent ødelægger arterien lokalt, vil der være arvæv, som hurtigt vokser over stenten. Desuden er der en stærk tendens til, at der dannes blodpropper på det sted, hvor stenten beskadiger arterievæggen. Da blodpladerne er involveret i koagulationsprocessen, skal patienterne efterfølgende tage trombocythæmmende behandling, normalt clopidogrel (Plavix) i seks måneder og aspirin på ubestemt tid.
Hverken stents eller koronar bypass-kirurgi behandler åreforkalkning, den sygdomsproces, der forårsager kranspulsårersygdom med obstruktive blokeringer. Det betyder, at du kan udvikle nye obstruktioner andre steder, selv efter et vellykket indgreb.
Det sagt er der en fejlprocent på 10-15 % for stents, der ikke holder sig åbne, og mere end 40 % af patienterne med en stent vil have brug for en anden procedure inden for et år, på trods af brugen af dyre lægemidler. Dette står i skarp kontrast til en bypassoperation, som har en >95 % succesrate. Mens stents er mere eller mindre vellykkede som behandling af anginøse symptomer, beskytter de ikke mod fremtidige hjerteanfald eller forlænger livet, igen i modsætning til en bypassoperation:
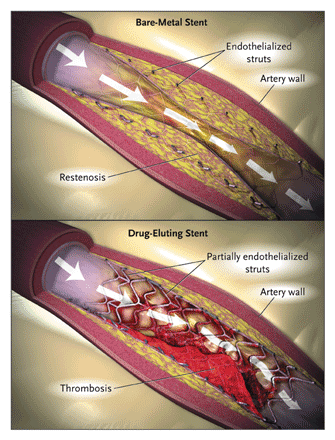
(Fra: Drug-Eluting Coronary Stents – Promise and Uncertainty; Curfman, et al, N Engl J Med 2007; 356:1059-1060)
Hvis du har koronararteriesygdom, er det vigtigt at vælge den rigtige behandling, som i alle tilfælde bør omfatte livsstilsændringer (kost & motion) og medicinering, herunder kolesterolmedicin (den eneste måde i øjeblikket at stoppe progressionen af åreforkalkning – en proces, der vil tage år). Det har vist sig, at hos de fleste patienter med stabile symptomer er denne sidste mulighed, kaldet “optimal medicinsk behandling”, faktisk en bedre behandlingsmulighed end stentning.
Patienter med omfattende (“3 kar-sygdom”), der kan omfatte en “venstre hovedstenose”, nedsat hjertefunktion og/eller diabetes, klarer sig meget bedre med en bypassoperation. I situationer, hvor tiden er vigtig, f.eks. ved et akut hjerteanfald, er en stent måske den bedste løsning, hvis behandlingen er hurtig nok. Det samme gælder sandsynligvis også for patienter med kun “et eller to” kar sygdomme, selv om der findes mini bypass-operationer, der tilbyder en lige så god, hvis ikke bedre behandling, fordi den lover en langt bedre beskyttelse på lang sigt.
Det følgende indeholder en artikel fra HealthDay News i 2012:
Mange mennesker med stabil hjertesygdom gennemgår en dyr arterie-åbningsprocedure, når medicin ville fungere lige så godt, viser en ny undersøgelse. Proceduren indebærer, at der placeres en lille netstent eller et rør i en tilstoppet arterie. Så mange som tre fjerdedele af disse operationer er unødvendige, siger hovedforsker Dr. David L. Brown, professor i medicin ved Stony Brook University Medical Center i New York.
Penge er den drivende kraft, siger Brown. “Alle får penge for at sætte stents ind, hospitalet får penge, lægen får penge, stentfirmaet får penge”, sagde han. “Det er sådan, at vores gebyr for service-miljø har overtaget beslutningstagningen inden for denne gren af kardiologien.” Stenting koster i gennemsnit 9.500 dollars mere for patienten over hele livet sammenlignet med medicin, sagde Brown. Selv om proceduren, der kaldes perkutan koronar intervention, reducerer død og fremtidige hjerteanfald for personer, der rent faktisk får et hjerteanfald, er brugen af den hos patienter med stabile hjertesygdomme tvivlsom, bemærkede han.
I undersøgelsen, der blev offentliggjort den 27. februar i Archives of Internal Medicine, analyserede Brown og Dr. Kathleen Stergiopoulos, en lektor i klinisk medicin ved Stony Brook, otte forsøg med mere end 7.000 patienter, der tilfældigt blev tildelt medicinsk behandling eller stentning plus medicin. Forsøgene blev påbegyndt mellem 1997 og 2005. I denne type undersøgelse, der kaldes en metaanalyse, søger forskerne efter mønstre, der måske ikke har været hovedformålet med de enkelte forsøg.
I løbet af en gennemsnitlig opfølgning på mere end fire år blev der ikke set nogen signifikante forskelle i levetid eller livskvalitet.
I alt døde 649 patienter, 322, der fik stents, og 327, der fik medicin alene, viste undersøgelsen. Ikke-dødelige hjerteanfald blev ramt af 323 patienter med stents og 291, der kun fik medicin.
Af dem, der fik stents, havde 774 brug for nye procedurer for at åbne blokerede hjerteledninger. Blandt dem, der fik medicinsk behandling, havde 1.049 også brug for en procedure for at åbne blokerede arterier.
Af mere end 4.000 patienter, for hvilke der forelå data om smerter i brystet – kaldet angina – havde 29 procent af dem med stents vedvarende smerter i brystet sammenlignet med 33 procent af dem, der kun fik medicinsk behandling, fandt Brown.
Der er ingen data om, at stenting-patienter med stabil hjertesygdom reducerer risikoen for at dø eller få et hjerteanfald, sagde Brown.
“Det betyder ikke, at ingen vil få brug for stenting, men kun omkring en tredjedel af de patienter, der i første omgang behandles med medicinsk behandling, vil have brug for at gå over til stenting,” sagde han. “Folk bør ikke blindt acceptere at få procedurer, medmindre lægen kan fortælle dem, at der er en dokumenteret fordel” i livskvalitet eller -længde, sagde han.
Livskvalitet omfatter lindring af brystsmerter, sagde han. Hvis patienter, der får den bedste medicin, stadig har brystsmerter, som er uacceptable for dem, bliver stentning passende, sagde Brown. Medicinsk behandling omfattede aspirin for at forhindre blodpropper, betablokkere og ACE-hæmmere eller angiotensinreceptorblokkere for at kontrollere blodtrykket og statiner for at sænke kolesterolet, bemærkede forskerne.
“Hvis du vælger den medicinske behandlingsvej, betyder det, at patienten skal følges i et ambulant miljø for at se, hvordan de reagerer på den medicinske behandling, og det tager tid og kræfter, som ikke refunderes særlig godt,” sagde han. “Det er en del af den ligning, der ligger til grund for at sætte en stent ind i stedet for at følge patienten i medicinsk behandling.”
Dr. James Blankenship, talsmand for Society for Cardiovascular Angiography and Interventions, var ikke overrasket over undersøgelsen. “Dette er stort set gamle nyheder, og mange interventionelle kardiologer undgår de faldgruber, som forfatterne påpeger,” sagde han. “Faktisk er mængden af interventioner blandt Medicare-patienter faldet med 18 procent mellem 2005 og 2010.”
“For mange mennesker er konservativ medicinsk behandling det rigtige, men for dem, der har mange symptomer, er det en fornuftig strategi at få en koronar intervention,” sagde han.
Dr. Gregg C. Fonarow, meddirektør for University of California, Los Angeles Preventive Cardiology Program ved David Geffen School of Medicine, var enig i, at medicinsk behandling er det første valg for patienter med stabil hjertesygdom.
Koronar stentning bør forbeholdes de patienter, der har forværrede symptomer på trods af optimal medicinsk behandling, sagde han.
For patienter med stabil koronararteriesygdom er “den mest effektive og værdifulde terapi til forebyggelse af sygdomsprogression, hjerteanfald, slagtilfælde, hjertesvigt og for tidlig kardiovaskulær død en kombination af medicin sammen med livsstilsændring”, tilføjede Fonarow.
Se den live-videosession, som jeg optog den 25/4/2014 for at diskutere stenting i detaljer!