US Pharm. 2016;41(6):HS14-HS18.
ABSTRACT: Graves’ sygdom er en autoimmun lidelse, der opstår, når immunsystemet angriber skjoldbruskkirtlen og får den til at producere for meget skjoldbruskkirtelhormon (hyperthyreose). Den nøjagtige årsag til Graves’ sygdom er ikke kendt. Sygdommen kan ramme alle i alle aldre, men den er mere almindelig hos kvinder. Hvis Graves’ sygdom ikke behandles, kan den forårsage en alvorlig, livstruende krise (dvs. en skjoldbruskkirtelstorm). De primære mål med behandlingen er at fjerne overskydende skjoldbruskkirtelhormon og minimere de langsigtede konsekvenser af sygdommen. Behandlingerne omfatter radioaktivt jod, antithyreoidea-midler (propylthiouracil, methimazol) og kirurgi. Beta-blokkere kan anvendes til at give symptomlindring.
Graves’ sygdom er opkaldt efter den læge, der først beskrev tilstanden i Irland i 1835 – Robert J. Graves.1 Den omtales også som Basedows sygdom – opkaldt efter en tysk læge, Karl Adolph von Basedow, der også beskrev lidelsen i 1840. Han var ikke klar over, at Graves havde beskrevet den samme sygdom et par år tidligere. Udtrykket Basedows sygdom er mere almindeligt anvendt på det europæiske fastland; i USA kaldes det Graves’ sygdom.1
Skjoldbruskkirtlen, en sommerfugleformet kirtel, der er placeret forrest i halsen, er et vigtigt organ i det endokrine system.2 Denne kirtel frigiver hormonerne thyroxin (T4) og trijodthyronin (T3), som styrer kroppens stofskifte.3-6 Skjoldbruskkirtelhormon hjælper kroppen med at bruge energi, holde sig varm og holde hjernen, hjertet, musklerne og andre organer i god funktion. Kontrol af stofskiftet er vigtig for regulering af humør, vægt og mentale og fysiske energiniveauer. Når kroppen producerer for meget skjoldbruskkirtelhormon, kaldes tilstanden for hyperthyroidisme. En underaktiv skjoldbruskkirtel fører til hypothyroidisme.
Da skjoldbruskkirtelhormoner påvirker forskellige kropssystemer, kan tegn og symptomer i forbindelse med Graves’ sygdom være omfattende og påvirke en persons generelle velbefindende betydeligt. Almindelige tegn på hypothyroidisme omfatter sløvhed, tør hud, skørt hår og skøre negle samt følsomhed over for kolde temperaturer.3,4 Typiske tegn på hyperthyroidisme er ofte lige omvendt og omfatter takykardi, varmefølsomhed og fugtig, fedtet hud.3-7 Selv om en række sygdomme kan resultere i hyperthyreose, er Graves’ sygdom en almindelig årsag.
Og selv om Graves’ sygdom kan ramme alle, er den mere almindelig blandt kvinder og har et debut før 40-årsalderen.1,7-9 Forekomsten er ca. 1 ud af 2.000 personer (0,05 %). Faktorer, der øger risikoen for Graves’ sygdom, er beskrevet i TABEL 1.4,8,10,11

Patofysiologi
Graves’ sygdom er en autoimmun lidelse, der kan opstå, når immunsystemet fejlagtigt angriber sundt skjoldbruskkirtelvæv, hvilket fører til overaktivitet af skjoldbruskkirtlen. Normalt reguleres skjoldbruskkirtelfunktionen af et hormon, der frigives af hypofysen. Når det er nødvendigt, producerer kroppens immunsystem antistoffer, der er designet til at angribe en specifik virus, bakterie eller et andet fremmedstof. Ved Graves’ sygdom producerer kroppen et antistof mod nogle af cellerne i skjoldbruskkirtlen. Det antistof, der er forbundet med Graves’ sygdom, thyrotropinreceptorantistof, efterligner det regulerende hypofysehormon og tilsidesætter kroppens normale regulering af skjoldbruskkirtlen, hvilket medfører en overproduktion af skjoldbruskkirtelhormoner.2,6,8,9
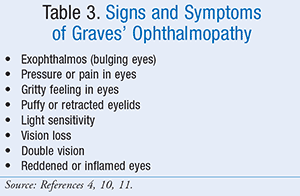
Disse antistoffer, kaldet thyroidstimulerende immunoglobuliner (TSI’er), får skjoldbruskkirtlen til at vokse og producere mere skjoldbruskkirtelhormon, end kroppen har brug for. TSI’er binder sig til skjoldbruskkirtelcellereceptorer, som normalt er “dockingstationer” for skjoldbruskkirtelstimulerende hormon (TSH). TSI’er narrer derefter skjoldbruskkirtlen til at vokse og producere for meget skjoldbruskkirtelhormon, hvilket fører til hyperthyroidisme. Skjoldbruskkirtlen kan blive forstørret, når patientens kost ikke indeholder tilstrækkeligt med jod, eller når TSH-niveauet bliver forhøjet som reaktion på en defekt i skjoldbruskkirtlens normale hormonsyntese. Ved Graves’ sygdom er B- og T-lymfocytmedieret autoimmunitet kendt for at være rettet mod velkendte skjoldbruskkirtelantigener – thyroglobulin, thyroideaperoxidase, natrium-iodidsymporter og thyrotropinreceptoren. Thyrotropinreceptoren er det primære autoantigen ved Graves’ sygdom og er ansvarlig for manifestationen af hyperthyreoidisme. Kardinalsymptomer på hyperthyreoidisme omfatter udstående øjne (exophthalmos), varmeintolerance, øget energi, takykardi, søvnbesvær, diarré og angst. Tegn og symptomer, der er specifikke for Graves’ sygdom, er anført i TABEL 2.4,10,11 Hvis Graves’ sygdom ikke behandles, kan den forårsage alvorlig thyrotoksicose eller thyroideastorm.9,10,12,13

Ualmindelige manifestationer af Graves’ sygdom omfatter Graves’ dermopati (en rødme og fortykkelse af huden, ofte på skinnebenene eller på oversiden af fødderne) og Graves’ oftalmopati (en ophobning af visse kulhydrater i huden).2,8
Komplikationer ved Graves’ sygdom
Der er mange komplikationer forbundet med Graves’ sygdom, herunder graviditetsproblemer, hjerteforstyrrelser, osteoporose og skjoldbruskkirtelsestorm. Mulige komplikationer under graviditeten omfatter abort, for tidlig fødsel, fostrets skjoldbruskkirteldysfunktion, dårlig fostervækst, hjertesvigt hos moderen og præeklampsi.4,5,8 Hvis Graves’ sygdom ikke behandles, kan den føre til hjerterytmeforstyrrelser, ændringer i hjertemusklernes struktur og funktion og hjertets manglende evne til at pumpe tilstrækkeligt med blod til kroppen.5,8,10 Ubehandlet hyperthyreose kan også føre til svage, skøre knogler.5,8
Thyroid storm er en sjælden, livstruende komplikation, der også kaldes accelereret hyperthyreose eller thyrotoksisk krise.2,9,13-16 Den er mere sandsynlig, når alvorlig hyperthyreose er ubehandlet eller behandles utilstrækkeligt. Alvorlige bivirkninger omfatter feber, voldsom svedtendens, opkastninger, diarré, delirium, alvorlig svaghed, kramper, markant uregelmæssig hjerterytme, gulsot, alvorligt lavt blodtryk og koma. Thyroidea-storm kræver ofte øjeblikkelig akut behandling.5,8,15
Test og diagnose
Diagnosen af Graves’ sygdom omfatter flere trin. Under en fysisk undersøgelse undersøges øjnene for at se, om de er irriterede eller fremstående, og om skjoldbruskkirtlen er forstørret.8 Hjertefrekvens, blodtryk og eventuelle tegn på rystelser vil blive overvåget. Blodprøver viser, at TSH- og skjoldbruskkirtelniveauerne normalt er forhøjede ved Graves’ sygdom.8 Mængden og hastigheden af radioaktivt jod, der optages af skjoldbruskkirtlen, hjælper med at afgøre, om Graves’ sygdom eller en anden tilstand er årsagen til hyperthyreoidisme. Ultralyd kan vise, om skjoldbruskkirtlen er forstørret, og det er mest nyttigt hos personer, der ikke kan gennemgå optagelse af radioaktivt jod, f.eks. gravide kvinder. Billeddannende undersøgelser (CT-scanning eller MRI) kan hjælpe med at identificere og diagnosticere Graves’ oftalmopati.5
Behandling
De primære mål med behandling af hyperthyreoidisme er at fjerne overskydende skjoldbruskkirtelhormon og minimere de langsigtede konsekvenser.9 Behandlingerne omfatter radioaktivt jod, antithyroidmedicin (propylthiouracil , methimazol ) og kirurgi.2,8-10 Betablokkere tilføjes undertiden for at give symptomlindring.9,13,15
Radioaktiv jodterapi (RIT): Den sædvanlige dosis til RIT varierer fra 5 til 15 mCi 131I. Generelt kræves højere doser til patienter, der har store strumaer eller lav radiojodoptagelse, eller som er blevet forbehandlet med antithyreoideamidler.15,16
Da skjoldbruskkirtlen har brug for jod for at producere hormoner, går radiojodet ind i skjoldbruskkirtelcellerne, og med tiden ødelægges de overaktive skjoldbruskkirtelceller. Skjoldbruskkirtlen skrumper, og i løbet af flere uger til måneder mindskes symptomerne på hyperthyreose gradvist.16 RIT kan øge risikoen for nye eller forværrede symptomer på Graves’ oftalmopati. Denne bivirkning er normalt mild og midlertidig, men behandlingen må ikke udnyttes, hvis personen allerede har moderate til svære øjenproblemer. Andre bivirkninger af denne behandling omfatter ømhed i nakken og en midlertidig stigning i skjoldbruskkirtelhormonniveauet. Da denne behandling kan få den samlede skjoldbruskkirtelfunktion til at falde, anvendes RIT normalt ikke hos gravide eller ammende kvinder. Der kan være behov for andre behandlinger for at forsyne kroppen med normale mængder af skjoldbruskkirtelhormon. Patienter, der i øjeblikket tager antithyreoidea-midler, skal afbryde medicinen mindst 2 dage før indtagelse af det radioaktive lægemiddel.11,16 Med radioaktivt jod er målet med behandlingen at forårsage en hypothyroid tilstand som følge af ødelæggelsen af skjoldbruskkirtlen, hvilket normalt sker 2 til 3 måneder efter indgivelse af lægemidlet. Den absolutte kontraindikation for radiojod er graviditet.14,16,17
Antithyroid medicinering (ATM): ATM virker ved at blokere for skjoldbruskkirtlens brug af jod til at producere hormoner.5,11 Disse lægemidler omfatter oral PTU og MMI. PTU kan anvendes, når patienterne ikke kan tåle MMI, radioaktivt jod eller kirurgi. Når disse lægemidler anvendes, kan der med tiden opstå et tilbagefald af hyperthyreoidisme. ATM’er blokerer koblingsreaktionen mellem monoiodotyrosin og diiodotyrosin for at producere T4 og T3 og forhindrer således effektivt syntesen af skjoldbruskkirtelhormon.9,11 Derudover hæmmer PTU, men ikke MMI, den perifere konvertering af T4 til T3.9 De indledende orale PTU-doser ligger mellem 300 og 600 mg dagligt (maksimal daglig dosis = 1 200 mg). De indledende orale doser af MMI, som er 10 gange mere potent end PTU, ligger mellem 30 og 60 mg dagligt (maksimal daglig dosis = 120 mg).9,11,13 Selv om disse lægemidler traditionelt er opdelt i tre til fire daglige doser, kan de administreres som enkeltdoser.9 Klinisk forbedring observeres normalt efter 4 til 8 uger, hvorefter dosis bør nedtrappes efter en månedlig plan.9 Typiske orale vedligeholdelsesdoser for hvert middel er 50 til 300 mg for PTU og 5 til 30 mg for MMI. Behandlingen bør fortsættes i 12 til 24 måneder, hvis målet er at opnå livslang remission.9,11,13
ATM’er kan anvendes før eller efter RIT som en supplerende behandling. Bivirkninger af begge lægemidler omfatter udslæt, ledsmerter, leversvigt og et fald i sygdomsbekæmpende hvide blodlegemer. På grund af risikoen for fosterskader anvendes MMI normalt ikke til behandling af gravide kvinder i første trimester. PTU kan betragtes som det foretrukne valg af lægemiddel lige før og i graviditetens første trimester. FDA har udstedt en sort boks advarsel om PTU, der angiver dets evne til at forårsage potentielt dødelig eller alvorlig leverskade og akut leversvigt hos voksne og pædiatriske patienter.18
Beta-blockere: Disse lægemidler hæmmer ikke produktionen af skjoldbruskkirtelhormoner, men de blokerer hormonernes virkning på kroppen. De kan bruges til at give lindring af uregelmæssig hjerterytme, rysten, angst eller irritabilitet, varmeintolerance, svedtendens, diarré og muskelsvaghed. Betablokkere, der almindeligvis anvendes, omfatter propranolol, atenolol, metoprolol, lopressor og nadolol. Da betablokkere kan komplicere behandlingen af astma og diabetes, bør disse patienter anvende disse lægemidler med forsigtighed.5,11
Kirurgi: Kirurgi for at fjerne hele eller en del af skjoldbruskkirtlen (thyroidectomi eller subtotal thyroidectomi) er også en mulighed for behandling af Graves’ sygdom. Efter indgrebet vil patienterne sandsynligvis have brug for behandling for at forsyne kroppen med normale mængder af skjoldbruskkirtelhormon. Risici ved operationen omfatter potentielle skader på stemmebåndene og biskjoldbruskkirtlerne. Biskjoldbruskkirtlerne producerer et hormon, der styrer niveauet af calcium i blodet. Komplikationer er sjældne under behandling af en kirurg med erfaring i skjoldbruskkirtelkirurgi.5,11
Behandling af Graves’ oftalmopati
Graves’ oftalmopati kan opdeles i to kliniske faser: den inflammatoriske fase og den fibrotiske fase.5 Den inflammatoriske fase er præget af ødem og aflejring af glykosaminoglykan i de ekstraokulære muskler. Dette resulterer i de kliniske manifestationer som orbital hævelse, stirren, diplopi, periorbitalt ødem og til tider smerter. Graves’ oftalmopati forbedres ikke altid med behandling af Graves’ sygdom. Symptomerne på Graves’ oftalmopati (TABEL 3) kan endda forværres i 3 til 6 måneder. Herefter stabiliseres tegnene og symptomerne normalt i et år eller deromkring og begynder derefter at blive bedre, ofte af sig selv. Milde symptomer på Graves’ oftalmopati kan håndteres ved at bruge kunstige tårer i håndkøb om dagen og smørende geler om natten.5
Hvis symptomerne er mere alvorlige, kan lægen anbefale flere behandlinger, herunder kortikosteroider, orbital dekompressionskirurgi, orbital strålebehandling og ikke-farmakologiske terapier. Behandling med prednison, kan være nødvendig for at reducere hævelsen bag øjenæblerne.11 Bivirkninger af kortikosteroider omfatter væskeophobning, vægtøgning, forhøjet blodsukkerniveau, forhøjet blodsukker, øget blodtryk og humørsvingninger. Orbital dekompressionskirurgi er et indgreb, hvor man fjerner knoglen mellem øjenhulen (orbita) og bihulerne, luftrummene ved siden af orbita.11 Dette giver øjnene plads til at bevæge sig tilbage til deres oprindelige position. Denne behandling anvendes normalt, hvis tryk på synsnerven truer med tab af synet. Mulige komplikationer omfatter dobbeltsyn. Orbital strålebehandling anvender målrettede røntgenstråler i løbet af flere dage for at ødelægge noget af vævet bag øjnene.2,11
Livsstil og hjemmebehandlinger: At spise godt og motionere kan øge forbedringen af nogle symptomer, mens man er i behandling. Da skjoldbruskkirtlen styrer stofskiftet, kan patienten have en tendens til at tage på i vægt, når hyperthyreoidismen er korrigeret. Skøre knogler kan også forekomme ved Graves’ sygdom, og vægtbærende øvelser kan hjælpe med at bevare knogletætheden.2,4,6
Patienterne kan anvende kølige kompresser på deres øjne, da den ekstra fugt kan virke beroligende. Patienterne bør også rådes til at bære solbriller for at mindske følsomheden over for ultraviolette (UV) stråler og stærkt lys. Smørende øjendråber kan afhjælpe den tørre, kradsende fornemmelse på øjenoverfladen. En paraffinbaseret gel, som f.eks. Refresh Lacri-Lube, kan anvendes om natten. Patienterne bør hæve hovedet af deres seng. Hvis hovedet holdes højere end resten af kroppen, mindskes væskeansamlingen i hovedet, hvilket kan lette trykket på øjnene. Endelig bør patienterne rådes til ikke at ryge, da rygning forværrer Graves’ oftalmopati.
Behandling af Graves’ dermopati
Brug af håndkøbscremer eller salver, der indeholder hydrocortison, kan hjælpe med at lindre hævelse og rødme. Desuden kan det være gavnligt at anvende kompressionsvikler på benene.5,11
Konklusion
Farmakoterapi for Graves’ sygdom er kompleks, men håndterbar. Da det ønskede resultat af antithyreoidmedicinering er at ødelægge skjoldbruskkirtlen og forårsage en hypothyroid tilstand, vil patienterne have behov for løbende klinisk overvågning, rådgivning (TABEL 4) og livslang skjoldbruskkirtelsubstitution med skjoldbruskkirtelhormon.

1. Ellis H. Robert Graves: 1796-1852. Br J Hosp Med (Lond). 2006;67(6):313.
2. Yeung SJ. Graves sygdom. Oversigt. Medcape. November 18, 2015. http://emedicine.medscape.com/article/120619-overview. Tilgået 8. marts 2016.
3. Garber JR, Cobin RH, Gharib H, et al. Kliniske retningslinjer for hypotyreose hos voksne: samsponsoreret af American Association of Clinical Endocrinologists og American Thyroid Association. Endocr Pract. 2012;18(6):988-1028.
4. Graves sygdom. MedlinePlus. April 21, 2015. www.nlm.nih.gov/medlineplus/ency/article/000358.htm. Tilgået den 8. marts 2016.
5. Cockerham KP, Chan SS. Thyroid eye disease. Neurol Clin. 2010;28;28:729-755.
6. Yeung SJ. Graves sygdom. Epidemiologi. Medcape. November 18, 2015. http://emedicine.medscape.com/article/120619-overview#a6. Tilgået den 8. marts 2016.
7. Woeber KA. Opdatering af behandlingen af hyperthyroidisme og hypothyroidisme. Arch Fam Med. 2007;9(8):743-747.
8. Graves sygdom. Risikofaktorer. Mayo Clinic. www.mayoclinic.org/diseases-conditions/graves-disease/basics/risk-factors/con-20025811. Besøgt 8. marts 2016.
9. Yeung SJ. Graves sygdom. Baggrund. Medcape. November 18, 2015. http://emedicine.medscape.com/article/120619-overview#a4. Besøgt den 8. marts 2016.
10. Yeung SJ. Graves sygdom. Patofysiologi. Medcape. November 18, 2015. http://emedicine.medscape.com/article/120619-overview#a5. Besøgt den 8. marts 2016.
11. Yeung SJ. Behandling af Graves sygdom & håndtering. November 18, 2015. http://emedicine.medscape.com/article/120619-treatment. Tilgået den 8. marts 2016.
12. Nayak B, Burman K. Thyrotoksicose og skjoldbruskkirtelstorm. Endcrinol Metab Clin North Am. 2006;35(4):663-686.
13. Mandel SJ, Larsen PR, Davies TF. Thyrotoksicosis. In: Melmed S, Polonsky KS, Larsen PR, Larsen PR, Kronenberg HM, eds. Williams Textbook of Endocrinology. 12th ed. Philadelphia, PA: Elsevier Saunders; 2011:362-405.
14. Bhattacharyya A, Wiles PG. Thyrotoksisk krise, der præsenterer sig som akut abdomen. 1997;90(12):681-682.
15. Bahn RS, Burch HB, Cooper DS, et al. Hyperthyroidisme og andre årsager til thyrotoksicose: retningslinjer for behandling fra American Thyroid Association og American Association of Clinical Endocrinologists. Endocr Pract. 2011;17(3):456-520.
16. McDermott MT, Kidd GS, Kidd GS, Dodson LE, et al. Radioiodine-induceret skjoldbruskkirtelstorme. Case report and literature review. Am J Med. 1983;75(2):353-359.
17. Read CH Jr, Tansey MJ, Menda Y. 36-årig retrospektiv analyse af effektiviteten og sikkerheden af radioaktivt jod ved behandling af unge Graves-patienter. J Clin Endocrinol Metab. 2004;89(9):4229-4233.
18. FDA’s meddelelse om lægemiddelsikkerhed. Ny boksadvarsel om alvorlig leverskade med propylthiouracil. 21. april 2010. www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm209023.htm. Besøgt den 8. marts 2016.