Lennard Funk & Catherine Sulzmann, 2011
Schulterinjektionen werden sowohl zu diagnostischen als auch zu therapeutischen Zwecken eingesetzt. Zu den häufig injizierten Substanzen gehören Kortikosteroide und Hyaluronsäure.
Kortikosteroide sind starke entzündungshemmende Medikamente, die Schwellungen und Entzündungen reduzieren. Sie werden häufig in Verbindung mit physiotherapeutischen Rehabilitationsmaßnahmen und anderen Medikamenten eingesetzt, um eine dauerhafte Heilung vieler Erkrankungen zu erreichen, z. B. des subacromialen Impingement-Syndroms, der AC-Gelenkpathologie und entzündlicher Arthritiden.
Hyaluronane wirken ebenfalls entzündungshemmend, umhüllen Schmerzrezeptoren, stimulieren die körpereigene Produktion von Synovialflüssigkeit und wirken schmierend. Sie scheinen eine Rolle bei degenerativen Synovialgelenkserkrankungen zu spielen, bei denen ein chirurgischer Eingriff nicht angezeigt ist.
Injektionen werden im klinischen Umfeld häufig „blind“ (ohne Bildführung) durchgeführt. Je geschulter und erfahrener der Kliniker ist, desto zuverlässiger und genauer ist die Injektion. Bildgeführte Injektionen sind genauer, erfordern aber auch einen geschulten Kliniker, der mit der Technik und den Geräten vertraut ist. Der folgende Leitfaden basiert auf unserer derzeitigen Praxis und der Praxis vieler britischer Schulterchirurgen. Klicken Sie hier für einen Artikel über ultraschallgeführte Injektionen und hier für unsere Broschüre über Ultraschall, die geführte Techniken enthält.
Injektion in das Schultergelenk
Angewandt zur Schmerzlinderung bei Schulterarthrose und Schultersteife mit Auswirkungen auf die Schulter.
Verfahren
Posteriorer Zugang: Der Patient sitzt mit dem Arm an der Seite, wobei die Schulter in neutraler Rotation auf dem Schoß ruht. Der Sulcus zwischen dem Humeruskopf und dem Schulterdach wird identifiziert. Die Nadel wird 2-3 cm inferior und medial zur posterolateralen Ecke des Akromions eingeführt und nach anterior zum Processus coracoideus gerichtet. Eine 18-Gauge-Nadel sollte vollständig im Gelenk versinken und der Stößel sollte mit großer Leichtigkeit und ohne Widerstand drücken, wenn man sich im Glenohumeralgelenk befindet.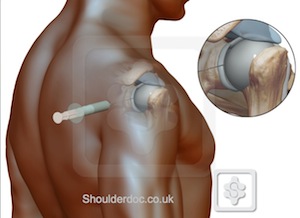
Anteriorer Zugang: Die Nadel wird medial des Humeruskopfes und 1 cm lateral des Processus coracoideus eingeführt und in einem leichten superioren und lateralen Winkel nach posterior gerichtet. Auch hier sollte eine 18-Gauge-Nadel vollständig in das Gelenk gleiten und die Injektion keinen Widerstand erfahren.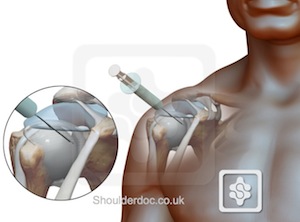
Subacromiale Rauminjektion
Angewandt zur Schmerzlinderung bei subacromialem Impingement / Bursitis (subdeltoide Bursitis), Rotatorenmanschetten-Impingement oder Tendinose
Verfahren
Der Patient sitzt mit seitlich angelegtem Arm, wie oben beschrieben. Der hintere Rand des Akromions wird erkannt, dann wird die Nadel inferior des posterolateralen Akromions eingeführt und seitlich in den Subakromialraum geführt, wobei die anterolaterale Ecke des Akromions anvisiert wird. Eine lange 18-Gauge-Nadel sollte sich 2-3 cm anterior der posterolateralen Ecke des Akromions befinden und der Spritzenkolben sollte sich während der Injektion leicht und ohne Widerstand bewegen lassen. Falls ein Widerstand auftritt, sollte die Nadel gezogen und neu justiert werden, so dass sie mehr nach oben unter das Akromion zielt, da ein häufiger Fehler darin besteht, in die Rotatorenmanschette zu injizieren. Dies sollte aufgrund des proteolytischen Charakters von Kortikosteroiden vermieden werden.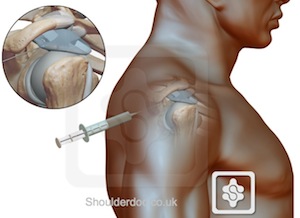
Injektion in das Schultereckgelenk
Angewandt zur Schmerzlinderung bei Osteolyse des distalen Schlüsselbeins und Arthrose des Gelenks.
Vorgehen
Der Patient sitzt mit seitlich angelegtem Arm. Der distale Aspekt des Schlüsselbeins wird abgetastet, um die Konvexität des AC-Gelenks zu identifizieren, wo das Schlüsselbein auf das Schulterdach trifft, dann wird die Nadel aus einem anterioren und superioren Winkel eingeführt und nach unten gerichtet. Mehr als die Hälfte der Bevölkerung hat ein abgewinkeltes AC-Gelenk, so dass eine mediale Ausrichtung der Nadel gewährleistet, dass dieser Winkel berücksichtigt wird. Auch hier sollte die Nadel leicht in das Gelenk eindringen und 2 ml injiziert werden. Das Gelenk nimmt nicht mehr als 2 ml auf.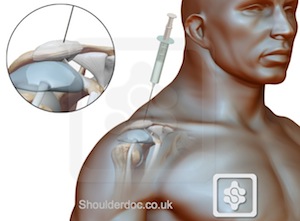
Injektion des langen Bizepskopfes (LHB)
Dieses Verfahren wird zur Schmerzlinderung bei Bizepssehnenentzündungen eingesetzt, bei denen der lange Bizepskopf entzündet ist
Vorgehensweise
Dieses Verfahren sollte unter Ultraschallkontrolle durchgeführt werden, da die Bizepssehne tief unter dem dicken Deltamuskel liegt und mit der Nadel nicht „ertastet“ werden kann. Die Injektion eines proteolytischen Steroids in die Bizepssehne kann außerdem das Risiko eines Sehnenrisses erhöhen. Daher bevorzugen wir bei jungen Patienten die Verwendung eines Hyaluronsäurepräparats (Ostenil).
Der Patient sitzt mit dem Arm an der Seite. Aufgrund der großen Variationen in der Humerusversion kann die Sehnenposition nur beurteilt werden, indem der Arm in die beste Position für die Injektion gedreht wird und der Patient den Arm ruhen lässt. Die LHB-Sehne und die Rinne werden identifiziert und mit einem Marker auf der Haut markiert. Der Punkt der Injektion, direkt seitlich der Ultraschallsonde, wird markiert. Die Nadel wird in einem 45-Grad-Winkel in der Längsachse der Sonde auf die LHB-Sehnenscheide und die Sehne gerichtet. Die eigentliche Sehne wird nicht injiziert, sondern die geschwollene Scheide um die Sehne herum. Man kann sehen, wie die injizierte Flüssigkeit in die Sehnenscheide läuft.
Video einer ultraschallgesteuerten Injektion von Ostenil Hyaluronan: