La sindrome dello psoas (pronunciato so-as) è causata da un problema con l’iliopsoas che è composto da due muscoli, il muscolo iliaco e il muscolo psoas che sono uniti dal tendine dello psoas.
La sindrome dello psoas è un problema con il muscolo relativo a uno squilibrio della funzione muscolare. I problemi del muscolo si verificano da sforzi, spasmi, contrattura, che è uno spasmo prolungato e tendinite, che è l’infiammazione del tendine che attacca il muscolo all’osso, e la borsite, che è l’infiammazione del sacco borsale che permette il movimento regolare tra il tendine e altre strutture.
Il muscolo è composto da entrambe le parti maggiori e minori, ma poiché il minore è spesso assente negli individui, questo si concentrerà principalmente sul maggiore. Una migliore comprensione del ruolo del muscolo e del suo impatto sulla stabilità lombare e pelvica e può migliorare la sofferenza del dolore lombare.
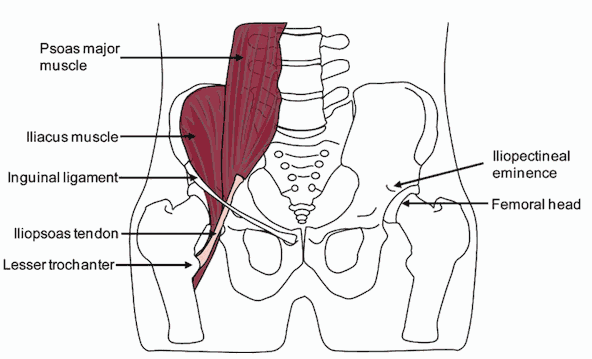
L’iliopsoas è un importante flessore del tronco al bacino ed è considerato il più potente flessore della coscia.
Sintomi
Ci sono momenti in cui i sintomi dello sforzo alla schiena non migliorano in un tempo ragionevolmente breve indipendentemente dal trattamento e la condizione peggiora gradualmente. Il dolore sembra diffondersi nelle aree circostanti nella parte anteriore dell’anca, della gamba e anche nelle zone centrali o superiori della schiena. È possibile che ci sia un problema con uno spasmo del muscolo iliopsoas o un danno che porta a una sindrome dello psoas. Può accompagnare altre condizioni che colpiscono la parte bassa della schiena ed essere la causa principale del dolore lombare cronico o di lunga durata.
Il dolore del muscolo si presenta spesso come dolore lombare e le aree di riferimento includono la parte anteriore della coscia. Lo psoas può essere considerato come una fonte di dolore negli atleti, negli impiegati o in chiunque passi gran parte della giornata seduto. Si pensa che la sindrome sia prevalente in alcuni sport tra cui il calcio, la danza e l’hockey.
Quando l’iliopsoas è sovraccaricato, o troppo debole per gestire lo stress impostogli, può andare in spasmo o gli strappi nel muscolo possono lasciare tessuto cicatriziale causando dolore e debolezza. Questo può far sì che molti dei muscoli circostanti compensino e diventino anch’essi tesi e doloranti. Questi muscoli possono tirare la spina dorsale fuori dall’allineamento e possono portare all’ernia del disco, di solito a livello L4-L5.
L’iliopsoas è un muscolo non compreso dalla maggior parte delle persone e da molti medici ed è difficile per molti descrivere la posizione del dolore in modo più specifico che la parte bassa della schiena. I sintomi classici dello spasmo o della sindrome sono il dolore lombare e il dolore può estendersi al resto della schiena, alla parte inferiore della parte superiore della schiena e persino alla zona dei glutei, all’inguine e alle regioni dell’anca.
Può esserci un dolore iniziale quando ci si alza da una posizione seduta. Stare in piedi può essere doloroso, ma camminare e sdraiarsi di solito non sono interessati, tranne nei casi più gravi o cronici. Dormire lateralmente in posizione fetale può causare un accorciamento del muscolo e non è raccomandato. Il sollievo dal dolore è spesso provato stando seduti, anche se estendere la gamba come nella guida può peggiorare il dolore. Il dolore può essere peggiore da lunghi periodi in piedi e dalla torsione in vita senza muovere i piedi.
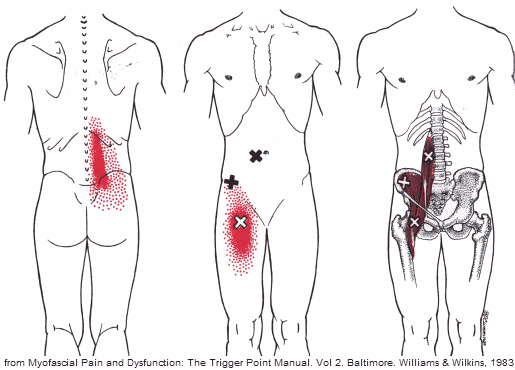
Lo stiramento o lo spasmo dello psoas che porta alla disfunzione cronica è la ragione più comune per la sindrome.
Una posizione che accorcia il muscolo per lunghi periodi può causare lo spasmo. Questo può accadere se si dorme in posizione fetale, se si sta seduti per lunghi periodi o quando si lavora in posizione inginocchiata o accovacciata. Mentre uno stiramento dello psoas (strappo) può accadere quando il muscolo è contratto con forza. Questo può accadere quando si corre in salita, quando si fa un sit-up a gambe dritte o quando si tira un calcio come nel calcio o nelle arti marziali.
Il dolore da uno stiramento dello psoas può iniziare come un forte dolore all’inguine. Questo dolore può peggiorare quando l’anca è flessa o resistendo alla flessione dell’anca (ginocchio piegato con pressione contro il portare la gamba verso il corpo). Qualcuno con una sindrome dello psoas può avere quella che viene chiamata una postura antalgica. La tipica postura o posizione è avere pressione sul lato buono con flessione del lato coinvolto, piegato e piede del lato coinvolto puntato in fuori.
Trattamento
Il trattamento della sindrome dello psoas può essere difficile, ma di solito comporta riposo, calore umido – doccia o vasca, e stretching delicato del muscolo per portarlo fuori dallo spasmo. Se la posizione eretta è molto dolorosa, un certo grado di mobilità può essere raggiunto temporaneamente cercando di muoversi sulle mani e sulle ginocchia. Se c’è del tessuto cicatriziale coinvolto, deve essere affrontato e l’accesso diretto a questo muscolo è difficile a causa della posizione. Il metodo migliore per risolvere i problemi cronici con lo psoas è usare la tecnica di rilascio attivo per migliorare la funzione e la forza del tessuto cicatriziale, anche se questo può essere un processo un po’ doloroso – di più su questo sotto.
Per allungare il muscolo psoas destro:
1. Sdraiati sulla schiena con un piccolo cuscino sotto la testa, portate la gamba sinistra in alto e stringetela al ginocchio. Tieni il collo rilassato e le scapole ancorate.
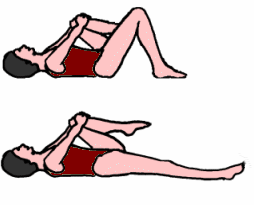 2. Inspira.
2. Inspira.
3. Mentre espiri, stendi lentamente la gamba destra lungo il pavimento. È più importante mantenere il bacino stabile che raddrizzare totalmente la gamba.
4. Inspirare.
5. Espirando, riportare la gamba destra alla posizione di partenza.
Questo allungamento allunga delicatamente il muscolo psoas alla sua lunghezza necessaria senza pericolo di allungamento eccessivo, stabilizza il bacino e aiuta ad evitare il dolore lombare e riscalda lo psoas in preparazione all’uso.
Se in spasmo acuto, non si dovrebbe fare altro che questo esercizio successivo qui sotto fino a quando il dolore comincia a dissiparsi. Non spingetevi e cercate di rilassarvi nella postura. Questo mostra lo stiramento del muscolo sinistro.
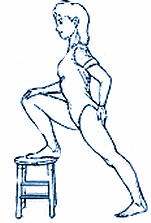 1. Mettere il piede destro su uno sgabello o una superficie stabile circa alla stessa altezza in una posizione avanzata modificata. Tenere per un conteggio di 10 per iniziare e aumentare gradualmente fino alla tolleranza.
1. Mettere il piede destro su uno sgabello o una superficie stabile circa alla stessa altezza in una posizione avanzata modificata. Tenere per un conteggio di 10 per iniziare e aumentare gradualmente fino alla tolleranza.
2. Se si è in grado di fare questa posizione senza difficoltà, portare lentamente le braccia e le mani verso il soffitto per aumentare lo stretching sulla parte bassa della schiena. Tenere per un ulteriore conteggio di 10 e aumentare gradualmente fino alla tolleranza.
Chi ha la sindrome dello psoas è probabile che abbia difficoltà ad alzarsi da una sedia profonda e non è in grado di sedersi. I camionisti sono particolarmente vulnerabili al mal di schiena da una sindrome dello psoas a causa della posizione accorciata del muscolo durante la guida e dovrebbero eseguire routine di stretching ad ogni fermata sulla strada. Impostare lo schienale del sedile per reclinare un po’ per evitare una flessione eccessiva dell’anca. Il muscolo è anche una causa comune di mal di schiena durante la gravidanza. Fare sit-up può causare problemi e si raccomanda invece di fare sit-back lenti.
Dopo il trattamento, il rafforzamento è importante per aiutare la prevenzione della sindrome dello psoas.
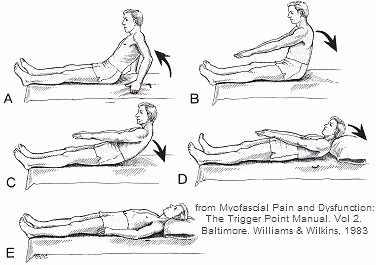 L’esercizio Slow Sit-Back per migliorare la forza e la coordinazione dei muscoli addominali e iliopsoas mentre la spina dorsale “rotola verso il basso”. Questo esercizio richiede una contrazione di allungamento meno impegnativa, piuttosto che la contrazione di accorciamento di un sit-up. Tre cicli dovrebbero essere eseguiti ogni giorno.
L’esercizio Slow Sit-Back per migliorare la forza e la coordinazione dei muscoli addominali e iliopsoas mentre la spina dorsale “rotola verso il basso”. Questo esercizio richiede una contrazione di allungamento meno impegnativa, piuttosto che la contrazione di accorciamento di un sit-up. Tre cicli dovrebbero essere eseguiti ogni giorno.
A. Spingere il corpo verso l’alto con le braccia da sdraiati in posizione seduta.
B. Inizio del lento sit-back con la parte inferiore della schiena flessa.
C. Rotolamento della schiena verso il basso in modo che ogni segmento spinale raggiunga il pavimento in successione.
D. Completamento dell’esercizio lento di sit-back.
E. Periodo di rilassamento completo con respirazione addominale
Per dormire, si può mettere un cuscino o un cuscino per il corpo sotto le ginocchia quando si è sdraiati sulla schiena. Questo produce una certa flessione dell’anca e diminuisce la tensione sui muscoli per aiutare a migliorare il sonno. Di nuovo, evitate di dormire di lato in una posizione fetale stretta che accorcia il muscolo. Un materasso cedevole può accorciare il muscolo psoas e causare mal di schiena e rigidità mattutina. Potete mettere il vostro materasso sul pavimento o dormire sul pavimento per una notte per vedere se questo aiuta. Se lo fa, si può ottenere un nuovo materasso o mettere un compensato di mezzo pollice sotto il materasso per aiutare.
Il miglior metodo per risolvere una sindrome dello psoas:
Ecco come sono stato coinvolto con una tecnica particolare chiamata Active Release molti anni fa. Avevo studiato Kung Fu in una scuola a porte chiuse per qualche tempo. Ho sviluppato un dolore alla schiena che era piuttosto grave. Ho visto tutti i miei colleghi, ma niente mi ha aiutato. Alla fine ho incontrato un chiropratico che mi ha detto di entrare e farti dare un’occhiata.
Dal mio coinvolgimento nelle arti marziali, ha sospettato lo psoas. Dopo un rapido test muscolare, era chiaro ad entrambi che quello era il problema. Il trattamento fu un po’ doloroso, ma dovevo provare qualcosa o rinunciare al Kung Fu, perché non potevo calciare con la gamba destra.
Dopo il primo trattamento, mi alzai ed ero stupito, nessun dolore. Qualche altro trattamento e fu tutto finito. Quindi, avevo un sacco di tessuto cicatriziale nel muscolo e questa tecnica lo ha raddrizzato. Inutile dire che ho seguito il primo seminario che ho potuto con il fondatore della tecnica, il Dr. Leahy, e l’ho praticata per anni da allora, con grandi risultati per una serie di condizioni.
Ora c’è un sistema di certificazione e si può trovare il professionista più vicino a voi. Altamente raccomandato. Dal dolore alla spalla al dolore alla gamba, compresa la sindrome dello psoas, assicuratevi di vedere un professionista certificato. Ho visto terapisti che dicono di conoscerlo, ma chiaramente non è così.
È importante, a causa di tutte le strutture sensibili nella zona, non punzecchiare e pungolare la zona da soli. Ci sono strutture che possono essere danneggiate o che possono causare ulteriori lesioni. Come potete vedere dalla foto sopra, i nervi attraversano il muscolo. Con tessuto cicatriziale da lesioni ripetitive o croniche, ci possono essere aderenze; dove il tessuto cicatriziale aderisce al nervo. Come potete immaginare, questo è doloroso e ha bisogno di un’attenta attenzione per essere riparato. Il metodo migliore è il rilascio attivo e si deve vedere qualcuno che sa cosa stanno facendo.
- Uno studio del 2013 nell’European Spine Journal ha trovato che l’aumento delle dimensioni del muscolo dello psoas nella sindrome del dolore lombare indica una maggiore attività durante l’instabilità associata a disturbi degenerativi della colonna lombare. Riduzione delle dimensioni è stato visto con degenerazione marcata della colonna vertebrale lombare così come Modic cambiamenti con dolore causando una riduzione dal movimento diminuito indicting disuse atrophy.
Quindi, per gli individui attivi, soprattutto quelli coinvolti in sport che stressano l’uso eccessivo del muscolo come nel pattinaggio, nuoto e arti marziali (il mio caso), il problema può richiedere un intervento attivo, mentre quelli che soffrono di degenerazione e mal di schiena cronico può essere necessario più di un approccio di rafforzamento. Tuttavia, se ci sono problemi intrinseci come le aderenze, il rafforzamento può essere controproducente.
Si raccomanda di consultare un professionista della salute. Per la sindrome muscolare con tessuto cicatriziale e/o aderenze, i risultati del test Active Release sono chiari e i risultati del trattamento sono rapidi.
 La diagnosi differenziale ortopedica dovrebbe includere anche l’impingement femoroacetabolare (FAI) e la patologia intra-articolare dell’anca. Se non c’è mal di schiena, potrebbe essere debolezza dell’adduttore gluteo e semplici esercizi possono farvi sapere se questa è la causa.
La diagnosi differenziale ortopedica dovrebbe includere anche l’impingement femoroacetabolare (FAI) e la patologia intra-articolare dell’anca. Se non c’è mal di schiena, potrebbe essere debolezza dell’adduttore gluteo e semplici esercizi possono farvi sapere se questa è la causa.
- Secondo uno studio del 2020 nel Journal of Pain Research, i pazienti con dolore lombare e/o inguinale con tenerezza sopra l’attacco del tendine iliopsoas all’anca, la diagnosi di tendinopatia iliopsoas dovrebbe essere considerata. La TAC e la risonanza magnetica sono raccomandate per escludere altre diagnosi, tra cui l’impingement femoro-acetabolare e l’osteoartrite. L’iniezione guidata da ultrasuoni di un anestetico/steroide può essere una terapia applicata con successo e/o la conferma della diagnosi.
- Un rapporto del 2016 in Sports Health indica che un ascesso nel muscolo è una causa rara di dolore all’anca, alla schiena bassa o all’inguine, ma potrebbe essere sospettato con un forte dolore all’inguine accompagnato da fatica, febbre e nausea. A causa della vicinanza del muscolo con il tratto digestivo, il tratto urinario e i linfonodi iliaci, può essere predisposto al contatto con materiale infettivo dalle strutture circostanti e può anche diffondersi da siti lontani. Un dolore grave con febbre dovrebbe essere considerato un’emergenza medica a causa di un possibile ascesso.
Ci sono altre condizioni mediche che possono riferire dolore in luoghi simili. Queste possono essere un aneurisma dell’aorta addominale, un ascesso nell’addome, ernia inguinale, cancro del colon sigmoide o della prostata, diverticolite, appendicite, malattia di Crohn, calcoli ureterali, salpingite e prostatite.