La sindrome di platonia-ortodossia (POS) è caratterizzata dall’insorgenza o dal peggioramento dell’ipossiemia in posizione eretta che migliora o scompare quando il paziente si corica.1 È spesso accompagnata da dispnea. Questa sindrome è solitamente causata da un forame ovale pervio, da uno shunt intravascolare polmonare o da gravi disturbi di ventilazione/perfusione. Riportiamo 5 rari casi di POS di origine cardiaca in pazienti anziani, associati a forame ovale pervio che probabilmente non è stato rilevato fino a quando un episodio intercorrente (chirurgia addominale o allungamento dell’aorta) ha spinto la manifestazione di segni e sintomi clinici. Lo sviluppo della sindrome può essere graduale, in un periodo di anni, o relativamente acuto, nel giro di pochi mesi.
Tutti i nostri pazienti avevano più di 70 anni di età (Tabella 1) senza storia medica significativa, ad eccezione di 1 paziente che aveva avuto un incidente cerebrovascolare (CVA) 2 anni prima, e un altro che aveva recentemente subito un intervento chirurgico addominale. Tutti e 5 i pazienti si sono presentati a causa della recente comparsa di dispnea. Il loro esame fisico e i risultati del laboratorio clinico erano normali, ad eccezione dell’ipossiemia in piedi, osservata in tutti e 5 gli individui. La tomografia computerizzata con mezzo di contrasto (angio-CT) non ha rivelato malformazioni artero-venose, embolie o cambiamenti nel parenchima polmonare. La silhouette cardiaca era normale e in 4 pazienti è stata osservata una marcata dilatazione dell’aorta ascendente e discendente. L’ecocardiografia transtoracica iniziale senza contrasto ha mostrato cambiamenti sottili che potrebbero essere apprezzati una volta che la diagnosi fosse nota. I test di funzionalità respiratoria, compresa la diffusione del monossido di carbonio (DLCO), erano normali. Una volta stabilita l’associazione tra ipossiemia e desaturazione e la posizione del paziente – in 1 paziente la SpO2 è passata dal 93% in posizione eretta al 62% in posizione seduta (Tabella 1) – sono stati eseguiti ecocardiogrammi transesofagei con la somministrazione di contrasto salino agitato (Fig. 1). Questa procedura ha rivelato forame ovale pervio in tutti i pazienti, con aneurisma del setto interatriale e massiccio passaggio precoce di microbolle all’atrio sinistro durante l’ortostatismo, che diminuiva quando il paziente si coricava. Dopo che la diagnosi è stata confermata, sono stati indicati il trattamento antiaggregante con aspirina e la chiusura percutanea del forame ovale pervio. La procedura percutanea ha potuto essere eseguita in 3 pazienti, ma 1 paziente ha richiesto la chiusura chirurgica e un altro è morto improvvisamente mentre aspettava l’intervento. Un mese dopo la chiusura del forame ovale, la SpO2 era del 96%-98% in posizione supina e del 97%-98% da seduti.
Dettagli clinici e trattamento dei pazienti inclusi nella serie.
| Paziente | Età | Sesso | Sintomi clinici e SpO2 (%) | Origine anatomica (mm) | Trattamento |
|---|---|---|---|---|---|
| 1 | 79 | M | Dyspnea (90-82) 1 CVA |
Dilatazione della radice aortica (48) | Chiusura perimetrale |
| 2 | 78 | F | Dispnea (96-85) |
Dilatazione della radice aortica (45) | Chiusura perimetrale |
| 3 | 83 | F | Dispnea (93-62) |
Dilatazione della radice aortica (45) | Chiusura perimetrale |
| 4 | 79 | F | Dispnea (89-60) |
Dilatazione della radice aortica (46) | Chirurgia |
| 5 | 71 | M | Dispnea (92-80) |
Chirurgia addominale superiore | Morte improvvisa in attesa di chiusura percutanea |
CVA: incidente cerebrovascolare; F: femmina; SpO2: saturazione dell’emoglobina in posizione distesa e in posizione eretta; M: maschio.
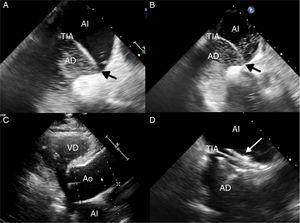
(A) Ecocardiogramma transesofageo con mezzo di contrasto (soluzione fisiologica agitata) in posizione distesa, che mostra il passaggio di poche bolle dall’atrio destro (AD) all’atrio sinistro (AI) attraverso il forame ovale pervio (freccia nera), rafforzato dallo spostamento verso sinistra del setto intraatriale (TIA). (B) Ecocardiogramma transesofageo con mezzo di contrasto eseguito in posizione seduta. Si osserva il passaggio di una maggiore quantità di bolle, dimostrando l’aumento dello shunt destro-sinistro. (C) Ecocardiogramma transtoracico che mostra una marcata dilatazione della radice aortica (Ao), una condizione anatomica associata alla platypnea-ortodossia. (D) Ecocardiogramma transesofageo che mostra il dispositivo di chiusura del forame ovale pervio (freccia bianca).
Il POS cardiaco è una causa non comune di ipossiemia,2 ma uno che i medici dovrebbero essere consapevoli, poiché provoca sintomi di ipossiemia che possono essere difficili da interpretare, e può produrre sequele significative a causa di embolie paradossali associate a CVA ischemici. Inoltre, è relativamente facile da gestire e il trattamento è solitamente curativo. Nei nostri pazienti, il quadro clinico dell’ipossiemia significativa, che inizialmente non abbiamo messo in relazione con la posizione dei pazienti e che non è stata corretta con l’ossigeno, ci ha indotti a studiare uno shunt anatomico e ad esplorare una diagnosi differenziale tra malformazione vascolare polmonare (in cui il fenomeno di platypnea-ortodossia può anche verificarsi), disordine grave di ventilazione/perfusione o shunt intracardiaco. Dopo aver escluso l’origine polmonare con l’angio-CT e i test di funzionalità polmonare, eseguiti in tutti i pazienti, l’unica spiegazione rimasta era uno shunt intracardiaco. In questa sindrome, lo shunt può sfuggire all’ecocardiogramma in decubito senza contrasto, quindi è necessario un ecocardiogramma, preferibilmente transesofageo, con il paziente in posizione seduta con mezzo di contrasto: questa tecnica mostra chiaramente il passaggio precoce e massiccio di microbolle nell’atrio sinistro.3 La sensibilità della tecnica può essere migliorata osservando il passaggio del contrasto alla fine di una manovra di Valsalva. Questo shunt è il risultato di un forame ovale pervio con pressioni normali nelle cavità di destra e, a seconda delle sue caratteristiche anatomiche, può essere trattato con una chiusura chirurgica o percutanea.
Anche se il forame ovale pervio è un difetto cardiaco congenito, i nostri pazienti sono rimasti asintomatici per oltre 70 anni. Il forame ovale pervio è normalmente associato con poco o nessun shunt sinistra-destra, quindi lo sviluppo di un significativo shunt destra-sinistra deve essere dovuto a un’anomalia acquisita. Il POS cardiaco può verificarsi solo in presenza di una componente anatomica, sotto forma di comunicazione interatriale, e di una componente funzionale che causa la deformità del setto atriale, producendo un cambiamento nella direzione del flusso dello shunt quando il paziente è in piedi.4 Questo si osserva nei pazienti con forame ovale pervio che è asintomatico fino al momento in cui, generalmente a causa della dilatazione dell’aorta ascendente, il sangue dalla vena cava inferiore cambia direzione e scorre direttamente verso il forame ovale pervio (difetto dell’ostium secundum) in posizione eretta, causando lo spostamento dell’ostium primum e permettendo il passaggio di sangue non ossigenato nell’atrio sinistro.5
Il trattamento raccomandato consiste nella chiusura percutanea del POS, al fine di evitare lo shunt destra-sinistra e le conseguenti desaturazioni e dispnea che si verificano in posizione eretta.1 Questo non può essere ottenuto con il trattamento antipiastrinico, indicato per prevenire l’IMA in pazienti con forame ovale pervio e precedente incidente ischemico.
Per concludere, il forame ovale pervio è comune nella popolazione generale e non ha generalmente alcuna conseguenza clinica. Tuttavia, può essere associato a embolia paradossa, CVA e, eccezionalmente, POS cardiaco. Può essere diagnosticato solo se c’è un alto sospetto clinico in caso di ipossiemia e dispnea strana e variabile. Il trattamento è generalmente curativo.