A sztentek örökké tartanak, ha valamilyen fémből készülnek, mint a legtöbbjük. Van egy új termék a piacon, egy új szívstent, amely három évvel a beültetés után feloldódik az artériában. Ezt még nem alkalmazták klinikailag, és még eltart egy ideig (évekig), amíg kockázatai & előnyei ismertek lesznek.
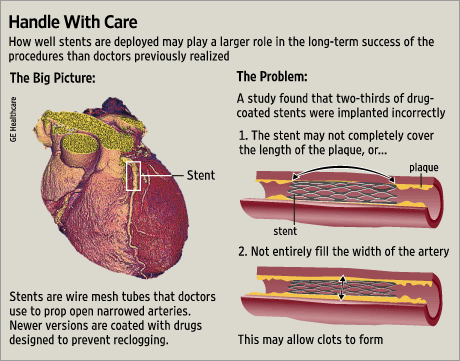
(From: Scrutiny of Stent Problems Turns to Doctors, WSJ, May 29, 2007)
A kérdés tehát nem a sztent tartósságáról szól, hanem a koszorúér nyitva tartásáról azon a helyen, ahol azt beültették. Mivel a sztent helyileg tönkreteszi az artériát, hegszövet keletkezik, amely gyorsan benövi a sztentet. Ezenkívül erős a tendencia, hogy vérrögök képződnek azon a helyen, ahol a sztent károsítja az artéria falát. Mivel a vérlemezkék részt vesznek a vérrögképződési folyamatban, a betegeknek ezt követően vérlemezke-ellenes terápiát kell szedniük, általában hat hónapig klopidogrelt (Plavix), és határozatlan ideig aszpirint.
Sem a sztentek, sem a koszorúér-bypassműtét nem kezeli az érelmeszesedést, azt a betegségfolyamatot, amely elzáródással járó koszorúér-betegséget okoz. Ez azt jelenti, hogy a sikeres beavatkozás után is kialakulhatnak új elzáródások máshol.
Ez azt jelenti, hogy a sztentek körülbelül 10-15%-a nem marad nyitva, és a sztenttel ellátott betegek több mint 40%-ánál egy éven belül újabb beavatkozásra lesz szükség, a drága gyógyszerek alkalmazása ellenére is. Ez éles ellentétben áll a bypassműtéttel, amelynek >95%-os a sikerességi aránya. Bár a stentek többé-kevésbé sikeresen kezelik az anginális tüneteket, nem védenek a jövőbeli szívroham ellen, és nem hosszabbítják meg az életet, ismét a bypass műtéttel ellentétben:
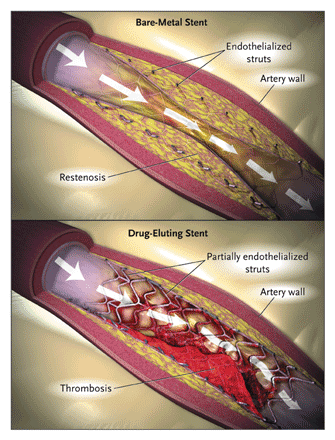
(From: Drug-Eluting Coronary Stents – Promise and Uncertainty; Curfman, et al, N Engl J Med 2007; 356:1059-1060)
Ha koszorúér-betegségben szenved, fontos a megfelelő kezelés kiválasztása, amelynek minden esetben magában kell foglalnia az életmódváltozást (diéta & testmozgás) és a gyógyszeres kezelést, beleértve a koleszteringyógyszereket (jelenleg az egyetlen mód az érelmeszesedés progressziójának megállítására – ez a folyamat évekig tart). Kimutatták, hogy a legtöbb stabil tünetekkel rendelkező betegnél ez utóbbi lehetőség, az úgynevezett “optimális gyógyszeres terápia” valójában jobb kezelési lehetőség, mint a sztentelés.
A kiterjedt (“3 ér”) betegségben szenvedő betegeknél, akiknél előfordulhat “bal fő szűkület”, csökkent szívműködés és/vagy cukorbetegség, sokkal jobban járnak a bypass-műtéttel. Azokban a helyzetekben, amikor az idő a legfontosabb, mint például egy akut szívroham, a stent lehet a legjobb megoldás, ha a kezelés elég gyorsan történik. Ugyanez valószínűleg igaz a csak “egy vagy két” érbetegségben szenvedő betegekre is, bár vannak olyan mini bypassműtétek, amelyek ugyanolyan, ha nem jobb kezelést kínálnak, mert sokkal jobb hosszú távú védelmet ígérnek.”
A HealthDay News 2012-es cikkét tartalmazza a következő:
Szabályos szívbetegségben szenvedő emberek közül sokan drága artéria-megnyitó beavatkozásnak vetik alá magukat, amikor a gyógyszeres kezelés ugyanolyan jól működne, állítja egy új tanulmány. Az eljárás során egy apró hálós sztentet vagy csövet helyeznek az eltömődött artériába. Dr. David L. Brown, a New York-i Stony Brook University Medical Center orvosprofesszora, a kutatás vezetője szerint az ilyen műtétek háromnegyede szükségtelen.
A pénz a hajtóerő, mondta Brown. “Mindenki kap pénzt a sztentek beültetéséért, a kórház kap pénzt, az orvos kap pénzt, a sztentelő cég kap pénzt” – mondta. “Ez az, ahogy a díjfizetéses környezetünk átvette a kardiológia ezen ágának döntéshozatala felett a hatalmat”. A stentelés átlagosan 9500 dollárral kerül többe a betegnek egy életen át, mint a gyógyszeres kezelés, mondta Brown. Bár a perkután koszorúér-beavatkozásnak nevezett eljárás csökkenti a halálozást és a jövőbeli szívrohamot azoknál, akiknek ténylegesen szívrohamuk van, a stabil szívbetegségben szenvedő betegeknél való alkalmazása kérdéses, jegyezte meg.
A február 27-én az Archives of Internal Medicine című folyóiratban közzétett tanulmányhoz Brown és Dr. Kathleen Stergiopoulos, a Stony Brook klinikai orvoslásának docense nyolc vizsgálatot elemzett, amelyekben több mint 7000 beteg vett részt, akiket véletlenszerűen osztottak be gyógyszeres kezelés vagy stentelés és gyógyszeres kezelés között. A vizsgálatok 1997 és 2005 között kezdődtek. Az ilyen típusú, metaanalízisnek nevezett vizsgálatban a kutatók olyan mintázatokat keresnek, amelyek nem feltétlenül voltak az egyes vizsgálatok fő céljai.
A több mint négyéves átlagos követési idő alatt nem mutatkoztak jelentős különbségek a hosszú élettartam vagy az életminőség tekintetében.
A tanulmány szerint összesen 649 beteg halt meg, 322, aki sztentet kapott, és 327, aki csak gyógyszert kapott. Nem halálos szívrohamot 323 stentet kapó és 291 csak gyógyszert szedő beteg szenvedett.
A stentet kapók közül 774 betegnek volt szüksége új beavatkozásra az elzáródott szívartériák megnyitására. A gyógyszeres terápiát kapók közül 1049 betegnél szintén beavatkozásra volt szükség az elzáródott artériák megnyitására.
A több mint 4000 beteg közül, akiknél a mellkasi fájdalomra – az úgynevezett anginára – vonatkozó adatok rendelkezésre álltak, a sztentet kapók 29 százalékának volt tartós mellkasi fájdalma, szemben a csak gyógyszeres terápiát kapók 33 százalékával, állapította meg Brown.
Nincs adat arra vonatkozóan, hogy a stabil szívbetegségben szenvedő betegeknél a stentelés csökkenti a halálozás vagy a szívroham kockázatát, mondta Brown.
“Ez nem azt jelenti, hogy senkinek sem lesz szüksége stentelésre, de a kezdetben orvosi terápiával kezelt betegeknek csak körülbelül egyharmadánál kell átállni a stentelésre” – mondta. “Az embereknek nem szabad vakon beleegyezniük az eljárásokba, hacsak az orvos nem tudja megmondani nekik, hogy az életminőség vagy az élet hossza szempontjából dokumentált előnyökkel jár” – mondta.
Az életminőség magában foglalja a mellkasi fájdalmak enyhítését, mondta. Ha a betegeknek a legjobb gyógyszeres kezelés mellett is olyan mellkasi fájdalmaik vannak, amelyek számukra elfogadhatatlanok, akkor a sztentelés megfelelővé válik, mondta Brown. A gyógyszeres terápia magában foglalja az aszpirint a véralvadás megelőzésére, a béta-blokkolókat és ACE-gátlókat vagy angiotenzinreceptor-blokkolókat a vérnyomás szabályozására, valamint a sztatinokat a koleszterinszint csökkentésére, jegyezték meg a kutatók.
“Ha a gyógyszeres terápiás utat választjuk, ez azt jelenti, hogy a beteget ambuláns környezetben kell követni, hogy lássuk, hogyan reagál a gyógyszeres kezelésre, és ez időt és erőfeszítést igényel, amit nem térítenek meg túl jól” – mondta. “Ez is része annak az egyenletnek, amely a stent beültetését indokolja ahelyett, hogy a beteget gyógyszeres terápia mellett követnénk.”
Dr. James Blankenship, a Society for Cardiovascular Angiography and Interventions szóvivője nem lepődött meg a tanulmányon. “Ez nagyrészt régi hír, és sok intervenciós kardiológus elkerüli azokat a buktatókat, amelyekre a szerzők rámutatnak” – mondta. “Valójában a Medicare-betegek körében a beavatkozások mennyisége 2005 és 2010 között 18 százalékkal csökkent.”
“Sok ember számára a konzervatív orvosi terápia a megfelelő, de azok számára, akiknek sok tünetük van, a koszorúér-beavatkozás ésszerű stratégia” – mondta.
Dr. Gregg C. Fonarow, a Los Angeles-i Kaliforniai Egyetem David Geffen School of Medicine prevenciós kardiológiai programjának társigazgatója egyetértett azzal, hogy a stabil szívbetegségben szenvedő betegek esetében a gyógyszeres terápia az első választás.
A koszorúér-stentelést azoknak a betegeknek kell fenntartani, akiknél az optimális gyógyszeres kezelés ellenére romlanak a tünetek – mondta.
A stabil koszorúér-betegségben szenvedő betegek esetében “a leghatékonyabb és legértékesebb terápia a betegség progressziójának, a szívroham, a stroke, a szívelégtelenség és a korai szív- és érrendszeri halál megelőzésére a gyógyszerek és az életmódváltás kombinációja” – tette hozzá Fonarow.
A 2014. 4. 25-én felvett élő videós ülésen a sztentelésről részletesen beszélhetünk!
Nézze meg a 2014. 4. 25-én felvett élő videós ülést!