Bevezetés
Az epehólyag daganatai ritkák klinikai környezetünkben, és magas halálozással és rossz prognózissal járnak, elsősorban azért, mert előrehaladott stádiumban diagnosztizálják és kezelik őket.1,2 A daganat leggyakrabban az epehólyag fundusát és testét érinti, és a nem specifikus, késői klinikai megjelenéssel együtt, amely más, gyakoribb betegségekhez – például epekólikához vagy epehólyaghuruthoz – hasonlítható, ez gyakran késleltetett diagnózist eredményez.3 Kevés terápiás lehetőség van: a sugár- és kemoterápia nagyrészt hatástalan4; a radikális műtét nyirokcsomóeltávolítással jelenleg az egyetlen olyan kezelés, amely kiválasztott esetekben hosszú távú túlélésre ad lehetőséget.1,2,5
A hasi ultrahang gyakran az első képalkotó vizsgálat, amelyet az epehólyag vizsgálatára használnak. Az epehólyag daganatával hagyományosan összefüggésbe hozható ultrahangjelek korai felismerése lehetővé tenné a sebész számára, hogy hozzájáruljon a betegség prognózisának javításához. E cikk célja az epehólyagrák korai és előrehaladott stádiumához kapcsolódó ultrahangleletek áttekintése, valamint az ultrahangos képalkotás azon elemeinek azonosítása, amelyekkel a betegség gyanújának diagnózisát el lehetett volna érni.
Az anyagok és módszerek
A murciai Reina Sofía Általános Egyetemi Kórházban 2000 és 2011 között kezelt, az elbocsátáskor ultrahanggal és szövettanilag megerősített epehólyagrákkal diagnosztizált betegek klinikai történetének áttekintésével leíró és retrospektív vizsgálatot végeztünk. A kiválasztás a dokumentációs szolgálat adatbázisából történt, beleértve azokat a betegeket, akik a Betegségek Nemzetközi Osztályozása (ICD)-10 szerint epehólyagrák kódot (C23) kaptak. A vizsgálati protokollt a központ kutatási bizottsága hagyta jóvá.
Mivel csak szövettani megerősítéssel rendelkező betegeket vontak be a vizsgálatba, nem vonták be azokat a betegeket, akiknél egyértelmű ultrahangdiagnózissal extravesicularis tumorterjedést (például májmetasztázisokat vagy lymphadenopathiát) diagnosztizáltak, valamint a daganat gyanújával végzett hamis pozitív ultrahangvizsgálatokat. E tekintetben a vizsgálat korlátozottnak tekinthető.
A klinikai paramétereket (életkor, nem, kockázati tényezők, a betegség tünetei és jelei, valamint a klinikai diagnózis), az elvégzett képalkotó vizsgálatokkal együtt az 1. táblázat tartalmazza. A daganat elsődleges stádiumbeosztásához az American Joint Committee on Cancer (AJCC)6 Tumor Node Metastasis (TNM) osztályozását használtuk. A prognózis a műtéten alapult, amely az epehólyag falának daganatos infiltrációjának mélységétől (T) függően változott. A főbb klinikai és ultrahangos leleteket leírtuk, és minden esetben korreláltuk a szövettannal és a betegség stádiumával.
Klinikai adatok, szkennelési leletek, pT, Cholecystectomia utáni állapot és a daganat típusa.
| Az eset | Nem | Kor | Rizikófaktorok | Tünetek | Ultrahang diagnózis. | Ultrahangos képalkotás | pTNM | Hisztológia | ||
| 1 | M | 74 | Cholelithiasis, kóros elhízás | Súlyos hasi fájdalom | Koledocholithiasis | Diffúz falvastagodás | T2 | Jól differenciált adenokarcinóma | ||
| 2 | V | 73 | Smoking | Általános rossz közérzet | Akut perforált epehólyaghurut | Nehéz meghatározni a diffúz falvastagodást | T1a | Mértékesen differenciált adenokarcinóma | ||
| 3 | V | 80 | Cholelithiasis | Súlyos hasi fájdalom | Akut cholecystitis aguda | Intraluminalis tömeg | Tis | Mikroinvazív papilláris növekedésű adenokarcinóma | ||
| 4 | V | 96 | Cholelithiasis | Jobbra-oldali hasi fájdalom | Akut cholecystitis | Diffúz falvastagodás | T2 | Gyengén differenciált adenocarcinoma | ||
| 5 | M | 79 | Cholelithiasis | Hasi fájdalom | Cholelithiasis, Epehólyagrák gyanúja | Tömeg az epehólyag felett | T3 | T2 Gyengén differenciált lymphoepithelioma-mint adenokarcinóma | ||
| 6 | M | 82 | Cholelithiasis | Hasi fájdalom | Akut perforált epehólyaggyulladás | Diffúz falú epehólyaggyulladás | Akut perforált epehólyaggyulladás | Diffúz fala megvastagodás | Tis | Tis In situ rák |
| 7 | M | 85 | Cholelithiasis | Hasi fájdalom | Cholelithiasis, Pneumobilia és megnagyobbodott epevezeték | Intraluminális tömeg és fokális falvastagodás | Tis | Jól differenciált mikroinfiltráló rák | ||
| 8 | V | 82 | Cholelithiasis | Hasi fájdalom, sárgaság | Tágult intra- és extrahepatikus epevezetékek. Epehólyagrák gyanúja | Diffúz falvastagodás külső tömegnövekedéssel | T3 | Infiltráló papillárisok. adenokarcinóma | ||
| 9 | M | 66 | Cholelithiasis | Hasi fájdalom | Nagy aszcites, Epehólyagrák gyanúja | Falvastagodás, az epehólyagot elzáró strukturálatlan tömeg | T4 | Hólyagos eredetű nyirokcsomó áttétek | ||
| 10 | M | 61 | Cholelithiasis, elhízás | Nincs | Cholelithiasis és akut pancreatitis | Atrófiás epehólyag | T2 | Mérsékelten differenciált adenokarcinóma | ||
| 11 | V | 75 | 75 | Cholelithiasis | Hasi fájdalom | Akut cholecystitis | Diffúz falvastagodás | T2 | T2 Gyengén differenciált adenokarcinóma | |
| 12 | M | 77 | Cholelithiasis, obesidad | Hasi fájdalom | Akut cholecystitis | Diffúz falvastagodás | T2 | T2 Mérsékelten differenciált adenocarcinoma | ||
| 13 | M | 75 | Cholelithiasis | Nincs | Cholelithiasis epehólyagrák gyanújával | Intraluminális lobulált tömeg fokális falvastagodással | Tis | Tis Mérsékelten differenciált adenokarcinóma | ||
| 14 | V | 72 | Dohányzási szokás | Hasi fájdalom | Akut cholecystitis | Intraluminalis polip fokális falvastagsággal | T2 | T2 Anaplasic carcinoma | ||
| 15 | M | 79 | Cholelithiasis | Nem specifikus panaszok | Skleroatrófiás epehólyag | Atrófiás epehólyag | T3 | T3 Mérsékelten Differenciált adenokarcinóma |
Eredmények
A vizsgálatba bevont 15 eset közül, 9 nő és 6 férfi volt. Valamennyi beteg kaukázusi volt, átlagéletkoruk 77 év (tartomány 61-96). A következő társuló rizikófaktorokkal fordultak elő: 13 esetben epekövesség, 2 esetben dohányzási szokás, 3 esetben elhízás.
A klinikai anamnézis tekintetében a konzultáció leggyakoribb oka a hasi fájdalom volt, amely 11 esetben volt jelen, bár 2 betegnek nem voltak panaszai. A klinikai tünetek a következők voltak: láz (4 esetben), fogyás (4 esetben), sárgaság (3 esetben) és hasi duzzanat (egy esetben). Az ultrahangos képalkotás hét esetben támasztotta alá az akut cholecystitis preoperatív diagnózisát, 4 esetben a műtétet megelőzően epehólyagrák gyanúja merült fel, további 4 esetben pedig egyszerű epekövesség diagnosztizálására került sor.
A szövettan tekintetében vizsgálatunkban a leggyakoribb daganat az adenocarcinoma volt, amelyet 12 esetben regisztráltunk, egy esetben anaplasztikus carcinoma (1. ábra), egy másik esetben pedig lymphoepithelioma-szerű carcinoma. Egy esetben a patológiai jelentés csak epehólyag-metasztázisra utal.
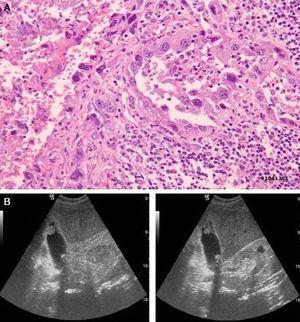
Anaplasztikus epehólyag karcinóma. (A) Epithelialis neoplasztikus növekedés, intenzív nukleáris pleomorfizmussal és alacsony tendenciával a mirigyekben, H-E, 250×. (B) T2-es stádium. Polypoid intraluminális tömeg ultrahangvizsgálata fókuszos falvastagsággal.
A megfigyelt ultrahangos jellemzők tekintetében a leggyakoribb mintázat a fókuszos vagy diffúz falvastagság (>4mm) volt, amely 8 esetben volt jelen (2. ábra). Egy esetben az epehólyagot helyettesítő tömeg mintázata volt (3. ábra), további 4 esetben pedig intraluminális tömeg, bár 3 esetben szintén fókuszos falvastagodás volt (4A. ábra). Két epehólyagrákos esetben e minták egyike sem volt jelen; az ultrahangvizsgálatok atrófiás és összehúzódott epehólyagot mutattak (4B. ábra).
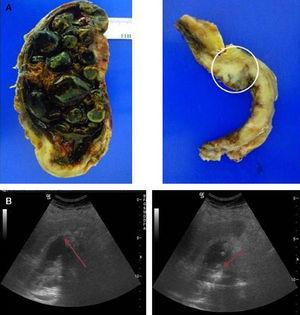
közepesen differenciált karcinóma (T2). (A) Nyitott epehólyag, amelyet többszörös fazettás kövek szálltak meg nekrotikus ágyon. Az epehólyag szelvényének képalkotása a háttérben. Az izomréteget infiltráló daganat figyelhető meg. (B) Diffúz és szabálytalan epehólyagfal-megvastagodás nem egyenletes visszhangokkal és akusztikus árnyéktartalommal.
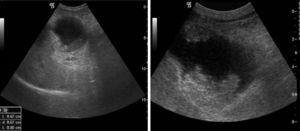
In situ (Tis) rák. Echogén intraluminalis tömeg diffúz falvastagodással.
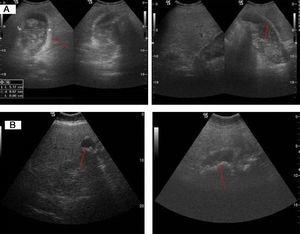
(A) Gyengén differenciált karcinóma (T2). Jelentős falvastagodás, nem egyenletes visszhangú tömeggel, amely a beteg mozgására elmozdul, és az epeutakban lévő báriummal vagy detritusszal kompatibilis akusztikus árnyékot eredményez. (B) Közepesen differenciált karcinóma (T2). Atrófiás és összehúzódott epehólyag, belülről echogén anyaggal és litiazissal összeegyeztethető akusztikus árnyékkal.
Az epehólyagrákra vonatkozó T TNM-klasszifikáció szerint vizsgálatunkban 4 beteget regisztráltunk elsődleges epehólyagcarcinoma in situ (Tis) kategóriában, közülük 3 betegnél intraluminalis növekedési tömeget mutatott az ultrahangos képalkotás, egyiküknél pedig diffúz falvastagodást. Egy T1a esetet jegyeztek fel, amely diffúz és szabálytalan epehólyagfal-megvastagodást mutatott. A 6 T2 primer tumoros eset közül 4 esetben a fal diffúz megvastagodása, egy esetben fókuszos megvastagodás, intraluminális tumoros növekedés polipoid tömeggel, egy másik esetben pedig az epehólyag atrófiás és összehúzódott volt. A 3 T3 primer tumoros eset közül az egyik az epehólyagot helyettesítő tömeges képet mutatott, egy másik esetben diffúz fali megvastagodást, függő tömeggel, a szerv külső része felé történő növekedéssel, a harmadik esetben pedig szkleroatrófiás epehólyagot, benne litiazissal és az intrahepatikus epevezeték tágulatával. Egyetlen T4-es primer tumoros esetünk ultrahang- és CT-felvételénél a morfológiáját vesztett, destrukturált epehólyagot és az epehólyag külső része felé exkreszcens falú tömeget mutatott.
Az ultrahanglelet alapján preoperatív gyanús esetek közül egy Tis, 2 T3 és egy T4 volt.
Megerősítést nyert, hogy 7 esetben az egyetlen preoperatív vizsgálat az ultrahangvizsgálat volt. Hasi CT-vizsgálatot intravénás kontrasztanyaggal 2 betegnél végeztek epehólyag perforáció gyanúja miatt. CT-vizsgálatot végeztek továbbá a műtét előtt 4 betegnél preoperatív rákgyanúval, egy esetben epekövesség és a kórtörténetben szereplő akut hasnyálmirigy-gyulladás, egy másik esetben pedig choledocholithiasis miatt.
A műtét előtti hasi CT-vizsgálat lehetővé tette a stádiumbeosztás elvégzését. A komplikált epehólyaghurut gyanúja esetén a következőket találták: primer T1a (i. stádiumú) daganat és rák in situ (i. stádiumú). Egy másik esetben korábban choledocholithiasis miatt végeztek CT-vizsgálatot, és egy primer T3-as (iii. stádiumú) daganatot találtak, egy hasnyálmirigy-gyulladással járó cholelithiasis esetében pedig T2-es (ii. stádiumú) daganatot. Az epehólyagrák preoperatív gyanúja esetén a CT-stádiumvizsgálat in situ daganatot (0. stádium), 2 T3 (iii. stádium) és egy T4 (iv. stádium) daganatot talált.
Amikor a patológus a cholecystectomiát követő műtéti mintában Tis vagy T1a daganatról számolt be, nem adtak hozzá kezelést. A rezekciót az epehólyagágyra terjesztettük ki az incidentális T2 daganatos betegeknél (3 cm-es ékrezekció a tumorral szomszédos területről intraoperatív szövettani vizsgálattal), a májnyél nyirokcsomó-eltávolításával ugyanazon műtét során vagy a reoperáció alkalmával.
Kolecisztektómiát és nyirokcsomóeltávolítást végeztünk azon betegeknél, akiknél a preoperatív ultrahangvizsgálat alapján Tis gyanúja merült fel. Az egyik előrehaladott T3 rákgyanús esetnél az epevezeték sárgasággal járó tágulata jelentkezett. Feltáró laparotómiát végeztek, amely megerősítette a daganat operálhatatlanságát, és a beteg ennek következtében epeúti bypasson esett át.
Diszkusszió
A rosszindulatú daganatok mintegy 2-4%-át teszi ki az epehólyagrák. Ez az epeúti rendszer leggyakoribb rosszindulatú daganata és az emésztőrendszer ötödik leggyakoribb rosszindulatú daganata. Epidemiológiai szempontból úgy tűnik, hogy túlsúlyban vannak a nők, és általában a hatvanas-hetvenes éveikben járó felnőtteket érinti. Előfordulása nagyobb a latin-amerikai országokban, és ritkább Észak-Európában. Spanyolországban az előfordulási aránya közepes.5,7-9
A mi vizsgálatunk és a felhasznált irodalom1-5,7-9 egyaránt azt mutatta, hogy a fő társuló kockázati tényező az epekövesség (86%), amely az epehólyag falának krónikus irritációját és gyulladását okozza. Ez diszpláziához és később rák megjelenéséhez vezethet. Mivel ez a betegség igen gyakori, az epekövesség jelenléte önmagában nem segít a korai daganatdiagnózis felállításában.5,7
A klinikai megjelenés nem specifikus, és gyakran összekeveredik vagy akut jóindulatú gyulladással (akut cholecystitis) társul,7-9 amely vizsgálatunkban az esetek 47%-ában fordult elő. Ráadásul a műtét előtti rákgyanús 4 esetből csak 2 betegnél jelentkezett hasi fájdalom, a többi esetben nem volt társuló tünet. Annak ellenére, hogy e daganatok többsége a korai stádiumban tünetmentes, az irodalomban számos krónikus cholecystitis, obstruktív sárgaság, külső epeúti fisztula és haemobilia epizódját jegyezték fel.9
A morfológiai jellemzőket illetően a daganatok növekedési típusukban és ezért az ultrahangos képalkotáson való megjelenésükben is igen változatosak. A leggyakrabban leírt megjelenési forma az epehólyagot helyettesítő tömeg (40%-65%), amely heterogén visszhangú, szabálytalan szélű tömegként látható, belülről nekrózisos vagy meszes területekkel.10 A tumorhoz társuló echogén fókuszpontok és akusztikus árnyék összefügghet a litiazis együttes fennállásával. Gyakori a közvetlen terjedés a máj és az epeutak környékére, és előfordulhat, hogy a tömeg és a májparenchima közötti ultrahanghatárt nem lehet megállapítani.11 A differenciáldiagnózisban a metasztázisokat, a májrákot és a cholangiocarcinomát kell figyelembe venni.12,13 Ebben a sorozatban az egyetlen tömeges mintázatú eset T3-as stádiumban mutatott közvetlen terjedést a májba.
A második leggyakoribb mintázat a diffúz vagy fokális falvastagodás (20%-30%), amely a legnehezebben diagnosztizálható megjelenési forma, mivel nagyon nem specifikus, és számos epehólyagbetegség (akut cholecystitis és adenomiomatosis) és extravesicularis betegség (hepatitis, cirrhosis, pancreatitis és szívelégtelenség) esetén jelentkezik.10 Vannak azonban olyan információk, amelyek rosszindulatúságra utalnak, és amelyeket fel kell jegyezni: 12 mm feletti, szabálytalan falvastagság, kifejezett falaszimmetria, az epehólyag fala és a máj közötti határfelület elvesztése, fali meszesedések, adenopátiák és epevezeték-elzáródások.10,11 Vizsgálatunkban ez a mintázat mind a korai stádiumú, mind a T2 és T3 tumoroknál előfordult.
Egy kevésbé gyakori mintázat a 2 cm-nél nagyobb intraluminális tömeg, amely az esetek 15%-25%-ában homogén csomók vagy polipok formájában jelentkezik, amelyek jól körülhatároltak, nem rendelkeznek hátsó árnyékkal, és az epehólyag falához tapadnak. Ha 10 mm-nél kisebbek, megkülönböztethetetlenek a koleszterinpolipoktól vagy adenómáktól, és általában korai stádiumú daganatokat képviselnek.9 Vizsgálatunkban 2 esetben volt in situ rák és további 2 esetben T2-es stádiumú, ami megerősíti, hogy az irodalomban tükröződően10,11,14 ez a mintázat általában az epehólyag falára korlátozódó daganatokhoz társul.
Az in situ epehólyagrák és a T1a, azaz korai stádiumú, ultrahangos képalkotás a mi vizsgálatunkban falvastagság mintázataként jelent meg. Ez diagnosztikai kihívást jelent, mivel az epehólyag leggyakoribb gyulladásos patológiái hasonló ultrahangmintázatot mutatnak. Három carcinoma in situ eset intraluminális növekedési tömegmintázatot mutatott; ez a mintázat általában korai stádiumokhoz társul, és differenciáldiagnózist indokol a nagyon gyakori jóindulatú kórképekkel szemben.
Vizsgálatunkban a leggyakoribb mintázat az epehólyag falának megvastagodása (57%), míg az irodalomban az epehólyagot helyettesítő tömeg (65%). Ennek oka lehet, hogy mi csak késői stádiumú diagnózist rögzítettünk, ami gyakrabban jár együtt az utóbbi mintázattal. Véleményünk szerint az epehólyagrák leggyakoribb képalkotó diagnosztikai vizsgálataként a vastagodási mintázat váltja fel a tömeges mintázatot, mivel az ultrahangot általában első képalkotó vizsgálatként alkalmazzák a nem specifikus hasi állapotú betegeknél, ami lehetővé teszi a betegség korábbi stádiumban történő diagnosztizálását. Több szerző javasolta, hogy az epekövesség és az epehólyagfal megvastagodásának jelei az ultrahangvizsgálaton elegendőek legyenek a műtét indikációjához, még egyéb tünet hiányában is.15
A korai stádiumok diagnosztizálása nehéz, mert a leggyakoribb képalkotó módszerek (ultrahang és CT-vizsgálat) érzéketlenek és nem specifikusak.3 Tapasztalataink szerint csak 4 alkalommal sikerült ultrahanggal diagnózist felállítani, és amikor a daganat gyanúja igazolódott, 3 esetben már túl előrehaladott állapotban volt. Előrehaladott stádiumban az ultrahangvizsgálat 80%-nál nagyobb diagnosztikai pontosságot biztosíthat, ha mind az epehólyag, mind az epeutak veszélyeztetettek, valamint nagyon hasznos információkat szolgáltat a daganat méretéről és a betegség terjedéséről. A színes Doppler-ultrahanggal kombinálva az esetek akár 83-86%-ában képes kimutatni a portálinváziót. Így nagyon hatékony eszköz a nem reszekálható betegek azonosítására, ahol a daganat behatolt ezekbe a struktúrákba.5,9
Ezek ellenére, ha a preoperatív felvételek lokálisan előrehaladott stádiumot jeleznek, a radiológiailag irányított biopszia vétele finom tűszúrás-aspirációs értékeléssel (PAAF) megelőzheti a szükségtelen laparotómiát, amint azt De la Cruz és munkatársai13 egy retrospektív tanulmányban kimutatták. A PAAF csak az operálhatatlannak ítélt epehólyagtömegek szövettani diagnózisának megerősítésére lesz javallott, hogy megelőzzük a műthető daganatnak a szúrás útján történő terjedésének kockázatát.9
Az ultrahangvizsgálat alapján gyanús diagnózissal rendelkező kiválasztott esetekben különböző technikák alkalmazhatók a preoperatív diagnózis javítására és a helyes műtéti stratégia megtervezésére. A CT-vizsgálat kiegészítő információt nyújt a tumor terjedéséről, és a betegség stádiumbeállítására és a reszekálhatóság értékelésére szolgáló diagnosztikai eszköz, ha az ultrahangvizsgálat rákgyanút mutatott ki. A mágneses rezonanciás kolangiopankreatográfiás vizsgálat az a nem invazív képalkotó eljárás, amely a legtöbb információt nyújtja az epeutak érintettségéről.14,16 A pozitronemissziós tomográfia (PET)-fluorodeoxiglükóz szintén használható annak megállapítására, hogy az elváltozás jó- vagy rosszindulatú-e, valamint az elsődleges stádiummeghatározásra. Ha a rákos megbetegedés megerősítést nyer, a spirális CT-vizsgálat egy fokkal továbbléphet a diagnózis felállításában és a helyi terjedés megállapításában. A hibrid PET-CT rendszerek egyszerre nyújtanak strukturális és funkcionális információt, és pontosabb korai és helyes osztályozást biztosíthatnak, de nem minden kórházban állnak rendelkezésre.4
Egyéb technikák, például a kontrasztanyaggal erősített ultrahangvizsgálat is kiegészítheti a vizsgálatot, lehetővé téve a falvastagság (fokozás révén) megkülönböztetését az epeúti iszaptól, és egyértelmű képet adva a máj és az epehólyag fala közötti határról.16 Az endoszkópos ultrahangvizsgálat 85% feletti megbízhatósággal teszi lehetővé az epehólyagrák diagnózisának felállítását, különösen, ha PAAF-fel kombinálják.14,17
Következtetések
Az epehólyagrákot nem specifikus volta és más jóindulatú betegségekkel való összehasonlíthatósága miatt előrehaladott stádiumban diagnosztizálják. Az ultrahangdiagnosztika korlátozott; csak a lokalizált és szabálytalan falvastagság, valamint az epehólyag litiazis tűnik jelentősnek a korai stádiumban, míg az epehólyagot elfoglaló tömeg képe a betegség előrehaladottabb stádiumához társul.
Mivel az ultrahangvizsgálat a kezdeti diagnosztikai eljárás és a leghatékonyabb az epehólyagbetegség megítélésében, fontos, hogy az e vizsgálatból származó leleteket a valószínűsíthető hólyagos eredetű daganatos betegség irányadójának tekintsük.
Érdekütközések összeférhetetlensége
A szerzőknek nincs bejelenteni való érdekellentétük.