Stents halten ewig, wenn sie aus einer Art Metall bestehen, wie es bei den meisten der Fall ist. Es gibt ein neues Produkt auf dem Markt, einen neuen Herzstent, der sich drei Jahre nach der Implantation in der Arterie auflöst. Er muss noch klinisch eingesetzt werden, und es wird noch eine Weile (Jahre) dauern, bis seine Risiken & und sein Nutzen bekannt sind.
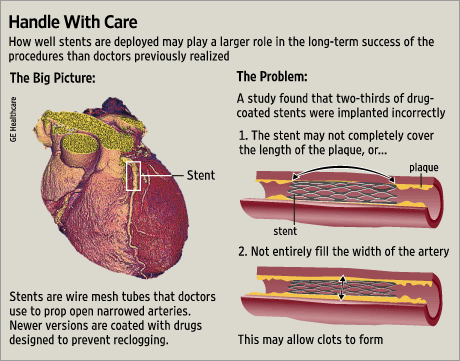
(From: Scrutiny of Stent Problems Turns to Doctors, WSJ, May 29, 2007)
Die Frage ist also nicht, wie lange ein Stent hält, sondern ob die Koronararterie an der Stelle, an der er eingesetzt wurde, offen bleibt. Da ein Stent die Arterie lokal zerstört, wird sich Narbengewebe bilden, das schnell über den Stent wächst. Darüber hinaus besteht eine starke Tendenz zur Bildung von Blutgerinnseln an der Stelle, an der der Stent die Arterienwand beschädigt. Da Thrombozyten an der Gerinnung beteiligt sind, müssen die Patienten anschließend eine Thrombozytenaggregationshemmer-Therapie einnehmen, in der Regel Clopidogrel (Plavix) für sechs Monate und Aspirin auf unbestimmte Zeit.
Weder Stents noch Koronararterien-Bypass-Operationen behandeln Atherosklerose, den Krankheitsprozess, der eine Koronararterienerkrankung mit obstruktiven Blockaden verursacht. Das bedeutet, dass sich auch nach einem erfolgreichen Eingriff an anderer Stelle neue Verstopfungen bilden können.
Das heißt, dass etwa 10-15 % der Stents nicht offen bleiben und mehr als 40 % der Patienten mit einem Stent innerhalb eines Jahres einen weiteren Eingriff benötigen, obwohl sie teure Medikamente erhalten. Dies steht in krassem Gegensatz zu einer Bypass-Operation, die eine >95%ige Erfolgsquote hat. Stents sind zwar mehr oder weniger erfolgreich bei der Behandlung von Angina pectoris-Symptomen, schützen aber nicht vor künftigen Herzinfarkten oder verlängern das Leben, wiederum im Gegensatz zur Bypass-Operation:
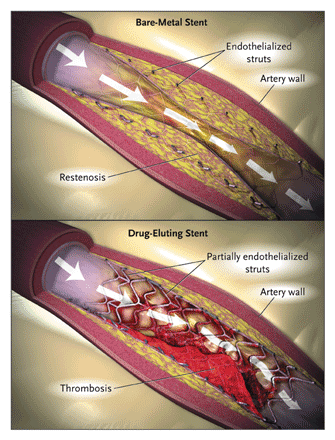
(Aus: Drug-Eluting Coronary Stents – Promise and Uncertainty; Curfman, et al, N Engl J Med 2007; 356:1059-1060)
Wenn Sie an einer koronaren Herzkrankheit leiden, ist es wichtig, die richtige Behandlung zu wählen, die in jedem Fall Änderungen des Lebensstils (Diät & Bewegung) und Medikamente, einschließlich Cholesterinmedikamente, umfassen sollte (die einzige Möglichkeit, das Fortschreiten der Atherosklerose zu stoppen – ein Prozess, der Jahre dauern wird). Es hat sich gezeigt, dass bei den meisten Patienten mit stabilen Symptomen diese letzte Option, die so genannte „optimale medikamentöse Therapie“, tatsächlich eine bessere Behandlungsmöglichkeit darstellt als die Stentimplantation.
Patienten mit einer ausgedehnten („3-Gefäß-„) Erkrankung, die eine „linke Hauptstenose“, eine eingeschränkte Herzfunktion und/oder Diabetes umfassen kann, sind mit einer Bypass-Operation wesentlich besser bedient. In Situationen, in denen die Zeit drängt, z. B. bei einem akuten Herzinfarkt, ist ein Stent möglicherweise die beste Option, wenn die Behandlung schnell genug erfolgt. Das Gleiche gilt wahrscheinlich auch für Patienten mit nur „ein oder zwei“ Gefäßerkrankungen, obwohl es Mini-Bypass-Operationen gibt, die eine gleichwertige, wenn nicht sogar bessere Behandlung bieten, weil sie einen viel besseren Langzeitschutz versprechen.
Das Folgende enthält einen Artikel aus HealthDay News aus dem Jahr 2012:
Viele Menschen mit stabilen Herzerkrankungen unterziehen sich einem teuren arterieneröffnenden Verfahren, wenn Medikamente genauso gut wirken würden, so eine neue Studie. Bei dem Verfahren wird ein winziger Stent oder ein Schlauch aus Maschengewebe in eine verstopfte Arterie eingesetzt. Bis zu drei Viertel dieser Operationen sind unnötig, sagte der leitende Forscher Dr. David L. Brown, Professor für Medizin am Stony Brook University Medical Center in New York.
Geld ist die treibende Kraft, sagte Brown. „Jeder wird für das Einsetzen von Stents bezahlt, das Krankenhaus wird bezahlt, der Arzt wird bezahlt, die Firma, die die Stents einsetzt, wird bezahlt“, sagte er. „Auf diese Weise hat unser kostenpflichtiges Umfeld die Entscheidungsfindung in diesem Bereich der Kardiologie übernommen. Stenting kostet den Patienten im Vergleich zur medikamentösen Behandlung über die gesamte Lebensdauer durchschnittlich 9.500 Dollar mehr, so Brown. Obwohl das Verfahren, das als perkutane Koronarintervention bezeichnet wird, den Tod und künftige Herzinfarkte bei Personen, die tatsächlich einen Herzinfarkt erleiden, verringert, ist sein Einsatz bei Patienten mit stabiler Herzerkrankung fraglich, so Brown. Für die Studie, die am 27. Februar in den Archives of Internal Medicine veröffentlicht wurde, analysierten Brown und Dr. Kathleen Stergiopoulos, eine außerordentliche Professorin für klinische Medizin in Stony Brook, acht Studien mit mehr als 7.000 Patienten, die nach dem Zufallsprinzip einer medizinischen Therapie oder einem Stenting plus Medikament zugewiesen wurden. Die Studien wurden zwischen 1997 und 2005 begonnen. Bei dieser Art von Studie, die als Metaanalyse bezeichnet wird, suchen die Forscher nach Mustern, die in den einzelnen Studien möglicherweise nicht im Vordergrund standen.
Bei einer durchschnittlichen Nachbeobachtungszeit von mehr als vier Jahren wurden keine signifikanten Unterschiede in Bezug auf die Lebenserwartung oder die Lebensqualität festgestellt.
Insgesamt starben 649 Patienten, 322, die einen Stent erhielten, und 327, die nur mit Medikamenten behandelt wurden, so das Ergebnis der Studie. Nicht tödliche Herzinfarkte erlitten 323 Patienten mit Stents und 291, die nur Medikamente erhielten.
Unter den Patienten mit Stents benötigten 774 neue Verfahren, um blockierte Herzarterien zu öffnen. Von den Patienten, die eine medikamentöse Therapie erhielten, benötigten 1.049 ebenfalls einen Eingriff, um blockierte Arterien zu öffnen.
Von den mehr als 4.000 Patienten, für die Daten über Schmerzen in der Brust – Angina pectoris genannt – verfügbar waren, hatten 29 Prozent der Patienten mit Stents anhaltende Schmerzen in der Brust, verglichen mit 33 Prozent der Patienten, die nur eine medikamentöse Therapie erhielten, stellte Brown fest.
Es gibt keine Daten, die belegen, dass die Stentimplantation bei Patienten mit stabiler Herzerkrankung das Risiko, zu sterben oder einen Herzinfarkt zu erleiden, verringert, so Brown.
„Das heißt nicht, dass niemand einen Stent braucht, aber nur etwa ein Drittel der Patienten, die zunächst mit einer medizinischen Therapie behandelt werden, müssen auf einen Stent umgestellt werden“, sagte er. „Die Menschen sollten nicht blindlings einem Eingriff zustimmen, es sei denn, der Arzt kann ihnen sagen, dass es einen dokumentierten Vorteil in Bezug auf die Lebensqualität oder -dauer gibt“, sagte er.
Zur Lebensqualität gehört auch die Linderung der Brustschmerzen, sagte er. Wenn Patienten unter der besten medikamentösen Behandlung immer noch Schmerzen in der Brust haben, die für sie unerträglich sind, ist eine Stentimplantation angebracht, so Brown. Zur medikamentösen Therapie gehörten Aspirin zur Verhinderung von Blutgerinnseln, Betablocker und ACE-Hemmer oder Angiotensin-Rezeptorblocker zur Kontrolle des Blutdrucks sowie Statine zur Senkung des Cholesterinspiegels, so die Forscher.
„Wenn man sich für die medikamentöse Therapie entscheidet, muss der Patient ambulant überwacht werden, um zu sehen, wie er auf die medikamentöse Therapie anspricht, und das kostet Zeit und Mühe, die nicht sehr gut vergütet wird“, sagte er. „
Dr. James Blankenship, ein Sprecher der Society for Cardiovascular Angiography and Interventions, zeigte sich von der Studie nicht überrascht. „Dies ist weitgehend eine alte Nachricht, und viele interventionelle Kardiologen vermeiden die Fallstricke, auf die die Autoren hinweisen“, sagte er. „Tatsächlich ist das Volumen der Interventionen bei Medicare-Patienten zwischen 2005 und 2010 um 18 Prozent gesunken.“
„Für viele Menschen ist eine konservative medizinische Therapie das Richtige, aber für diejenigen, die viele Symptome haben, ist eine Koronarintervention eine vernünftige Strategie“, sagte er.
Dr. Gregg C. Fonarow, Co-Direktor des Programms für präventive Kardiologie der Universität von Kalifornien, Los Angeles, an der David Geffen School of Medicine, stimmte zu, dass die medizinische Therapie die erste Wahl für Patienten mit stabiler Herzerkrankung ist.
Eine Stentimplantation sollte denjenigen Patienten vorbehalten bleiben, bei denen sich die Symptome trotz optimaler medizinischer Therapie verschlimmern, sagte er.
Für Patienten mit stabiler koronarer Herzkrankheit „ist die wirksamste und wertvollste Therapie zur Verhinderung des Fortschreitens der Krankheit, von Herzinfarkten, Schlaganfällen, Herzinsuffizienz und vorzeitigem kardiovaskulärem Tod eine Kombination von Medikamenten in Verbindung mit einer Änderung des Lebensstils“, fügte Fonarow hinzu.
Sehen Sie sich die Live-Videositzung an, die ich am 25.4.2014 aufgezeichnet habe, um das Stenting im Detail zu besprechen!