US Pharm. 2016;41(6):HS14-HS18.
ABSTRACT: Boala Graves este o tulburare autoimună care apare atunci când sistemul imunitar atacă glanda tiroidă și o determină să producă prea mulți hormoni tiroidieni (hipertiroidism). Cauza exactă a bolii Graves nu este cunoscută. Tulburarea poate afecta pe oricine, la orice vârstă, dar este mai frecventă la femei. Dacă nu este tratată, boala Graves poate provoca o criză severă, care pune viața în pericol (de exemplu, furtună tiroidiană). Obiectivele principale ale tratamentului sunt eliminarea excesului de hormoni tiroidieni și reducerea la minimum a consecințelor pe termen lung ale bolii. Tratamentele includ iod radioactiv, medicamente antitiroidiene (propiltiouracil, metimazol) și intervenții chirurgicale. Beta-blocantele pot fi utilizate pentru a oferi o ameliorare simptomatică.
Boala Graves este denumită după medicul care a descris pentru prima dată afecțiunea în Irlanda în 1835-Robert J. Graves.1 Este, de asemenea, denumită boala lui Basedow – după numele unui medic german, Karl Adolph von Basedow, care a descris, de asemenea, afecțiunea în 1840. El nu știa că Graves descrisese aceeași boală cu câțiva ani mai devreme. Termenul de boala lui Basedow este folosit mai frecvent în Europa continentală; în Statele Unite, se numește boala lui Graves.1
Tiroidă, o glandă în formă de fluture situată în partea din față a gâtului, este un organ important al sistemului endocrin.2 Această glandă eliberează hormonii tiroxină (T4) și triiodotironină (T3), care controlează metabolismul organismului.3-6 Hormonul tiroidian ajută organismul să folosească energia, să se încălzească și să mențină creierul, inima, mușchii și alte organe funcționând corect. Controlul metabolismului este important pentru reglarea stării de spirit, a greutății și a nivelului de energie mentală și fizică. Atunci când organismul produce prea mult hormon tiroidian, afecțiunea se numește hipertiroidism. O glandă tiroidă hipoactivă duce la hipotiroidism.
Pentru că hormonii tiroidieni afectează diferite sisteme ale corpului, semnele și simptomele asociate cu boala Graves pot fi de amploare și pot influența semnificativ bunăstarea generală a unei persoane. Semnele comune ale hipotiroidismului includ letargie, piele uscată, păr și unghii fragile și sensibilitate la temperaturi scăzute.3,4 Semnele tipice ale hipertiroidismului sunt adesea exact opusul și includ tahicardie, sensibilitate la căldură și piele umedă și uleioasă.3-7 Deși o serie de afecțiuni pot duce la hipertiroidism, boala Graves este o cauză frecventă.
Deși boala Graves poate afecta pe oricine, ea este mai frecventă în rândul femeilor și are un debut înainte de vârsta de 40 de ani.1,7-9 Incidența este de aproximativ 1 la 2.000 de persoane (0,05%). Factorii care cresc riscul de boală Graves sunt descriși în TABELUL 1.4,8,10,11

Patofiziologie
Boala Graves este o tulburare autoimună care poate apărea atunci când sistemul imunitar atacă în mod eronat țesutul tiroidian sănătos, ceea ce duce la hiperactivitatea glandei tiroide. În mod normal, funcția tiroidiană este reglată de un hormon eliberat de glanda pituitară. Atunci când este necesar, sistemul imunitar al organismului produce anticorpi concepuți pentru a ținti un virus, o bacterie sau o altă substanță străină specifică. În cazul bolii Graves, organismul produce un anticorp împotriva unora dintre celulele din glanda tiroidă. Anticorpul asociat cu boala Graves, anticorpul receptor al tirotropinei, imită hormonul hipofizar reglator și anulează reglarea normală a tiroidei de către organism, provocând o supraproducție de hormoni tiroidieni.2,6,8,9
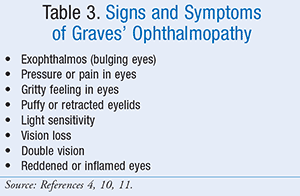
Acesti anticorpi, numiți imunoglobuline de stimulare a tiroidei (ITS), fac ca tiroida să crească și să producă mai mulți hormoni tiroidieni decât are nevoie organismul. ITI se leagă de receptorii celulelor tiroidiene, care sunt în mod normal „stații de andocare” pentru hormonul tiroid-stimulator (TSH). Apoi, STI-urile păcălesc tiroida să crească și să producă prea mulți hormoni tiroidieni, ceea ce duce la hipertiroidism. Glanda tiroidă se poate mări atunci când dieta pacientului nu conține suficient iod sau când nivelurile de TSH devin ridicate ca răspuns la un defect în sinteza normală a hormonilor de către glanda tiroidă. În boala Graves, se știe că autoimunitatea mediată de limfocitele B și T este direcționată către antigene tiroidiene familiare – tiroglobulina, peroxidaza tiroidiană, simporatorul sodiu-iodură și receptorul tirotropinei. Receptorul tirotropinei este autoantigenul primar al bolii Graves și este responsabil pentru manifestarea hipertiroidismului. Simptomele cardinale ale hipertiroidismului includ ochi bulbucați (exoftalmie), intoleranță la căldură, energie crescută, tahicardie, dificultăți de somn, diaree și anxietate. Semnele și simptomele specifice bolii Graves sunt enumerate în TABELUL 2.4,10,11 Dacă nu este tratată, boala Graves poate provoca tirotoxicoză severă sau furtună tiroidiană.9,10,12,13

Manifestările neobișnuite ale bolii Graves includ dermopatia Graves (o înroșire și îngroșare a pielii, adesea pe tibii sau pe partea superioară a picioarelor) și oftalmopatia Graves (o acumulare a anumitor carbohidrați în piele).2,8
Complicații ale bolii Graves
Există multe complicații asociate cu boala Graves, inclusiv probleme legate de sarcină, tulburări cardiace, osteoporoză și furtună tiroidiană. Complicațiile posibile în timpul sarcinii includ avortul spontan, nașterea prematură, disfuncția tiroidiană a fătului, creșterea slabă a fătului, insuficiența cardiacă maternă și preeclampsia.4,5,8 Dacă nu este tratată, boala Graves poate duce la tulburări de ritm cardiac, modificări ale structurii și funcției mușchilor inimii și incapacitatea inimii de a pompa suficient sânge în organism.5,8,10 Hipertiroidismul netratat poate duce, de asemenea, la oase slabe și fragile.5,8
Furtuna tiroidiană este o complicație rară, care pune viața în pericol, cunoscută și sub numele de hipertiroidism accelerat sau criză tirotoxică.2,9,13-16 Este mai probabilă atunci când hipertiroidismul sever nu este tratat sau este tratat inadecvat. Efectele adverse grave includ febră, transpirație abundentă, vărsături, diaree, delir, slăbiciune severă, convulsii, bătăi neregulate pronunțate ale inimii, icter, tensiune arterială scăzută severă și comă. Furtuna tiroidiană necesită adesea îngrijiri de urgență imediate.5,8,15
Teste și diagnostic
Diagnosticul bolii Graves include mai multe etape. În timpul unui examen fizic, ochii vor fi examinați pentru a vedea dacă sunt iritați sau proeminenți și dacă glanda tiroidă este mărită.8 Se vor monitoriza ritmul cardiac, tensiunea arterială și orice semne de tremurături. Analizele de sânge indică faptul că nivelurile TSH și ale tiroidei sunt, de obicei, ridicate în cazul bolii Graves.8 Cantitatea și rata de iod radioactiv absorbit de tiroidă ajută la determinarea dacă boala Graves sau o altă afecțiune este cauza hipertiroidismului. Ecografia poate arăta dacă glanda tiroidă este mărită și este cel mai utilă la persoanele care nu pot fi supuse absorbției de iod radioactiv, cum ar fi femeile însărcinate. Testele imagistice (CT sau RMN) pot ajuta la identificarea și diagnosticarea oftalmopatiei lui Graves.5
Tratament
Obiectivele principale ale tratamentului pentru hipertiroidism sunt eliminarea excesului de hormoni tiroidieni și minimizarea consecințelor pe termen lung.9 Tratamentele includ iod radioactiv, medicamente antitiroidiene (propiltiouracil , metimazol ) și intervenții chirurgicale.2,8-10 Uneori se adaugă beta-blocante pentru a oferi o ameliorare simptomatică.9,13,15
Terapia cu iod radioactiv (RIT): Doza obișnuită pentru RIT variază între 5 și 15 mCi de 131I. În general, sunt necesare doze mai mari pentru pacienții care au gușă mare sau captare scăzută a iodului radioactiv sau care au fost pretratați cu medicamente antitiroidiene.15,16
Pentru că tiroida are nevoie de iod pentru a produce hormoni, iodul radioactiv intră în celulele tiroidiene și, în timp, celulele tiroidiene hiperactive sunt distruse. Glanda tiroidă se micșorează și, în câteva săptămâni sau luni, simptomele hipertiroidiei se diminuează treptat.16 RIT poate crește riscul de apariție sau agravare a simptomelor noi sau de agravare a oftalmopatiei Graves. Acest efect advers este de obicei ușor și temporar, dar terapia poate să nu fie utilizată dacă persoana are deja probleme oculare moderate sau severe. Alte efecte secundare ale acestei terapii includ sensibilitate la nivelul gâtului și o creștere temporară a nivelului de hormoni tiroidieni. Deoarece acest tratament poate determina scăderea funcției tiroidiene generale, RIT nu este de obicei utilizat la femeile însărcinate sau care alăptează. Pot fi necesare alte tratamente pentru a furniza organismului cantități normale de hormoni tiroidieni. Pacienții care iau în prezent medicamente antitiroidiene trebuie să întrerupă medicația cu cel puțin 2 zile înainte de administrarea produsului radiofarmaceutic.11,16 În cazul iodului radioactiv, scopul terapiei este de a provoca o stare hipotiroidiană datorită distrugerii glandei tiroide, care apare de obicei la 2 până la 3 luni după administrarea medicamentului. Contraindicația absolută a iodului radioactiv este sarcina.14,16,17
Medicament antitiroidian (ATM): ATM acționează prin blocarea utilizării de către tiroidă a iodului pentru a produce hormoni.5,11 Aceste medicamente includ PTU oral și MMI. PTU poate fi utilizat atunci când pacienții nu pot tolera MMI, iodul radioactiv sau intervenția chirurgicală. Atunci când se utilizează aceste medicamente, în timp poate apărea o recidivă a hipertiroidismului. ATM-urile blochează reacția de cuplare a monoiodotirozinei și a diiodotirozinei pentru a produce T4 și T3, împiedicând astfel în mod eficient sinteza hormonului tiroidian.9,11 În plus, PTU, dar nu și MMI, inhibă conversia periferică a T4 în T3.9 Dozele inițiale de PTU oral variază între 300 și 600 mg pe zi (doza zilnică maximă = 1.200 mg). Dozele orale inițiale de MMI, care este de 10 ori mai puternic decât PTU, variază între 30 și 60 mg pe zi (doza zilnică maximă = 120 mg).9,11,13 Deși aceste medicamente sunt în mod tradițional împărțite în trei sau patru doze zilnice, ele pot fi administrate ca doze unice.9 Îmbunătățirea clinică se observă de obicei după 4 până la 8 săptămâni, moment în care doza trebuie să fie micșorată după un program lunar.9 Dozele orale tipice de întreținere pentru fiecare agent sunt de 50 până la 300 mg pentru PTU și de 5 până la 30 mg pentru MMI. Tratamentul trebuie continuat timp de 12 până la 24 de luni dacă obiectivul este obținerea unei remisiuni pe toată durata vieții.9,11,13
ATM-urile pot fi utilizate înainte sau după RIT ca tratament suplimentar. Efectele adverse ale ambelor medicamente includ erupții cutanate, dureri articulare, insuficiență hepatică și o scădere a numărului de globule albe care luptă împotriva bolii. Din cauza riscului de malformații congenitale, MMI nu este utilizat de obicei pentru tratarea femeilor însărcinate în primul trimestru. PTU poate fi considerat medicamentul preferat de alegere chiar înainte și în timpul primului trimestru de sarcină. FDA a emis o avertizare de tip „black box” privind PTU, indicând capacitatea acestuia de a provoca leziuni hepatice potențial fatale sau severe și insuficiență hepatică acută la adulți și pacienți pediatrici.18
Beta-blocante: Aceste medicamente nu inhibă producția de hormoni tiroidieni, dar blochează efectul hormonilor asupra organismului. Ele pot fi utilizate pentru a oferi o ameliorare a bătăilor neregulate ale inimii, tremor, anxietate sau iritabilitate, intoleranță la căldură, transpirație, diaree și slăbiciune musculară. Beta-blocantele utilizate în mod obișnuit includ propranololol, atenololol, metoprolol, lopressor și nadolol. Deoarece beta-blocantele pot complica gestionarea astmului și a diabetului, acești pacienți trebuie să utilizeze aceste medicamente cu prudență.5,11
Chirurgie: Intervenția chirurgicală pentru îndepărtarea totală sau parțială a glandei tiroide (tiroidectomie sau tiroidectomie subtotală) este, de asemenea, o opțiune pentru tratamentul bolii Graves. După procedură, pacienții vor avea probabil nevoie de tratament pentru a furniza organismului cantități normale de hormoni tiroidieni. Riscurile intervenției chirurgicale includ potențiale leziuni ale corzilor vocale și ale glandelor paratiroide. Glandele paratiroide produc un hormon care controlează nivelul de calciu din sânge. Complicațiile sunt rare sub îngrijirea unui chirurg cu experiență în chirurgia tiroidiană.5,11
Tratamentul oftalmopatiei lui Graves
Oftalmopatia lui Graves poate fi împărțită în două faze clinice: stadiul inflamator și stadiul fibrotic.5 Stadiul inflamator este marcat de edem și depunere de glicozaminoglican în mușchii extraoculari. Acest lucru duce la manifestări clinice de umflătură orbitală, privire fixă, diplopie, edem periorbital și, uneori, durere. Oftalmopatia Graves nu se ameliorează întotdeauna cu tratamentul pentru boala Graves. Simptomele oftalmopatiei Graves (TABELUL 3) se pot chiar înrăutăți timp de 3 până la 6 luni. După aceea, semnele și simptomele se stabilizează, de obicei, timp de aproximativ un an și apoi încep să se amelioreze, adesea de la sine. Simptomele ușoare ale oftalmopatiei lui Graves pot fi gestionate prin utilizarea lacrimilor artificiale OTC în timpul zilei și a gelurilor lubrifiante pe timp de noapte.5
Dacă simptomele sunt mai severe, medicul poate recomanda mai multe tratamente, inclusiv corticosteroizi, operație de decompresie orbitală, radioterapie orbitală și terapii non-farmacologice. Tratamentul cu prednison, poate fi necesar pentru a reduce umflarea din spatele globilor oculari.11 Efectele adverse ale corticosteroizilor includ retenția de lichide, creșterea în greutate, niveluri ridicate ale glicemiei, creșterea tensiunii arteriale și schimbări de dispoziție. Operația de decompresie orbitală este o procedură prin care se îndepărtează osul dintre orbita oculară (orbita) și sinusuri, spațiile de aer de lângă orbită.11 Acest lucru oferă ochilor spațiu pentru a se deplasa înapoi în poziția inițială. Acest tratament este utilizat de obicei dacă presiunea asupra nervului optic amenință pierderea vederii. Printre posibilele complicații se numără vederea dublă. Radioterapia orbitală folosește raze X țintite pe parcursul a mai multor zile pentru a distruge o parte din țesutul din spatele ochilor.2,11
Stil de viață și remedii la domiciliu: Mâncatul bine și exercițiile fizice pot spori ameliorarea unor simptome în timpul tratamentului. Deoarece tiroida controlează metabolismul, pacientul poate avea tendința de a lua în greutate atunci când hipertiroidismul este corectat. Oasele fragile pot apărea, de asemenea, în cazul bolii Graves, iar exercițiile de susținere a greutății pot ajuta la menținerea densității osoase.2,4,6
Pacienții își pot aplica comprese reci pe ochi, deoarece umiditatea adăugată poate fi liniștitoare. Pacienții ar trebui, de asemenea, să fie sfătuiți să poarte ochelari de soare pentru a diminua sensibilitatea la razele ultraviolete (UV) și la lumina puternică. Picăturile oculare lubrifiante pot ameliora senzația de uscăciune și zgârietură pe suprafața ochilor. Un gel pe bază de parafină, cum ar fi Refresh Lacri-Lube, poate fi aplicat pe timp de noapte. Pacienții ar trebui să ridice capul patului. Menținerea capului mai sus decât restul corpului diminuează acumularea de lichid în cap și poate ușura presiunea asupra ochilor. În cele din urmă, pacienții trebuie sfătuiți să nu fumeze, deoarece fumatul agravează oftalmopatia lui Graves.
Tratamentul dermopatiei lui Graves
Utilizarea cremelor sau unguentelor OTC care conțin hidro-cortizon poate ajuta la ameliorarea umflăturilor și a înroșirii. În plus, utilizarea de împachetări compresive pe picioare poate fi benefică.5,11
Concluzie
Farmacoterapia pentru boala Graves este complexă, dar controlabilă. Deoarece rezultatul dorit al medicației antitiroidiene este de a distruge glanda tiroidă și de a provoca o stare hipotiroidiană, pacienții vor avea nevoie de monitorizare clinică continuă, consiliere (TABELUL 4) și înlocuire tiroidiană pe toată durata vieții cu hormoni tiroidieni.

1. Ellis H. Robert Graves: 1796-1852. Br J Hosp Med (Lond). 2006;67(6):313.
2. Yeung SJ. Boala Graves. Prezentare generală. Medcape. 18 noiembrie 2015. http://emedicine.medscape.com/article/120619-overview. Accesat la 8 martie 2016.
3. Garber JR, Cobin RH, Gharib H, et al. Clinical practice guidelines for hypothyroidism in adults: cosponsored by the American Association of Clinical Endocrinologists and the American Thyroid Association. Endocr Pract. 2012;18(6):988-1028.
4. Boala Graves. MedlinePlus. 21 aprilie 2015. www.nlm.nih.gov/medlineplus/ency/article/000358.htm. www.nlm.nih.gov/medlineplus/ency/article/000358.htm. Accesat la 8 martie 2016.
5. Cockerham KP, Chan SS. Boala tiroidiană a ochilor. Neurol Clin. 2010;28:729-755.
6. Yeung SJ. Boala Graves. Epidemiologie. Medcape. 18 noiembrie 2015. http://emedicine.medscape.com/article/120619-overview#a6. Accesat la 8 martie 2016.
7. Woeber KA. Update on the management of hyperthyroidism and hypothyroidism. Arch Fam Med. 2007;9(8):743-747.
8. Boala Graves. Factori de risc. Clinica Mayo. www.mayoclinic.org/diseases-conditions/graves-disease/basics/risk-factors/con-20025811. Accesat la 8 martie 2016.
9. Yeung SJ. Boala Graves. Context. Medcape. 18 noiembrie 2015. http://emedicine.medscape.com/article/120619-overview#a4. Accesat la 8 martie 2016.
10. Yeung SJ. Boala Graves. Fiziopatologie. Medcape. 18 noiembrie 2015. http://emedicine.medscape.com/article/120619-overview#a5. Accesat la 8 martie 2016.
11. Yeung SJ. Tratamentul bolii Graves & management. 18 noiembrie 2015. http://emedicine.medscape.com/article/120619-treatment. Accesat la 8 martie 2016.
12. Nayak B, Burman K. Tirotoxicoza și furtuna tiroidiană. Endcrinol Metab Clin North Am. 2006;35(4):663-686.
13. Mandel SJ, Larsen PR, Davies TF. Tirotoxicoza. În: Tirotiroidism: Melmed S, Polonsky KS, Larsen PR, Kronenberg HM, eds. Williams Textbook of Endocrinology. Ediția a 12-a. Philadelphia, PA: Elsevier Saunders; 2011:362-405.
14. Bhattacharyya A, Wiles PG. Criza tirotoxică care se prezintă ca abdomen acut. 1997;90(12):681-682.
15. Bahn RS, Burch HB, Cooper DS, et al. Hipertiroidismul și alte cauze de tirotoxicoză: ghiduri de management ale Asociației Americane de Tiroidă și ale Asociației Americane de Endocrinologi Clinici. Endocr Pract. 2011;17(3):456-520.
16. McDermott MT, Kidd GS, Dodson LE, et al. Furtuna tiroidiană indusă de radioiod. Raport de caz și revizuire a literaturii. Am J Med. 1983;75(2):353-359.
17. Read CH Jr, Tansey MJ, Menda Y. 36 de ani de analiză retrospectivă a eficacității și siguranței iodului radioactiv în tratarea pacienților tineri cu boala Graves. J Clin Endocrinol Metab. 2004;89(9):4229-4233.
18. Comunicarea FDA privind siguranța medicamentelor. Noua avertizare pe cutie privind leziunile hepatice severe cu propiltiouracil. 21 aprilie 2010. www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm209023.htm. Accesat la 8 martie 2016.