Este un nou an și un nou sezon respirator, așa că gândurile mele se îndreaptă spre cea mai frecventă infecție pediatrică pentru care ar putea fi prescris un antibiotic în mod corespunzător – otita medie acută (OMA). Liniile directoare ale Academiei Americane de Pediatrie au fost finalizate în 2012 și publicate în 2013 și se bazează pe datele pe care subcomitetul AAP le-a luat în considerare. A reieșit o recomandare pentru ca amoxicilina să rămână tratamentul de elecție în cazul în care ar trebui să se prescrie un antibiotic, lăsând opțiunea de observație ca o considerație continuă în circumstanțe clinice definite. Antibioticele alternative orale recomandate au fost amoxicilina/clavulanat și cefdinir (Pediatrics. 2013. doi: 10.1542/peds.2012-3488).
De când subcomitetul AAP a deliberat, au avut loc schimbări în etiologia OMA și în frecvența rezistenței la antibiotice în rândul bacteriilor comune care cauzează infecția. Grupul nostru din Rochester (N.Y.) continuă să fie singurul sit din Statele Unite care efectuează o evaluare prospectivă a OMA; sperăm că datele noastre sunt generalizabile la nivelul întregii țări, dar acest lucru nu este sigur. În Rochester, am observat o scădere generală a incidenței OMA după introducerea Prevnar 7 de aproximativ 10%-15% în general și care a corespuns rezonabil de bine cu frecvența OMA cauzată de Streptococcus pneumoniae care implică cele șapte serotipuri din vaccinul PCV7. Am avut apoi o revenire a infecțiilor cu OMA, cauzate în mare parte de serotipul 19A, astfel încât incidența globală a OMA a revenit la niveluri aproape identice cu cele de dinaintea PCV7 până în 2010. Odată cu introducerea Prevnar 13 și reducerea dramatică a colonizării nazale a serotipului 19A – un precursor necesar al OMA – incidența generală a OMA a scăzut din nou, iar în comparație cu epoca de dinainte de PCV7, estimez că astăzi vedem cu aproximativ 20%-25% mai puține OMA.
La sfârșitul anului 2017, am publicat un articol care descrie epidemiologia OMA în epoca PCV (Pediatrics. 2017 Aug. 2017 doi: 10.1542/peds.2017-0181), în care am descris schimbările în distribuția otopatogenilor de-a lungul timpului din 1996 până în 2016. Acesta a arătat că, până la sfârșitul anului 2016, bacteriile predominante care cauzează OMA au fost Haemophilus influenzae, reprezentând 60 % din toate OMA (52 % detectate prin cultură din timpanocenteză și alte 8 % detectate prin reacția în lanț a polimerazei). Dintre H. influenzae din lichidul urechii medii, producția de beta-lactamază a apărut la 45%. Prin urmare, în conformitate cu principiile de predicție a eficacității antibioticelor pentru boli infecțioase, utilizarea amoxicilinei în doză standard sau în doză mare nu ar eradica aproximativ jumătate din H. influenzae care provoacă OMA. În tabelul inclus în această rubrică, prezint calculele privind rezultatele previzionate ale tratamentului cu amoxicilină, amoxicilină/clavulanat și cefdinir pe baza mixului de otopatogeni și a frecvențelor de rezistență proiectate pentru 2016. Adăugat la datele privind H. influenzae, am inclus rezultatele privind nonsensibilitatea ridicată a S. pneumoniae la 5 % din tulpini și producția de beta-lactamază de către Moraxella catarrhalis la 100 % din tulpini.
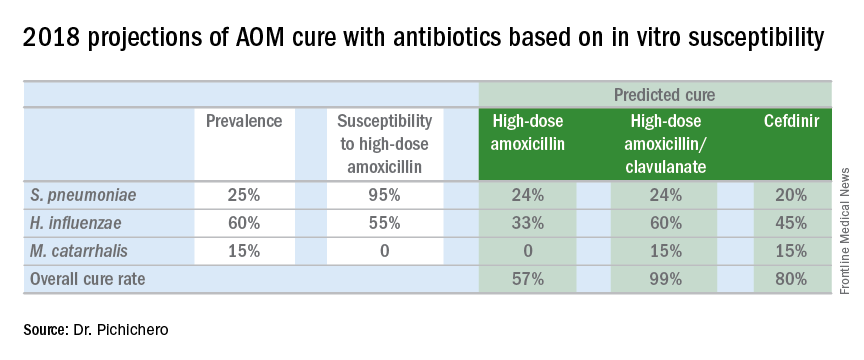
Strict pe baza susceptibilității in vitro și a mixului de otopatogeni cunoscut, calculele arată că amoxicilina ar putea duce la o vindecare maximă de 57%, amoxicilina/clavulanat de 99% și cefdinir de 80% din copiii tratați.
Sensibilitatea in vitro are limitele sale. Calculele farmacodinamice ar scădea succesul prezis al tuturor celor trei antibiotice deoarece absorbția suboptimală după administrarea orală are loc cu amoxicilina și amoxicilina/clavulanat mai mult decât cu cefdinirul, rezultând astfel niveluri de antibiotic mai mici decât cele prezise la locul infecției în urechea medie, în timp ce nivelul realizabil al cefdinirului cu dozajul recomandat este uneori sub punctul de tăiere in vitro dorit.
Pentru a echilibra această eficacitate previzionată scăzută, fiecare dintre otopatogeni are o „rată de vindecare spontană” asociată, care este adesea citată ca fiind de 20% pentru S. pneumoniae, 50% pentru H. influenzae și 80% pentru M. catarrhalis. Cu toate acestea, pentru a fi clar, aceste rate au fost derivate în mare parte din evaluări la aproximativ 5 zile după începerea tratamentului antibiotic cu medicamente ineficiente sau cu placebo și nu țin cont de adevărata rată de vindecare clinică spontană a OMA dacă este evaluată în primele zile de la debut (când durerea și febra sunt la apogeu) și nici dacă este evaluată 14-30 de zile mai târziu, când aproape toți copiii au fost vindecați de sistemul lor imunitar.
Calculele, de asemenea, nu țin cont de supradiagnosticul din practica clinică. Într-adevăr, dacă copilul nu are OMA, atunci copilul se va vindeca indiferent de antibioticul ales. Ratele de supradiagnosticare a OMA au fost evaluate cu diferite metode și sunt supuse unor limitări. Dar, în general, datele și majoritatea experților sunt de acord că supradiagnosticarea de către pediatri, medicii de familie, medicii de urgență, asistenții medicali și asistenții medicali se situează în intervalul 30%-50%.
Înainte ca cititorul să sară la concluzia că susțin un anumit antibiotic strict pe baza eficacității preconizate in vitro, aș dori să precizez că trebuie luate în considerare multe aspecte pentru a decide dacă să se utilizeze un antibiotic pentru OMA și ce antibiotic să se utilizeze, în ce doză și pentru ce durată. Această rubrică nu face decât să evidențieze câteva fapte cheie actualizate pentru a fi luate în considerare.

Dr. Michael E. Pichichero
Dr. Pichichero, specialist în boli infecțioase pediatrice, este director al Institutului de Cercetare de la Spitalul General din Rochester (N.Y.). El nu are dezvăluiri financiare relevante. Trimiteți-i un e-mail la .