Acest ghid vă va ajuta să vă pregătiți pentru intervenția chirurgicală a cavității nazale și a sinusurilor paranazale la Memorial Sloan Kettering (MSK). De asemenea, vă va ajuta să înțelegeți la ce să vă așteptați în timpul recuperării.
Citiți acest ghid cel puțin o dată înainte de operație și folosiți-l ca referință în zilele premergătoare operației.
Aduceți acest ghid cu dumneavoastră de fiecare dată când veniți la MSK, inclusiv în ziua operației dumneavoastră. Dumneavoastră și echipa dumneavoastră de îngrijire medicală vă veți referi la el pe tot parcursul îngrijirii dumneavoastră.
- Despre operația dumneavoastră
- Cavitatea nazală și sinusurile paranazale
- Chirurgia cavității nazale și a sinusurilor
- Tipuri de intervenții chirurgicale la nivelul cavității nazale
- Tipuri de chirurgie sinusală
- Chirurgie endoscopică
- Îndepărtarea ganglionilor limfatici
- Înainte de operație
- Pregătirea pentru operație
- Despre consumul de alcool
- Despre fumat
- Despre apneea de somn
- În termen de 30 de zile de la operație
- Testarea prechirurgicală (PST)
- Identificați persoana care vă îngrijește
- Pentru îngrijitori
- Completați un formular de împuternicire pentru îngrijirea sănătății
- Faceți exerciții de respirație și de tuse
- Exerciți
- Să urmați o dietă sănătoasă
- Cu 7 zile înainte de operație
- Să urmați instrucțiunile furnizorului dumneavoastră de asistență medicală privind administrarea de aspirină
- Încetați să luați vitamina E, multivitamine, remedii pe bază de plante și alte suplimente alimentare
- Cu 2 zile înainte de operație
- Încetați să luați medicamente antiinflamatoare nesteroidiene (AINS)
- Cu 1 zi înainte de operație
- Rețineți ora intervenției chirurgicale
- Dușă
- Somn
- Instrucțiuni pentru a mânca înainte de operație
- Dimineața operației
- Instrucțiuni pentru băut înainte de operație
- Luați medicamentele conform instrucțiunilor
- Ce lucruri de reținut
- Ce trebuie să aduceți
- Unde să parcați
- După ce sunteți în spital
- Îmbrăcați-vă pentru operație
- Întâlnire cu o asistentă
- Întâlnire cu un anestezist
- Pregătiți-vă pentru operație
- În timpul operației
- După operație
- În Unitatea de îngrijire postanestezică (PACU)
- Medicamente pentru durere
- Tuburi și drenaje
- Mutarea în camera dvs. de spital
- În camera dumneavoastră de spital
- Managementul durerii
- Mișcarea și mersul pe jos
- Exercitarea plămânilor
- Mâncare și băutură
- Îngrijirea tuburilor și drenajelor
- Dușă
- Planificarea externării
- Plecarea din spital
- Acasă
- Managementul durerii
- Managementul constipației
- Îngrijirea inciziei
- Mâncare și băutură
- Schimbări nazale după intervenția chirurgicală la nivelul sinusurilor
- Precauțiuni nazale după o operație la sinusuri
- Activitate fizică și exerciții fizice
- Conducere
- Reîntoarcerea la muncă
- Călătorind
- Obținerea rezultatelor testelor
- Întâlniri de urmărire
- Managementul sentimentelor dumneavoastră
- Utilizarea MyMSK
- Când să vă contactați furnizorul de asistență medicală
- Servicii de sprijin
- Servicii de sprijin MSK
- Servicii de sprijin extern
- Resurse educaționale
Despre operația dumneavoastră
Cavitatea nazală și sinusurile paranazale
Cavitatea nazală este un spațiu mare, plin de aer, deasupra și în spatele nasului, în mijlocul feței dumneavoastră. Ea are 2 deschideri, numite nări, care încălzesc și hidratează aerul pe care îl inspirați.
În interiorul cavității nazale, aveți 4 tipuri de sinusuri paranazale, numite de obicei sinusuri (vezi figura 1). Sinusurile dvs. sunt un grup de spații goale, pline de aer, care vă înconjoară cavitatea nazală. Acestea includ:
- Sinusurile frontale, care sunt situate deasupra ochilor dumneavoastră.
- Sinusurile etmoidale, care sunt situate între ochii dumneavoastră.
- Sinusurile sfenoidale, care sunt situate adânc în cavitatea dumneavoastră nazală, în spatele sinusurilor etmoidale.
- Sinusurile maxilare, care sunt situate pe părțile laterale ale nasului dumneavoastră.
Cavitatea nazală și sinusurile dumneavoastră sunt acoperite cu un strat de celule care produc mucus și încălzesc aerul pe care îl respirați. Ele afectează, de asemenea, modul în care sună vocea dumneavoastră atunci când vorbiți.

Chirurgia cavității nazale și a sinusurilor
Tumorile cavității nazale și ale sinusurilor sunt de obicei tratate prin intervenție chirurgicală. Scopul operației este de a îndepărta întreaga tumoare și o cantitate mică de țesut normal din jurul ei.
Cavitatea nazală și sinusurile dumneavoastră sunt zone mici care au mulți mușchi, nervi, vase de sânge și alte structuri importante. Dacă oricare dintre aceste alte structuri trebuie să fie îndepărtate în timpul intervenției chirurgicale, acest lucru poate afecta modul în care arătați și cum îndepliniți funcțiile de bază. Prin urmare, un alt obiectiv al intervenției chirurgicale este de a vă ajuta să arătați la fel și să fiți capabil să respirați, să mestecați, să vorbiți și să înghițiți fără dificultate după operație.
Voi avea mulți furnizori diferiți care vor lucra împreună înainte, în timpul și după operația dumneavoastră. În funcție de intervenția dvs. chirurgicală, echipa dvs. de tratament poate include:
- Chirurgul capului și gâtului, chirurgul plastic reconstructiv, și neurochirurg
- Oncolog de radioterapie
- Oncolog medical
- Dentist
- Infirmieri
- Terapeut de vorbire și înghițire
- Nutriționiști dieteticieni clinici
- Manageri de caz
- Asistenți sociali
.
Diferitele tipuri de intervenții chirurgicale sunt descrise mai jos. Furnizorul dumneavoastră de asistență medicală va discuta cu dumneavoastră despre intervenția chirurgicală pe care o veți face. Tipul de intervenție chirurgicală depinde de locul în care sunt localizate tumorile, cât de mari sunt acestea și ce alte structuri sunt implicate.
Tipuri de intervenții chirurgicale la nivelul cavității nazale
- Câteva tumori ale cavității nazale pot fi îndepărtate cu o intervenție chirurgicală numită excizie locală largă. Această intervenție chirurgicală îndepărtează tumora și o cantitate mică de țesut normal din jurul acesteia.
- Tumorile care sunt localizate pe cornetele nazale (oase lungi și subțiri situate pe pereții interiori ai nasului) pot fi îndepărtate printr-o intervenție chirurgicală numită maxilectomie medială.
- Tumorile care implică țesutul de la exteriorul nasului pot fi îndepărtate prin îndepărtarea unei părți din nas sau a întregului nas.
Tipuri de chirurgie sinusală
- Tumorile care sunt mici, necanceroase (nu sunt cancerigene) și care implică doar sinusurile etmoidale sunt îndepărtate cu o intervenție chirurgicală numită etmoidectomie externă.
- Tumorile care au crescut în sinusul maxilar pot fi îndepărtate printr-o intervenție chirurgicală numită maxilectomie. Amploarea intervenției chirurgicale depinde de locul în care este localizată tumora și dacă aceasta implică țesuturile și structurile din apropiere.
În timpul unei maxilectomii, următoarele lucruri pot fi îndepărtate parțial sau complet:- Osul din jurul sinusului maxilar
- Osul palatului dur (cerul gurii)
- Dinții de sus de pe o parte a gurii
- Partea de sau întreaga orbită (orbita ochiului)
- O parte din pomete
- O parte din partea osoasă a părții superioare a nasului
În cazul în care o parte din palatul dur este îndepărtată, este posibil să existe o conexiune deschisă între cavitatea nazală și cavitatea bucală (gura). Chirurgul dentar va lua amprente (va face o matriță a părții superioare a gurii dumneavoastră) înainte și în ziua operației. Ei vor pune un obturator chirurgical temporar (placă) pentru a închide deschiderea palatului dumneavoastră în timpul operației. Acest lucru vă va ajuta să vorbiți și să mâncați după operație.
Vă veți fi externat din spital cu obturatorul chirurgical temporar la locul lui. La aproximativ 2 săptămâni după operație, veți avea o întâlnire cu chirurgul dentar pentru a îndepărta obturatorul chirurgical. În timpul acestei programări, chirurgul dentar vă va monta în gură un obturator detașabil. De asemenea, vă va da instrucțiuni pentru curățarea și îngrijirea obturatorului. Veți avea întâlniri regulate de urmărire cu chirurgul dentar pentru a verifica obturatorul și a ajusta potrivirea dacă este necesar. - Tumorile din sinusurile etmoidale, frontale sau sfenoidale sunt îndepărtate printr-o intervenție chirurgicală numită rezecție craniofacială. Această intervenție chirurgicală presupune îndepărtarea tumorii prin incizii (tăieturi chirurgicale) pe fața și craniul dumneavoastră. Accesând tumora din două direcții, chirurgii dumneavoastră au o șansă mai bună de a îndepărta întreaga tumoare. Acest lucru ajută, de asemenea, la diminuarea posibilelor leziuni ale creierului, nervilor și altor structuri majore. Veți avea un chirurg de cap și gât, un chirurg plastician și un neurochirurg care vor lucra împreună în echipa dvs. chirurgicală.
Chirurgie endoscopică
Această intervenție chirurgicală utilizează endoscoape (tuburi subțiri, flexibile și luminoase) care sunt introduse în nas pentru a ajunge la cavitatea nazală și la sinusuri. Această operație este utilizată pentru tumorile care sunt mici și mai puțin implicate cu structurile înconjurătoare. De asemenea, poate fi folosită pentru a trata bolile sinusurilor care nu sunt cancer.
Îndepărtarea ganglionilor limfatici
Tumorile din cavitatea nazală și sinusuri se răspândesc uneori la ganglionii limfatici din gât. Ganglionii limfatici sunt îndepărtați printr-o intervenție chirurgicală numită disecția gâtului. Chirurgul dumneavoastră va vedea dacă aveți nevoie de o disecție a gâtului pe baza unui examen medical și a unei tomografii computerizate (CT) sau a unei tomografii prin rezonanță magnetică (RMN).
Dacă vi se îndepărtează ganglionii limfatici, veți avea un tub de drenaj cât timp veți fi în spital. Asistentele dumneavoastră vor ține evidența cantității de drenaj. Odată ce drenajul este mai mic de 20 până la 30 de mililitri (aproximativ ½ uncie) în 24 de ore, drenajul va fi îndepărtat. Acest lucru se întâmplă de obicei la 3 până la 5 zile după operație.
Înainte de operație
Informațiile din această secțiune vă vor ajuta să vă pregătiți pentru operația dumneavoastră. Citiți această secțiune atunci când este programată operația dumneavoastră și consultați-o pe măsură ce se apropie data operației. Aceasta conține informații importante despre ceea ce trebuie să faceți înainte de operație.
Scrieți-vă întrebările și nu uitați să le adresați furnizorului dumneavoastră de asistență medicală.
Pregătirea pentru operație
Voi și echipa dumneavoastră de asistență medicală veți lucra împreună pentru a vă pregăti pentru operația dumneavoastră. Ajutați-ne să vă menținem în siguranță în timpul intervenției chirurgicale spunându-ne dacă oricare dintre următoarele afirmații vi se aplică, chiar dacă nu sunteți sigur.
- Iau un anticoagulant. Câteva exemple sunt aspirina, heparina, warfarina (Jantoven®, Coumadin®), clopidogrel (Plavix®), enoxaparina (Lovenox®), dabigatran (Pradaxa®), apixaban (Eliquis®) și rivaroxaban (Xarelto®). Mai sunt și altele, așa că asigurați-vă că furnizorul dumneavoastră de servicii medicale cunoaște toate medicamentele pe care le luați.
- Iau medicamente cu prescripție medicală (medicamente prescrise de un furnizor de servicii medicale), inclusiv plasturi și creme.
- Iau medicamente fără prescripție medicală (medicamente pe care le cumpăr fără prescripție medicală), inclusiv plasturi și creme.
- Iau suplimente alimentare, cum ar fi ierburi, vitamine, minerale sau remedii naturale sau de casă.
- Am un stimulator cardiac, un cardioverter-defibrilator implantabil automat (AICD) sau un alt dispozitiv cardiac.
- Am apnee în somn.
- Am avut o problemă cu anestezia (medicamente pentru a vă face să dormiți în timpul unei intervenții chirurgicale) în trecut.
- Sunt alergic la anumite medicamente sau materiale, inclusiv la latex.
- Nu sunt dispus să primesc o transfuzie de sânge.
- Băut alcool.
- Fumez.
- Utilizez droguri recreaționale.
Despre consumul de alcool
Cantitatea de alcool pe care o consumați vă poate afecta în timpul și după operație. Este important să discutați cu furnizorii de servicii medicale despre cantitatea de alcool pe care o consumați. Acest lucru ne va ajuta să vă planificăm îngrijirea.
- Dacă vă opriți brusc din consumul de alcool, acesta poate provoca convulsii, delir și moarte. Dacă știm că sunteți la risc pentru aceste complicații, vă putem prescrie medicamente pentru a vă ajuta să le împiedicăm să se întâmple.
- Dacă beți alcool în mod regulat, este posibil să fiți la risc pentru alte complicații în timpul și după operație. Acestea includ sângerări, infecții, probleme cardiace și o spitalizare mai lungă.
Iată ce puteți face înainte de operație pentru a nu avea probleme:
- Să fiți sincer cu furnizorii de servicii medicale cu privire la cantitatea de alcool pe care o consumați.
- Încercați să încetați să mai consumați alcool odată ce operația dumneavoastră este planificată. Dacă dezvoltați dureri de cap, greață (senzație de vomă), anxietate crescută sau nu puteți dormi după ce nu mai beți, spuneți imediat furnizorului dumneavoastră de asistență medicală. Acestea sunt semne timpurii de sevraj alcoolic și pot fi tratate.
- Spuneți-i furnizorului dumneavoastră de asistență medicală dacă nu vă puteți opri din băutură.
- Puneți-i furnizorului dumneavoastră de asistență medicală întrebări despre consumul de alcool și operație. Ca întotdeauna, toate informațiile dumneavoastră medicale vor fi păstrate confidențiale.
Despre fumat
Dacă fumați, puteți avea probleme de respirație atunci când vă operați. Oprirea chiar și pentru câteva zile înainte de operație vă poate ajuta. Dacă fumați, furnizorul dumneavoastră de asistență medicală vă va îndruma către Programul nostru de tratare a tutunului. De asemenea, puteți ajunge la acest program sunând la 212-610-0507.
Despre apneea de somn
Apneea de somn este o tulburare respiratorie comună care vă face să nu mai respirați pentru perioade scurte de timp în timpul somnului. Cel mai frecvent tip este apneea obstructivă în somn (OSA). Cu OSA, căile respiratorii se blochează complet în timpul somnului. OSA poate cauza probleme serioase în timpul și după o intervenție chirurgicală.
Vă rugăm să ne spuneți dacă aveți apnee în somn sau dacă credeți că este posibil să o aveți. Dacă folosiți un dispozitiv de respirație (cum ar fi un dispozitiv CPAP) pentru apnee în somn, aduceți-l cu dvs. în ziua operației.
În termen de 30 de zile de la operație
Testarea prechirurgicală (PST)
Înainte de operație, veți avea o programare pentru testarea prechirurgicală (PST). Data, ora și locația programării pentru PST vor fi tipărite pe memento-ul de programare de la cabinetul chirurgului dumneavoastră.
Puteți mânca și lua medicamentele obișnuite în ziua programării pentru PST.
În timpul programării, vă veți întâlni cu o asistentă medicală (NP) care lucrează îndeaproape cu personalul de anesteziologie (furnizorii de asistență medicală specializată care vă vor face anestezia în timpul operației). NP va trece în revistă istoricul dumneavoastră medical și chirurgical împreună cu dumneavoastră. Este posibil să vi se facă teste, cum ar fi o electrocardiogramă (EKG) pentru a vă verifica ritmul cardiac, o radiografie toracică, analize de sânge și orice alte teste necesare pentru a vă planifica îngrijirea. De asemenea, NP vă poate recomanda să consultați și alți furnizori de asistență medicală.
NPN-ul dumneavoastră va discuta cu dumneavoastră despre medicamentele pe care ar trebui să le luați în dimineața operației.
Este foarte util să aduceți următoarele lucruri la programarea PST:
- O listă cu toate medicamentele pe care le luați, inclusiv medicamente eliberate pe bază de rețetă și fără rețetă, plasturi și creme.
- Rezultatele oricăror teste efectuate în afara MSK, cum ar fi un test de efort cardiac, o ecocardiogramă sau un studiu doppler carotidian.
- Numele și numărul (numerele) de telefon al (ale) furnizorului (furnizorilor) dumneavoastră de asistență medicală.
Identificați persoana care vă îngrijește
Persoana care vă îngrijește joacă un rol important în îngrijirea dumneavoastră. Înainte de intervenția chirurgicală, dvs. și îngrijitorul dvs. veți afla despre intervenția chirurgicală de la furnizorii de asistență medicală. După operație, persoana care vă îngrijește vă va duce acasă atunci când veți fi externat din spital. De asemenea, vă va ajuta să vă îngrijiți acasă.
Pentru îngrijitori
Sunt disponibile resurse și sprijin pentru a vă ajuta să gestionați responsabilitățile care decurg din îngrijirea unei persoane care urmează un tratament împotriva cancerului. Pentru resurse de sprijin și informații, vizitați www.mskcc.org/caregivers sau citiți Ghidul pentru îngrijitori.
Completați un formular de împuternicire pentru îngrijirea sănătății
Dacă nu ați completat deja un formular de împuternicire pentru îngrijirea sănătății, vă recomandăm să completați unul acum. Dacă ați completat deja unul sau dacă aveți alte directive prealabile, aduceți-le la următoarea programare.
Un împuternicit pentru îngrijirea sănătății este un document legal care identifică persoana care va vorbi în locul dumneavoastră în cazul în care nu puteți comunica singur. Persoana pe care o identificați se numește agentul dumneavoastră de îngrijire a sănătății.
Discută cu furnizorul dumneavoastră de asistență medicală dacă sunteți interesat să completați o procură de îngrijire a sănătății. De asemenea, puteți citi resursele Advance Care Planning și How to Be a Health Care Agent (Cum să fii un agent de îngrijire a sănătății) pentru informații despre împuternicirile de îngrijire a sănătății, alte directive anticipate și despre cum să fii un agent de îngrijire a sănătății.
Faceți exerciții de respirație și de tuse
Practicați să respirați adânc și să tușiți înainte de operație. Dacă aveți întrebări, întrebați asistenta medicală sau terapeutul respirator.
Exerciți
Încercați să faceți exerciții aerobice în fiecare zi. Exercițiul aerobic este orice exercițiu care vă face inima să bată mai repede, cum ar fi mersul pe jos, înotul sau mersul cu bicicleta. Dacă este frig afară, folosiți scările din casă sau mergeți la un mall sau la un centru comercial. Exercițiile fizice vă vor ajuta corpul să intre în cea mai bună condiție pentru operație și vă vor face recuperarea mai rapidă și mai ușoară.
Să urmați o dietă sănătoasă
Să urmați o dietă sănătoasă și bine echilibrată înainte de operație. Dacă aveți nevoie de ajutor cu dieta dumneavoastră, discutați cu furnizorul dumneavoastră de asistență medicală despre întâlnirea cu un dietetician nutriționist clinic.
Cu 7 zile înainte de operație
Să urmați instrucțiunile furnizorului dumneavoastră de asistență medicală privind administrarea de aspirină
Dacă luați aspirină sau un medicament care conține aspirină, este posibil să trebuiască să vă modificați doza sau să încetați să îl luați cu 7 zile înainte de operație. Aspirina poate provoca sângerări.
Să urmați instrucțiunile furnizorului dumneavoastră de asistență medicală. Nu încetați să luați aspirină decât dacă vi se spune să o faceți. Pentru mai multe informații, citiți resursa Medicamente comune care conțin aspirină, alte medicamente antiinflamatoare nesteroidiene (AINS) sau vitamina E.
Încetați să luați vitamina E, multivitamine, remedii pe bază de plante și alte suplimente alimentare
Încetați să luați vitamina E, multivitamine, remedii pe bază de plante și alte suplimente alimentare cu 7 zile înainte de operație. Aceste lucruri pot provoca sângerări. Pentru mai multe informații, citiți resursa Remedii pe bază de plante și tratamentul cancerului.
Cu 2 zile înainte de operație
Încetați să luați medicamente antiinflamatoare nesteroidiene (AINS)
Încetați să luați AINS, cum ar fi ibuprofenul (Advil®, Motrin®) și naproxenul (Aleve®), cu 2 zile înainte de operație. Aceste medicamente pot provoca sângerări. Pentru mai multe informații, citiți resursa Medicamente comune care conțin aspirină, alte medicamente antiinflamatoare nesteroidiene (AINS) sau vitamina E.
Cu 1 zi înainte de operație
Rețineți ora intervenției chirurgicale
Un membru al personalului de la biroul de internare vă va suna după ora 14:00 în ziua dinaintea operației. Dacă operația dvs. este programată pentru o zi de luni, vă vor suna în vinerea precedentă. Dacă nu primiți un apel până la ora 19:00, sunați la 212-639-5014.
Membrul personalului vă va spune la ce oră trebuie să ajungeți la spital pentru operație. De asemenea, vă vor reaminti unde trebuie să mergeți.
Aceasta va fi una dintre următoarele locații:
- Surgical Day Hospital (SDH)
1275 York Avenue (între East 67th și East 68th Streets)
New York, NY 10065
M Liftul până la etajul 2 - Centrul prechirurgical (PSC) la etajul 6
1275 York Avenue (între East 67th și East 68th Streets)
New York, NY 10065
B liftul până la etajul 6
Dușă
Spălați-vă cu apă și săpun în noaptea dinaintea operației.
Somn
Dormiți devreme și dormiți o noapte întreagă.
Instrucțiuni pentru a mânca înainte de operație
Nu mâncați nimic după miezul nopții în noaptea dinaintea operației. Aceasta include bomboane tari și gumă de mestecat.
Dimineața operației
Instrucțiuni pentru băut înainte de operație
Puteți bea în total 12 uncii de apă între miezul nopții și cu 2 ore înainte de ora programată de sosire. Nu beți nimic altceva.
Nu beți nimic începând cu 2 ore înainte de ora programată de sosire. Aceasta include și apa.
Luați medicamentele conform instrucțiunilor
Dacă furnizorul de asistență medicală v-a spus să luați anumite medicamente în dimineața operației, luați numai acele medicamente cu o înghițitură de apă. În funcție de medicamentele pe care le luați, poate fi vorba de toate, unele sau niciuna dintre medicamentele dumneavoastră obișnuite de dimineață.
Ce lucruri de reținut
- Purtați ceva confortabil și lejer.
- Dacă purtați lentile de contact, purtați în schimb ochelarii. Purtarea lentilelor de contact în timpul operației vă poate deteriora ochii.
- Nu purtați niciun obiect metalic. Îndepărtați toate bijuteriile, inclusiv piercingurile de pe corp. Echipamentul folosit în timpul operației poate provoca arsuri dacă atinge metalul.
- Nu vă puneți loțiune, cremă, deodorant, machiaj, pudră, parfum sau apă de colonie.
- Lăsați acasă obiectele de valoare (cum ar fi cărțile de credit, bijuteriile și carnetul de cecuri).
- Dacă sunteți la menstruație (aveți menstruația lunară), folosiți o compresă igienică, nu un tampon. Veți primi lenjerie intimă de unică folosință, precum și un tampon, dacă este necesar.
Ce trebuie să aduceți
- O bluză cu nasturi sau o bluză largă.
- Dispozitivul dumneavoastră de respirație pentru apnee în somn (cum ar fi dispozitivul CPAP), dacă aveți unul.
- Formularul dumneavoastră de împuternicire pentru îngrijirea sănătății și alte directive anticipate, dacă le-ați completat.
- Telefonul dvs. mobil și încărcătorul.
- Doar banii de care ați putea avea nevoie pentru cumpărături mici (cum ar fi un ziar).
- O husă pentru obiectele dvs. personale (cum ar fi ochelarii, aparatul (aparatele) auditiv(e), protezele dentare, dispozitivul (dispozitivele) protetic(e), peruca și articolele religioase), dacă aveți unul.
- Acest ghid. Echipa dumneavoastră de îngrijire medicală îl va folosi pentru a vă învăța cum să vă îngrijiți după operație.
Unde să parcați
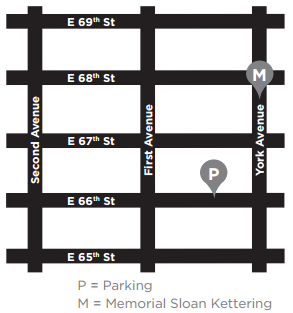
Parcarea de la MSK este situată pe East 66th Street între York și First Avenues. Dacă aveți întrebări despre prețuri, sunați la 212-639-2338.
Pentru a ajunge la garaj, virați pe East 66th Street dinspre York Avenue. Garajul este situat la aproximativ un sfert de stradă de York Avenue, pe partea dreaptă (nord) a străzii. Există un tunel prin care puteți merge pe jos și care leagă garajul de spital.
Există și alte garaje situate pe East 69th Street între First și Second Avenues, East 67th Street între York și First Avenues și East 65th Street între First și Second Avenues.
După ce sunteți în spital
Vă veți fi rugat să vă spuneți și să vă silabisiți numele și data nașterii de mai multe ori. Acest lucru este pentru siguranța ta. Este posibil ca persoane cu același nume sau cu un nume asemănător să fie operate în aceeași zi.
Îmbrăcați-vă pentru operație
Când este timpul să vă schimbați pentru operație, veți primi un halat de spital, un halat și șosete antiderapante pe care să le purtați.
Întâlnire cu o asistentă
Vă veți întâlni cu o asistentă înainte de operație. Spuneți-i doza oricărui medicament pe care l-ați luat după miezul nopții (inclusiv medicamente eliberate pe bază de rețetă și fără prescripție medicală, plasturi și creme) și ora la care le-ați luat.
Asistenta medicală vă poate plasa o linie intravenoasă (IV) într-una din venele dumneavoastră, de obicei în braț sau în mână. Dacă asistenta dvs. nu vă plasează perfuzia intravenoasă, anestezistul dvs. o va face în sala de operație.
Întâlnire cu un anestezist
Vă veți întâlni, de asemenea, cu un anestezist înainte de operație. Acesta va:
- Revizui împreună cu dumneavoastră istoricul medical.
- Vă va întreba dacă ați avut probleme cu anestezia în trecut, inclusiv greață sau durere.
- Vorbiti cu dumneavoastră despre confortul și siguranța dumneavoastră în timpul operației.
- Vorbiti cu dumneavoastră despre tipul de anestezie pe care o veți face.
- Răspundeți la întrebările dumneavoastră despre anestezie.
Pregătiți-vă pentru operație
Când va fi timpul pentru operație, va trebui să vă scoateți aparatele auditive, protezele dentare, dispozitivul (dispozitivele) protetic(e), peruca și articolele religioase, dacă le aveți.
Voi intra în sala de operație sau veți fi dus pe o targă. Un membru al echipei din sala de operație vă va ajuta să vă urcați pe patul de operație. Vi se vor pune cizme de compresie pe partea inferioară a picioarelor. Acestea se umflă și se dezumflă ușor pentru a ajuta circulația sângelui în picioare.
După ce vă simțiți confortabil, anestezistul vă va administra anestezia prin perfuzia intravenoasă și veți adormi. De asemenea, veți primi lichide prin perfuzia intravenoasă în timpul și după operație.
În timpul operației
După ce ați adormit complet, vi se va introduce un tub de respirație prin gură și în trahee pentru a vă ajuta să respirați. Un cateter urinar (Foley) va fi, de asemenea, plasat pentru a vă scurge urina (pipi) din vezica urinară.
După ce operația dumneavoastră este terminată, incizia va fi închisă cu capse sau suturi (copci). De asemenea, este posibil să aveți Steri-Strips™ (bucăți subțiri de bandă chirurgicală) sau Dermabond® (lipici chirurgical) peste inciziile dumneavoastră. Inciziile dvs. pot fi acoperite cu un bandaj.
De obicei, tubul dvs. de respirație este scos în timp ce sunteți încă în sala de operație.
Durata intervenției chirurgicale depinde de tipul de intervenție chirurgicală și de inciziile pe care le aveți. Furnizorul dumneavoastră de asistență medicală va discuta cu dumneavoastră despre ce să vă așteptați înainte de operație.
După operație
Informațiile din această secțiune vă vor spune la ce să vă așteptați după operație, atât în timpul șederii în spital, cât și după ce părăsiți spitalul. Veți învăța cum să vă recuperați în siguranță după operație.
Scrieți-vă întrebările și nu uitați să le adresați furnizorului dumneavoastră de asistență medicală.
În Unitatea de îngrijire postanestezică (PACU)
Când vă veți trezi după operație, veți fi în Unitatea de îngrijire postanestezică (PACU).
O asistentă medicală va urmări temperatura corpului, pulsul, tensiunea arterială și nivelul de oxigen. Este posibil să primiți oxigen printr-un tub subțire care se află sub nasul dumneavoastră sau printr-o mască care vă acoperă nasul și gura. Veți avea, de asemenea, cizme de compresie pe partea inferioară a picioarelor.
Medicamente pentru durere
Vă veți primi medicamente intravenoase pentru durere în timp ce vă aflați în PACU. Este posibil să vă puteți controla medicația pentru durere cu ajutorul unui buton numit dispozitiv de analgezie controlată de pacient (PCA). Pentru mai multe informații, citiți Analgezia controlată de pacient (PCA).
Tuburi și drenaje
Vă veți avea 1 sau mai multe dintre următoarele:
- Tuburi de drenaj în apropierea inciziilor dumneavoastră. Acestea ajută la drenarea lichidului din zonă pentru a vă ajuta rănile să se vindece.
- Un cateter Foley prin uretra dumneavoastră, în vezica urinară. Acesta drenează urina (pipi) din vezica dvs. urinară.
- O mască de față și un umidificator. Acest lucru vă ajută să vă mențineți căile respiratorii umede.
- Un tub de hrănire nazogastrică (NG), dacă este necesar. Acesta este un tub care trece prin nas, în stomacul dumneavoastră. Este folosit pentru a vă oferi nutriție. Dacă aveți nevoie de un tub NG, acesta va fi plasat în timp ce dormiți în timpul intervenției chirurgicale și va fi îndepărtat odată ce sunteți gata.
- Atenție, plasturi în nas (atele Doyle). Acestea ajută la prevenirea cicatricilor la nivelul nasului dumneavoastră. Acestea vor fi îndepărtate în timpul primei dvs. consultații după operație.
Mutarea în camera dvs. de spital
În funcție de tipul de operație pe care ați avut-o, este posibil să rămâneți în PACU timp de câteva ore sau peste noapte. După șederea în PACU, un membru al personalului vă va duce în camera dumneavoastră de spital.
În camera dumneavoastră de spital
Lungul de timp în care rămâneți în spital după operație depinde de perioada de recuperare. Un membru al echipei dumneavoastră de asistență medicală vă va spune la ce să vă așteptați.
Când veți fi dus în camera dumneavoastră de spital, veți face cunoștință cu unul dintre asistenții medicali care va avea grijă de dumneavoastră în timp ce sunteți în spital.
În timp ce sunteți în spital, asistenții medicali vă vor învăța cum să aveți grijă de dumneavoastră în timp ce vă recuperați după operație.
Citește resursa Call! Nu cădeți! pentru a afla ce puteți face pentru a fi în siguranță și pentru a nu cădea în timp ce sunteți în spital.
Managementul durerii
Vă veți avea dureri după operație. La început, veți primi analgezicele prin perfuzia intravenoasă. Este posibil să vă puteți controla medicația pentru durere folosind un dispozitiv PCA. După ce veți putea mânca, veți primi analgezice pe cale orală (medicamente pe care le înghițiți).
Profesorul dumneavoastră de asistență medicală vă va întreba des despre durerea dumneavoastră și vă va administra medicamente după cum este necesar. Dacă durerea dvs. nu este ameliorată, spuneți-i furnizorului dvs. de asistență medicală. Este important să vă controlați durerea astfel încât să puteți utiliza spirometrul stimulativ și să vă puteți deplasa. Controlul durerii vă va ajuta să vă recuperați mai bine.
Vă va fi dată o rețetă pentru medicamente pentru durere înainte de a părăsi spitalul. Discutați cu furnizorul dumneavoastră de asistență medicală despre posibilele efecte secundare și despre momentul în care ar trebui să începeți să treceți la analgezice fără prescripție medicală.
Mișcarea și mersul pe jos
Mișcarea și mersul pe jos vă vor ajuta să reduceți riscul de formare de cheaguri de sânge și pneumonie (infecție pulmonară). De asemenea, vă va ajuta să începeți din nou să eliminați gaze și să aveți mișcări intestinale (caca). Asistenta medicală, kinetoterapeutul sau terapeutul ocupațional vă vor ajuta să vă deplasați, dacă este necesar.
Exercitarea plămânilor
Este important să vă exercitați plămânii pentru ca aceștia să se extindă complet. Acest lucru ajută la prevenirea pneumoniei.
- Asistenta medicală vă va da un spirometru stimulativ pentru a vă ajuta să vă extindeți plămânii. Folosiți-l de 10 ori în fiecare oră în care sunteți treaz. Pentru mai multe informații, citiți Cum să vă folosiți spirometrul stimulativ.
- Faceți exerciții de tuse și de respirație profundă. Un membru al echipei dumneavoastră de îngrijire vă va învăța cum să faceți aceste exerciții.
Mâncare și băutură
Pentru prima masă după operație, veți consuma numai lichide clare. După aceea, veți începe încet-încet să urmați o dietă cu piureuri, apoi o dietă moale mecanică. Pentru mai multe informații, citiți resursa Ghidul de alimentație pentru dietele cu piure și moale mecanic.
Dacă aveți întrebări despre dieta dumneavoastră, cereți să consultați un dietetician nutriționist clinic.
Îngrijirea tuburilor și drenajelor
Un membru al personalului va avea grijă de tuburile și drenajele dumneavoastră cât timp sunteți în spital. Dacă veți părăsi spitalul cu tuburi sau drenaje, vă va învăța, de asemenea, cum să le îngrijiți astfel încât să o puteți face singur acasă. Poate fi de ajutor dacă și îngrijitorul dumneavoastră învață.
Dușă
- Dacă aveți tuburi de drenaj lângă incizie, puteți face duș, dar nu udați tuburile de drenaj. Un membru al personalului vă va ajuta. Puteți face un duș normal la 24 de ore după ce v-au fost îndepărtate tuburile de drenaj.
- Dacă nu aveți tuburi de drenaj lângă incizie, nu faceți duș în primele 48 de ore după operație. Puteți face o baie cu buretele. Un membru al personalului vă va ajuta.
Planificarea externării
Asistenta medicală vă va învăța autoîngrijirea de care veți avea nevoie pentru a continua să vă îngrijiți acasă. Acest lucru poate implica irigarea gurii și a nasului, dacă este necesar. De asemenea, veți învăța exerciții pentru a preveni trismusul. Aceasta este incapacitatea de a vă deschide maxilarul care se poate dezvolta din cauza cicatricilor sau a modificărilor mușchilor din jurul maxilarului. Pentru mai multe informații, citiți resursa Prevenirea trismusului.
Dacă rămâneți în spital pentru mai puțin de 1 săptămână, veți părăsi spitalul cu capse sau cusături în incizie. Acestea vor fi îndepărtate în timpul unei consultații de control după operație. Dacă rămâneți în spital mai mult de 1 săptămână, o parte sau toate capsele sau cusăturile vor fi îndepărtate înainte de a pleca.
Plecarea din spital
Până când veți fi gata să părăsiți spitalul, incizia dumneavoastră va fi început să se vindece. Înainte de a părăsi spitalul, uitați-vă la incizia dvs. împreună cu unul dintre furnizorii de asistență medicală. Știind cum arată incizia dvs. vă va ajuta să observați mai târziu orice modificări.
În ziua externării, planificați să părăsiți spitalul în jurul orei 11:00. Înainte de a pleca, furnizorul dumneavoastră de asistență medicală vă va scrie ordinul de externare și rețetele. Veți primi, de asemenea, instrucțiuni scrise de externare. Unul dintre furnizorii dvs. de asistență medicală va revizui aceste instrucțiuni cu dvs. înainte de a pleca.
Dacă mijlocul de transport nu se află la spital atunci când sunteți gata să fiți externat, este posibil să puteți aștepta în salonul de tranziție pentru pacienți. Un membru al echipei dumneavoastră de asistență medicală vă va oferi mai multe informații.
Acasă
Citiți resursa Ce puteți face pentru a evita să cădeți pentru a afla ce puteți face pentru a fi în siguranță și pentru a nu cădea acasă și în timpul consultațiilor la MSK.
Managementul durerii
Oamenii au dureri sau disconfort pentru diferite perioade de timp. Este posibil să aveți în continuare dureri când plecați acasă și probabil că veți lua medicamente pentru durere.
Să urmați liniile directoare de mai jos pentru a vă ajuta să vă gestionați durerea la domiciliu.
- Luați medicamentele conform instrucțiunilor și în funcție de necesități.
- Sunctați furnizorul de asistență medicală dacă medicamentele care v-au fost prescrise nu vă calmează durerea.
- Nu conduceți vehicule și nu beți alcool în timp ce luați medicamente pentru durere prescrise. Unele medicamente pentru durere pe bază de prescripție medicală vă pot face somnolent. Alcoolul poate înrăutăți somnolența.
- Pe măsură ce incizia dumneavoastră se vindecă, veți avea mai puțină durere și veți avea nevoie de mai puține medicamente pentru durere. Un analgezic fără prescripție medicală, cum ar fi paracetamolul (Tylenol®) sau ibuprofenul (Advil®), va atenua durerile și disconfortul.
- Să urmați instrucțiunile furnizorului dumneavoastră de asistență medicală pentru a întrerupe medicația prescrisă pentru durere.
- Nu luați mai mult din niciun medicament decât cantitatea indicată pe etichetă sau conform instrucțiunilor furnizorului dumneavoastră de asistență medicală.
- Citiți etichetele tuturor medicamentelor pe care le luați, în special dacă luați paracetamol. Paracetamolul este un ingredient în multe medicamente eliberate fără prescripție medicală și cu prescripție medicală. Dar, dacă luați prea mult, vă poate afecta ficatul. Nu luați mai mult de 1 medicament care conține paracetamol fără să discutați cu un membru al echipei dumneavoastră de îngrijire a sănătății.
- Medicamentele pentru durere ar trebui să vă ajute să vă reluați activitățile normale. Luați suficiente medicamente pentru a vă face activitățile și exercițiile în mod confortabil. Este normal ca durerea dvs. să crească puțin pe măsură ce începeți să fiți mai activ.
- Țineți evidența momentului în care vă luați medicamentele pentru durere. Acesta acționează cel mai bine la 30 până la 45 de minute după ce l-ați luat. Să-l luați atunci când aveți prima dată durere este mai bine decât să așteptați ca durerea să se agraveze.
Managementul constipației
Să discutați cu furnizorul dumneavoastră de asistență medicală despre cum să gestionați constipația. De asemenea, puteți urma liniile directoare de mai jos.
- Exercitați, dacă puteți. Mersul pe jos este o formă excelentă de exerciții fizice.
- Băuturați 8 până la 10 pahare (2 litri) de lichide zilnic, dacă puteți.
- Veți la baie la aceeași oră în fiecare zi. Corpul dumneavoastră se va obișnui să meargă la acea oră. Dar, dacă simțiți că trebuie să mergeți, nu amânați.
- Încercați să mergeți la baie între 5 și 15 minute după mese. După micul dejun este un moment bun pentru a merge. Reflexele din colonul dumneavoastră sunt cele mai puternice în acest moment.
Dacă aceste lucruri nu vă ajută, discutați cu furnizorul dumneavoastră de servicii medicale. Acesta vă poate recomanda un medicament fără prescripție medicală sau cu prescripție medicală.
Îngrijirea inciziei
Profesorul dumneavoastră de asistență medicală vă va da instrucțiuni scrise despre cum să vă îngrijiți inciziile înainte de a părăsi spitalul.
Dacă plecați acasă cu capse sau copci în incizie, furnizorul dumneavoastră de asistență medicală le va scoate în timpul unei consultații de urmărire după operație. Dacă ați făcut radioterapie la nivelul gâtului înainte de operație, capsele sau cusăturile vor fi îndepărtate la 2 sau 3 săptămâni după operație. Dacă nu ați făcut radioterapie la nivelul gâtului, acestea vor fi îndepărtate în timpul primei consultații după operație.
Este în regulă să vă udați capsele sau cusăturile.
Mâncare și băutură
Echipa dumneavoastră de asistență medicală vă va spune dacă trebuie să urmați o dietă specială la domiciliu. Dacă aveți întrebări cu privire la dieta dumneavoastră, cereți să consultați un dietetician nutriționist clinic.
Schimbări nazale după intervenția chirurgicală la nivelul sinusurilor
Dacă ați suferit o intervenție chirurgicală la nivelul sinusurilor, veți avea congestie (înfundare) și drenaj. Aceasta poate să apară și să dispară. Furnizorul dumneavoastră de asistență medicală vă va ajuta să le gestionați în timpul consultațiilor de după operație.
Este posibil să aveți un simț al mirosului mai puțin dezvoltat pentru o perioadă de timp după operație. Acest lucru vă poate afecta, de asemenea, simțul gustului. Dar, aceste lucruri își vor reveni pe măsură ce vă vindecați.
Precauțiuni nazale după o operație la sinusuri
Dacă ați avut o operație la sinusuri, urmați precauțiile de mai jos pentru primele 4 până la 6 săptămâni după operație.
- Nu vă puneți nimic în nas.
- Nu beți cu paiul.
- Nu vă coborâți capul sub umeri.
- Sforăiați cu gura deschisă.
- Tuseți cu gura deschisă.
Profesorul dumneavoastră de asistență medicală vă va spune dacă acest lucru vi se aplică.
Activitate fizică și exerciții fizice
Când veți părăsi spitalul, incizia dumneavoastră va arăta ca și cum ar fi vindecată în exterior, dar nu va fi vindecată în interior. În primele 4 până la 6 săptămâni după operație:
- Nu ridicați nimic mai greu de 10 lire sterline (aproximativ 4,5 kilograme).
- Nu faceți activități obositoare (cum ar fi jogging și tenis).
- Nu jucați niciun sport de contact (cum ar fi fotbalul).
Facerea de exerciții aerobice, cum ar fi mersul pe jos și urcatul scărilor, vă va ajuta să vă întăriți și să vă simțiți mai bine. Plimbați-vă de cel puțin 2-3 ori pe zi, timp de 20-30 minute. Puteți să vă plimbați afară sau în interior la mall-ul sau centrul comercial local.
Este normal să aveți mai puțină energie decât de obicei după operație. Timpul de recuperare este diferit pentru fiecare persoană. Creșteți-vă activitățile în fiecare zi cât de mult puteți. Echilibrați întotdeauna perioadele de activitate cu perioadele de odihnă. Odihna este o parte importantă a recuperării dumneavoastră.
Conducere
Întrebați-l pe furnizorul dumneavoastră de asistență medicală când puteți conduce. Majoritatea oamenilor pot începe să conducă din nou 1 săptămână după operație. Nu conduceți în timp ce luați medicamente pentru durere care vă pot face somnolent. Puteți merge într-o mașină ca pasager în orice moment după ce părăsiți spitalul.
Reîntoarcerea la muncă
Să discutați cu furnizorul de asistență medicală despre locul dumneavoastră de muncă și despre momentul în care ar putea fi sigur pentru dumneavoastră să începeți să lucrați din nou. Dacă locul dumneavoastră de muncă implică multă mișcare sau ridicarea de greutăți, este posibil să trebuiască să stați deoparte puțin mai mult timp decât dacă stați la un birou.
Călătorind
Dacă ați suferit o operație la sinusuri sau la baza craniului, nu zburați cu avionul timp de 6 săptămâni după operație. Echipa dumneavoastră de asistență medicală vă va spune dacă acest lucru vi se aplică.
Obținerea rezultatelor testelor
Tesutul care a fost îndepărtat în timpul operației va fi examinat de un anatomopatolog după operație. Rezultatele testelor sunt gata, de obicei, în 1 săptămână, dar pot dura mai mult, în funcție de testele care se fac. Furnizorul dumneavoastră de asistență medicală va discuta rezultatele cu dumneavoastră în timpul primei dumneavoastră întâlniri de urmărire după operație.
Întâlniri de urmărire
Furnizorul dumneavoastră de asistență medicală va discuta cu dumneavoastră despre îngrijirea dumneavoastră de urmărire pe termen lung. Prima dumneavoastră întâlnire după operație va fi la aproximativ 7 până la 10 zile după ce ați fost externat din spital. În timpul acestei vizite, asistenta medicală vă va învăța cum să vă îngrijiți nasul și sinusurile acasă, dacă este necesar.
Dacă aveți o operație la sinusuri, veți avea întâlniri regulate cu medicul dumneavoastră în prima lună după operație. Aceștia vă vor ajuta să vă păstrați nasul și sinusurile limpezi, ceea ce vă poate ajuta să vă vindecați și să vă mențineți confortabil.
Voi avea întâlniri regulate cu echipa dentară timp de câteva luni după operație. Dacă aveți un obturator, ei îl vor ajusta după cum este necesar pentru a vă ajuta să fiți capabil să mestecați, să înghițiți și să vorbiți. Dacă este necesar, se va realiza o proteză facială pentru a vă ajuta să arătați la fel ca înainte de operație.
Dacă este necesar, un logoped de la Centrul de vorbire și auz va lucra cu dumneavoastră. Un logoped tratează:
- Pierderea vocii
- Turbi de înghițire
- Disfuncții de vorbire
Logopedistul dumneavoastră vă va ajuta să vă recâștigați cât mai mult posibil vorbirea și înghițirea.
Dacă aveți întrebări sau nelămuriri, puteți contacta biroul furnizorului dumneavoastră de asistență medicală în orice moment după ce ați fost externat din spital.
Managementul sentimentelor dumneavoastră
Diagnosticul și tratamentul cancerului pot fi un eveniment foarte stresant. Pentru mulți, acesta poate fi uneori copleșitor. Fiecare persoană care primește un diagnostic de cancer face față în felul său. Dumneavoastră și familia dumneavoastră veți avea aproape sigur suișuri și coborâșuri. Mulți spun că vă ajută să vă concentrați asupra micilor îmbunătățiri pe care le veți vedea pe măsură ce trec zilele și săptămânile.
Tratamentul vă poate schimba aspectul. Acest lucru poate fi deosebit de supărător. Există multe resurse pentru a vă ajuta pe dumneavoastră și pe familia dumneavoastră în timpul recuperării. Unele sunt aici, la MSK, iar altele sunt în comunitatea dumneavoastră. Adresați-vă medicului dumneavoastră, asistentei sau asistentului social despre opțiuni. De asemenea, ați putea dori să vorbiți cu un supraviețuitor al cancerului la cap și gât. Acest lucru poate fi aranjat prin intermediul Programului nostru de sprijin pentru pacienți și îngrijitori. Cei mai mulți oameni consideră că este foarte liniștitor să vadă pe cineva care a trecut prin ceva asemănător cu ceea ce se confruntă ei.
Programul Resurse pentru viața după cancer (RLAC) oferă sprijin și educație pentru persoanele care au terminat tratamentul. Pentru a afla mai multe despre programele pe care le oferă, sunați la 646-888-8106 sau accesați www.mskcc.org/experience/living-beyond-cancer/services-survivors.
Depresia poate apărea în orice moment atunci când aveți un diagnostic de cancer. Este important să recunoașteți simptomele. Ajutorul este disponibil pentru a o trata și gestiona. Semnele de depresie sunt:
- Sentimente de neputință și tristețe care durează mai mult decât de obicei
- Incapacitatea sau dificultatea de a vă concentra, de a desfășura activități normale sau ambele
- Schimbare a dispoziției
- Schimbare a ritmului de somn
- Schimbare a poftei de mâncare
Dacă aveți oricare dintre aceste simptome și acestea durează mai mult de 2 săptămâni, spuneți-i furnizorului dumneavoastră de asistență medicală.
Utilizarea MyMSK
MyMSK (my.mskcc.org) este contul dumneavoastră de pe portalul MSK pentru pacienți. Puteți utiliza MyMSK pentru a trimite și a primi mesaje de la echipa dvs. de asistență medicală, pentru a vizualiza rezultatele testelor, pentru a vedea datele și orele programărilor dvs. și multe altele. De asemenea, vă puteți invita îngrijitorul să își creeze propriul cont, astfel încât să poată vedea informații despre îngrijirea dumneavoastră.
Dacă nu aveți un cont MyMSK, puteți vizita my.mskcc.org, suna la 646-227-2593 sau suna la cabinetul medicului dumneavoastră pentru un ID de înscriere pentru a vă înscrie. De asemenea, puteți viziona videoclipul nostru Cum să vă înscrieți în MyMSK: Portalul pacienților de la Memorial Sloan Kettering. Pentru ajutor, contactați biroul de asistență MyMSK trimițând un e-mail la [email protected] sau sunând la 800-248-0593.
Când să vă contactați furnizorul de asistență medicală
Contactați furnizorul de asistență medicală dacă:
- Aveți disconfort crescut, roșeață sau ambele în jurul liniei de incizie.
- Pelea din jurul inciziei dvs. este fierbinte la atingere.
- Aveți drenaj sau acumulare de lichid de la locul inciziei.
- Aveți dificultăți de respirație
- Aveți o umflătură nouă sau crescută în jurul inciziei.
De luni până vineri, între orele 9:00 și 17:00, contactați cabinetul medicului dumneavoastră. După ora 17:00, în timpul weekend-ului și în zilele de sărbătoare, sunați la 212-639-2000 și cereți să vorbiți cu persoana de gardă a medicului dumneavoastră de asistență medicală.
Servicii de sprijin
Această secțiune conține o listă de servicii de sprijin care vă pot ajuta să vă pregătiți pentru operație și să vă recuperați în siguranță.
Scrieți-vă întrebările și nu uitați să le puneți furnizorului dumneavoastră de asistență medicală.
Servicii de sprijin MSK
Biroul de admitere
212-639-7606
Sunați dacă aveți întrebări despre internarea dumneavoastră în spital, inclusiv solicitarea unei camere private.
Anestezie
212-639-6840
Sunați dacă aveți întrebări despre anestezie.
Sala donatorilor de sânge
212-639-7643
Sunați pentru mai multe informații dacă sunteți interesat să donați sânge sau trombocite.
Centrul internațional Bobst
888-675-7722
MSK primește pacienți din întreaga lume. Dacă sunteți un pacient internațional, sunați pentru a vă ajuta să vă organizați îngrijirea.
Serviciul de capelanie
212-639-5982
La MSK, capelanii noștri sunt disponibili pentru a asculta, a ajuta la sprijinirea membrilor familiei, a se ruga, a contacta clerul comunității sau grupurile de credință sau pur și simplu a fi un companion reconfortant și o prezență spirituală. Oricine poate solicita sprijin spiritual, indiferent de afilierea religioasă formală. Capela interconfesională este situată lângă holul principal al Spitalului Memorial și este deschisă 24 de ore pe zi. Dacă aveți o urgență, vă rugăm să sunați la operatorul spitalului și să întrebați de capelanul de gardă.
Centrul de consiliere
646-888-0200
Mulți oameni consideră că consilierea îi ajută. Oferim consiliere pentru indivizi, cupluri, familii și grupuri, precum și medicamente pentru a vă ajuta dacă vă simțiți anxios sau deprimat. Pentru a face o programare, cereți o recomandare de la furnizorul dumneavoastră de servicii medicale sau sunați la numărul de mai sus.
Programul de cămară de alimente
646-888-8055
Programul de cămară de alimente oferă alimente persoanelor care au nevoie în timpul tratamentului împotriva cancerului. Pentru mai multe informații, discutați cu furnizorul dumneavoastră de servicii medicale sau sunați la numărul de mai sus.
Serviciul de Medicină Integrativă
646-888-0800
Serviciul de Medicină Integrativă oferă multe servicii care completează (merg împreună cu) îngrijirea medicală tradițională, inclusiv terapie prin muzică, terapii minte/corp, terapie prin dans și mișcare, yoga și terapie prin atingere.
Biblioteca MSK
library.mskcc.org
212-639-7439
Puteți vizita site-ul web al bibliotecii noastre sau vorbi cu personalul de referință al bibliotecii pentru a găsi mai multe informații despre tipul dvs. specific de cancer. De asemenea, puteți vizita LibGuides pe site-ul web al bibliotecii MSK la libguides.mskcc.org.
Patient and Caregiver Education
www.mskcc.org/pe
Vizitați site-ul web Patient and Caregiver Education pentru a căuta în biblioteca noastră virtuală. Acolo, puteți găsi resurse educaționale scrise, videoclipuri și programe online.
Programul de sprijin de la egal la egal pentru pacienți și îngrijitori
212-639-5007
S-ar putea să vi se pară reconfortant să vorbiți cu cineva care a trecut printr-un tratament similar cu al dumneavoastră. Puteți discuta cu un fost pacient MSK sau cu un îngrijitor prin intermediul Programului nostru de sprijin între egali pentru pacienți și îngrijitori. Aceste conversații sunt confidențiale. Ele pot avea loc în persoană sau prin telefon.
Facturarea pacienților
646-227-3378
Sunați dacă aveți întrebări despre pre-autorizarea cu compania dumneavoastră de asigurări. Aceasta se mai numește și preaprobare.
Biroul de reprezentare a pacientului
212-639-7202
Sunați dacă aveți întrebări cu privire la formularul de împuternicire pentru îngrijirea sănătății sau dacă aveți preocupări cu privire la îngrijirea dumneavoastră.
Legătură cu asistenta de legătură perioperatorie
212-639-5935
Sunați dacă aveți întrebări despre faptul că MSK divulgă orice informații în timp ce sunteți supus unei intervenții chirurgicale.
Biroul de asistență medicală privată
212-639-6892
Puteți solicita asistenți sau însoțitori privați. Sunați pentru mai multe informații.
Programul Resurse pentru viața după cancer (RLAC)
646-888-8106
La MSK, îngrijirea nu se termină după tratamentul activ. Programul RLAC este destinat pacienților și familiilor acestora care au terminat tratamentul. Acest program are multe servicii, inclusiv seminarii, ateliere de lucru, grupuri de sprijin, consiliere cu privire la viața după tratament și ajutor în probleme de asigurare și angajare.
Programe de sănătate sexuală
Cancerul și tratamentele pentru cancer pot avea un impact asupra sănătății dumneavoastră sexuale. Programele de sănătate sexuală de la MSK vă pot ajuta să acționați și să abordați problemele de sănătate sexuală înainte, în timpul sau după tratament.
- Programul nostru de medicină sexuală feminină și de sănătate a femeii ajută femeile care se confruntă cu provocări de sănătate sexuală legate de cancer, inclusiv menopauză prematură și probleme de fertilitate. Pentru mai multe informații sau pentru a face o programare, sunați la 646-888-5076.
- Programul nostru de medicină sexuală și reproductivă masculină ajută bărbații care se confruntă cu provocări de sănătate sexuală legate de cancer, inclusiv disfuncția erectilă. Pentru mai multe informații sau pentru a face o programare, sunați la 646-888-6024.
Asistență socială
212-639-7020
Asistenții sociali îi ajută pe pacienți, familie și prieteni să facă față problemelor care sunt comune pentru pacienții cu cancer. Aceștia oferă consiliere individuală și grupuri de sprijin pe tot parcursul tratamentului și vă pot ajuta să comunicați cu copiii și alți membri ai familiei. Asistenții noștri sociali vă pot ajuta, de asemenea, să vă îndrume către agenții și programe comunitare, precum și către resurse financiare, dacă sunteți eligibil.
Program de tratare a tutunului
212-610-0507
Dacă doriți să renunțați la fumat, MSK are specialiști care vă pot ajuta. Sunați pentru mai multe informații.
Programe virtuale
www.mskcc.org/vp
Programele virtuale ale MSK oferă educație și sprijin online pentru pacienți și îngrijitori, chiar și atunci când nu puteți veni la MSK în persoană. Prin intermediul sesiunilor live, interactive, puteți afla informații despre diagnosticul dumneavoastră, la ce să vă așteptați în timpul tratamentului și cum să vă pregătiți pentru diferitele etape ale îngrijirii dumneavoastră împotriva cancerului. Sesiunile sunt confidențiale, gratuite și sunt conduse de personal clinic expert. Dacă sunteți interesat să vă alăturați unui program virtual, vizitați site-ul nostru la www.mskcc.org/vp pentru mai multe informații.
Pentru mai multe informații online, vizitați secțiunea Tipuri de cancer din www.mskcc.org.
Servicii de sprijin extern
Acces-A-Ride
web.mta.info/nyct/paratran/guide.htm
877-337-2017
În orașul New York, MTA oferă un serviciu de transport în comun, de la ușă la ușă, pentru persoanele cu dizabilități care nu pot lua autobuzul sau metroul public.
Air Charity Network
www.aircharitynetwork.org
877-621-7177
Asigură deplasarea la centrele de tratament.
Societatea Americană de Cancer (ACS)
www.cancer.org
800-ACS-2345 (800-227-2345)
Oferă o varietate de informații și servicii, inclusiv Hope Lodge, un loc gratuit de cazare pentru pacienți și îngrijitori în timpul tratamentului împotriva cancerului.
Cancer și carieră
www.cancerandcareers.org
O resursă pentru educație, instrumente și evenimente pentru angajații bolnavi de cancer.
CancerCare
www.cancercare.org
800-813-4673
275 Seventh Avenue (Between West 25th & 26th Streets)
New York, NY 10001
Oferă consiliere, grupuri de sprijin, ateliere educaționale, publicații și asistență financiară.
Cancer Support Community
www.cancersupportcommunity.org
Furnizează sprijin și educație persoanelor afectate de cancer.
Caregiver Action Network
www.caregiveraction.org
800-896-3650
Furnizează educație și sprijin pentru persoanele care îngrijesc persoane dragi cu o boală cronică sau cu dizabilități.
Corporate Angel Network
www.corpangelnetwork.org
866-328-1313
Oferă călătorii gratuite pentru tratamente în toată țara folosind locurile libere din avioanele corporative.
Gilda’s Club
www.gildasclubnyc.org
212-647-9700
Un loc în care bărbații, femeile și copiii care trăiesc cu cancer găsesc sprijin social și emoțional prin intermediul rețelelor, atelierelor, conferințelor și activităților sociale.
Good Days
www.mygooddays.org
877-968-7233
Oferă asistență financiară pentru plata coplății în timpul tratamentului. Pacienții trebuie să aibă asigurare medicală, să îndeplinească criteriile de venit și să li se prescrie medicamente care fac parte din formularul Good Days.
Healthwell Foundation
www.healthwellfoundation.org
800-675-8416
Furnizează asistență financiară pentru acoperirea coplății, a primelor de asigurare medicală și a deducerilor pentru anumite medicamente și terapii.
Joe’s House
www.joeshouse.org
877-563-7468
Furnizează o listă de locuri de cazare în apropierea centrelor de tratament pentru persoanele cu cancer și familiile acestora.
LGBT Cancer Project
http://lgbtcancer.com/
Furnizează sprijin și advocacy pentru comunitatea LGBT, inclusiv grupuri de sprijin online și o bază de date cu studii clinice prietenoase pentru LGBT.
LIVESTRONG Fertility
www.livestrong.org/we-can-help/fertility-services
855-744-7777
Furnizează informații și sprijin în domeniul reproducerii pentru pacienții și supraviețuitorii de cancer ale căror tratamente medicale prezintă riscuri asociate cu infertilitatea.
Programul Look Good Feel Better
www.lookgoodfeelbetter.org
800-395-LOOK (800-395-5665)
Acest program oferă ateliere de lucru pentru a învăța lucruri pe care le puteți face pentru a vă ajuta să vă simțiți mai bine în ceea ce privește aspectul dumneavoastră. Pentru mai multe informații sau pentru a vă înscrie la un atelier, sunați la numărul de telefon de mai sus sau vizitați site-ul web al programului.
Institutul Național de Cancer
www.cancer.gov
800-4-CANCER (800-422-6237)
Rețeaua Națională de Servicii Juridice pentru Cancer
www.nclsn.org
Program gratuit de asistență juridică pentru cancer.
Rețeaua Națională de Cancer LGBT
www.cancer-network.org
Furnizează educație, formare și advocacy pentru supraviețuitorii LGBT ai cancerului și pentru cei expuși riscului.
Needy Meds
www.needymeds.org
Înumeră programele de asistență pentru pacienți pentru medicamente de marcă și generice.
NYRx
www.nyrxplan.com
Furnizează beneficii de prescripție medicală pentru angajații și pensionarii eligibili ai angajatorilor din sectorul public din statul New York.
Partnership for Prescription Assistance
www.pparx.org
888-477-2669
Ajută pacienții eligibili care nu au acoperire pentru medicamente pe bază de prescripție medicală să obțină medicamente gratuite sau la costuri reduse.
Patient Access Network Foundation
www.panfoundation.org
866-316-7263
Ajută la plata coplății pentru pacienții cu asigurare.
Patient Advocate Foundation
www.patientadvocate.org
800-532-5274
Furnizează acces la îngrijire, asistență financiară, asistență pentru asigurări, asistență pentru păstrarea locului de muncă și acces la directorul național de resurse pentru persoanele subasigurate.
RxHope
www.rxhope.com
877-267-0517
Furnizează asistență pentru a-i ajuta pe oameni să obțină medicamente pe care au dificultăți în a și le permite.
Resurse educaționale
Această secțiune conține resursele educaționale la care s-a făcut referire pe parcursul acestui ghid. Aceste resurse vă vor ajuta să vă pregătiți pentru intervenția chirurgicală și să vă recuperați în siguranță după intervenția chirurgicală.
Scrieți-vă întrebările și nu uitați să le adresați furnizorului dumneavoastră de asistență medicală.
- Planificarea avansată a îngrijirii
- Apel! Nu cădeți!
- Medicamente comune care conțin aspirină, alte medicamente antiinflamatoare nesteroidiene (AINS) sau vitamina E
- Ghid alimentar pentru dietele cu piureuri și moi mecanice
- Remedii pe bază de plante și tratamentul cancerului
- Cum să vă înscrieți în MyMSK: Memorial Sloan Kettering’s Patient Portal
- Cum să utilizați spirometrul de stimulare
- Ce puteți face pentru a evita căderea
- Prevenirea trismusului