As endopróteses durarão para sempre se forem feitas de algum tipo de metal, como a maioria das vezes. Há um novo produto no mercado, um novo stent cardíaco que se dissolve na artéria três anos após ter sido implantado. Ele ainda não foi utilizado clinicamente, e levará algum tempo (anos) até que seus riscos & benefícios sejam conhecidos.
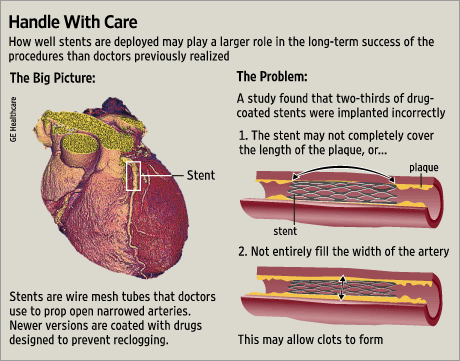
(From: Scrutiny of Stent Problems Turns to Doctors, WSJ, May 29, 2007)
Por isso a questão não é sobre a durabilidade do stent, mas sobre manter a artéria coronária aberta no local onde ele foi implantado. Como um stent destrói a artéria localmente, haverá tecido cicatricial que cresce rapidamente sobre o stent. Além disso, há uma forte tendência para a formação de coágulos no local onde o stent danifica a parede arterial. Uma vez que as plaquetas estão envolvidas no processo de coagulação, os pacientes devem fazer posteriormente uma terapia antiplaquetária, geralmente clopidogrel (Plavix) durante seis meses e aspirina indefinidamente.
Nem os stents nem a cirurgia de bypass coronário tratam a aterosclerose, o processo da doença que causa a doença arterial coronária com bloqueios obstrutivos. Isso significa que você pode estar desenvolvendo novas obstruções em outros lugares, mesmo após uma intervenção bem-sucedida.
Posto isso, há cerca de 10-15% de falha de stents para permanecer abertos e mais de 40% dos pacientes com um stent precisarão de outro procedimento dentro de um ano, apesar do uso de medicamentos caros. Isso está em nítido contraste com uma operação de bypass que tem uma taxa de sucesso de >95%. Embora os stents tenham mais ou menos sucesso no tratamento dos sintomas anginosos, não protegem contra futuros ataques cardíacos ou prolongam a vida, ao contrário da cirurgia de bypass:
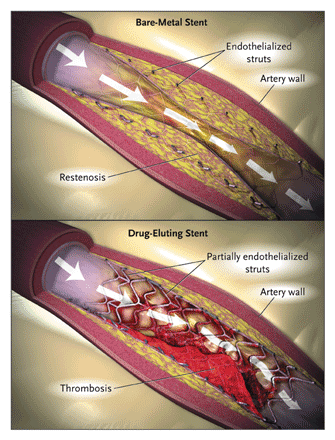
(De: Drug-Eluting Coronary Stents – Promise and Uncertainty; Curfman, et al, N Engl J Med 2007; 356:1059-1060)
Se você tem doença arterial coronária, é importante escolher o tratamento certo que deve em todos os casos incluir modificações no estilo de vida (dieta & exercício) e medicamentos que incluem medicamentos para o colesterol (a única maneira atualmente para parar a progressão da aterosclerose – um processo que levará anos). Foi demonstrado que na maioria dos pacientes com sintomas estáveis, esta última opção, chamada “Optimal Medical Therapy”, é na verdade uma melhor opção de tratamento do que Stenting.
Patientes com doença extensiva (“3 vasos”) que podem incluir uma “Estenose principal esquerda”, função cardíaca diminuída e/ou Diabetes fazem muito melhor com uma operação de bypass. Em situações em que o tempo é essencial, como um ataque cardíaco agudo, um stent pode ser a melhor opção se o tratamento for rápido o suficiente. O mesmo provavelmente também é verdade para pacientes com apenas “uma ou duas” doenças dos vasos, embora haja mini operações de bypass que oferecem um tratamento igual, senão superior, porque promete uma proteção muito melhor a longo prazo.
O seguinte inclui um artigo da HealthDay News em 2012:
Muitas pessoas com doença cardíaca estável passam por um procedimento de abertura de artérias caro quando a medicação também funcionaria bem, sugere um novo estudo. O procedimento envolve a colocação de um pequeno stent de malha, ou tubo, em uma artéria entupida. Até três quartos dessas operações são desnecessárias, disse o pesquisador principal Dr. David L. Brown, professor de medicina no Stony Brook University Medical Center em Nova York.
Money é a força motriz, disse Brown. “Todo mundo é pago para colocar stents, o hospital é pago, o médico é pago, a empresa de stent é paga”, disse ele. “É como o nosso ambiente de honorários por serviço tomou conta da tomada de decisões deste ramo da cardiologia.” O stent custa em média mais 9.500 dólares ao paciente ao longo da vida, em comparação com a medicação, disse Brown. Embora o procedimento, chamado de intervenção coronariana percutânea, reduza a morte e futuros ataques cardíacos para alguém que realmente tenha um ataque cardíaco, seu uso em pacientes estáveis com doenças cardíacas é questionável, ele observou.
Para o estudo, publicado em 27 de fevereiro no Archives of Internal Medicine, Brown e a Dra. Kathleen Stergiopoulos, professora associada de medicina clínica em Stony Brook, analisaram oito ensaios envolvendo mais de 7.000 pacientes designados aleatoriamente para terapia médica ou stenting mais medicação. Os ensaios foram iniciados entre 1997 e 2005. Neste tipo de estudo, chamado de meta-análise, os pesquisadores procuram padrões que podem não ter sido a intenção principal dos estudos individuais.
Durante um acompanhamento médio de mais de quatro anos, não foram observadas diferenças significativas na longevidade ou qualidade de vida.
Overall, 649 pacientes morreram, 322 que receberam stents e 327 que receberam medicação sozinhos, o estudo encontrou. Ataques cardíacos não fatais foram sofridos por 323 pacientes com stents e 291 tomando apenas medicação.
Entre aqueles com stents, 774 necessitaram de novos procedimentos para abrir artérias cardíacas bloqueadas. Entre os que estavam em terapia médica, 1.049 também precisavam de um procedimento para abrir artérias bloqueadas.
De mais de 4.000 pacientes para os quais havia dados sobre dor torácica – chamada angina – disponíveis, 29% dos que tinham stents tinham dor torácica persistente, em comparação com 33% dos que estavam apenas em terapia médica, Brown encontrou.
“Isso não quer dizer que ninguém precisará de stent, mas apenas cerca de um terço dos pacientes tratados inicialmente com terapia médica precisarão passar para o stent”, disse ele. “As pessoas não devem concordar cegamente em ter procedimentos a menos que o médico possa dizer-lhes que há um benefício documentado” em qualidade ou duração de vida, disse ele.
Qualidade de vida envolve alívio de dores no peito, disse ele. Se os pacientes que tomam a melhor medicação ainda têm dores no peito que são inaceitáveis para eles, o stent se torna apropriado, disse Brown. A terapia médica incluiu aspirina para prevenir a coagulação, beta bloqueadores e inibidores da ECA ou bloqueadores dos receptores de angiotensina para controlar a pressão arterial, e estatinas para baixar o colesterol, os pesquisadores observaram.
“Se você seguir a via da terapia médica, isso significa que o paciente tem que ser seguido em um ambiente ambulatorial para ver como ele está respondendo à terapia médica, e isso leva tempo e esforço que não reembolsa muito bem”, disse ele. “Isso faz parte da equação que leva a colocar um stent em vez de seguir o paciente na terapia médica”
O Dr. James Blankenship, porta-voz da Sociedade de Angiografia Cardiovascular e Intervenções, não se surpreendeu com o estudo. “Esta é uma notícia muito antiga e muitos cardiologistas intervencionistas estão evitando as armadilhas que os autores estão apontando”, disse ele. “Na verdade, o volume de intervenções entre os pacientes do Medicare diminuiu 18% entre 2005 e 2010”
“Para muitas pessoas, a terapia médica conservadora é a coisa certa, mas para aqueles que têm muitos sintomas, ter uma intervenção coronariana é uma estratégia razoável”, disse ele.
O Dr. Gregg C. Fonarow, co-diretor do Programa de Cardiologia Preventiva da Universidade da Califórnia, Los Angeles, na Escola de Medicina David Geffen, concordou que a terapia médica é a primeira escolha para pacientes com doenças cardíacas estáveis.
O stent coronário deve ser reservado para aqueles pacientes que têm piores sintomas apesar da terapia médica ideal, disse ele.
Para pacientes com doença arterial coronária estável, “a terapia mais eficaz e valiosa para prevenir a progressão da doença, ataques cardíacos, acidente vascular cerebral, insuficiência cardíaca e morte cardiovascular prematura é uma combinação de medicamentos juntamente com modificação do estilo de vida”, acrescentou Fonarow.
Veja a sessão de vídeo ao vivo que gravei em 25/04/2014 para discutir o stent em detalhes!