Interações entre cérebro e processo de coagulação têm uma longa história, incluindo a observação de que o mecanismo de coagulação dentro do sistema nervoso central tem uma série de diferenças em relação ao encontrado em outros órgãos – o endotélio do cérebro expressando pouca trombomodulina, por exemplo.
Qual quer que seja o mecanismo, é difícil evitar a observação de que o tratamento com anticoagulação (por exemplo, com heparina de baixo peso molecular) muitas vezes reverte dramaticamente os sintomas, incluindo a enxaqueca, as dificuldades de memória e a coréia. Tais observações sugerem que a patologia cerebral em muitos casos pode não ser tão infarto, mas pode relacionar-se mais com “lama” do fornecimento de sangue e oxigenação deficiente.
Migraina &Cancro Ventilação
“Você sofreu de dores de cabeça na adolescência?”
“Sim, doutor. Eram quase semanais durante algum tempo. Foram embora por alguns anos, mas agora voltaram com uma vingança. Eles correm na minha família.”
Assim fala a paciente feminina de 30 anos com SAF (os membros masculinos da família aparecem menos frequentemente nas clínicas de SAF).
Esta é uma pista de diagnóstico tão importante na avaliação de um paciente com possível SAF. No entanto, apesar de muitos anos de experiência com a APS, há surpreendentemente poucos dados avaliando o verdadeiro papel da APS no mundo mais amplo da enxaqueca. Há tantas razões para estudar a associação – a resposta à anticoagulação – normalmente boa, muitas vezes surpreendente – o estudo de irmãos e outros familiares de pacientes de enxaqueca/APS. E, acima de tudo, as ligações que agora são relatadas entre enxaqueca e AVC.
SRA/Hughes syndrome é, em grande parte, uma condição neurológica. A função cerebral parece ser especialmente direccionada – quanto mais pacientes com SAF se vêem, mais larga é a propagação das ondulações neuropsiquiátricas.
Enxaqueca, o AVC é uma das complicações reconhecidas da síndrome SAF/APS/Hughes. Números tão altos quanto 1 em cada 5 AVCs jovens (menos de 45) com teste positivo de APL foram relatados.14-19
No entanto, como na enxaqueca, o reconhecimento da APL na etiologia do AVC ainda é, em geral, pobre. Por exemplo, o acidente vascular cerebral infantil – bem reconhecido clinicamente – é um alvo principal para estudos de LPA.
Há alguns anos, o governo do Reino Unido lançou uma grande iniciativa de acidente vascular cerebral, educando o público sobre os sintomas, sinais e tratamento do acidente vascular cerebral. A síndrome antifosfolipídica não estava na lista.
Seizuras
Em 1985, observamos que, nos pacientes com lúpus, as convulsões eram mais comuns nos pacientes com testes positivos de aPL.20 Desde então, tornou-se claro que a epilepsia, em todas as suas formas, é um importante acompanhamento da APS. Tanto assim, que em um estudo de epilepsia idiopática em adolescentes, 1 em 5 foi considerado positivo para a APS.21

A triagem inicial da parteira ou obstetra deve incluir um questionário simples para descartar a APS.
Crédito por Imagem: SPL/Fonte Científica
As ramificações dessas observações são muitas. Deixe-me dar dois exemplos clínicos:
Primeiro, a epilepsia do lóbulo temporal na APS pode ser subreconhecida. Uma das minhas pacientes, uma mulher com APS clássico, tornou-se uma técnica de EEG. Durante seu treinamento, ela usou quatro de seus irmãos como cobaias. Três tinham uma actividade anormal do lóbulo temporal. É interessante ver a frequência com que uma história familiar de epilepsia aparece na história de pacientes com APS.
A segunda anedota clínica foi publicada em outro lugar.22 Uma paciente de 42 anos de idade tinha uma história passada de lúpus leve. No entanto, seu maior problema – e um com um impacto significativo em sua vida ocupada – foram as convulsões recorrentes, tanto petit mal como grand mal, sendo que este último requeria cuidados especializados e a combinação de vários medicamentos anti-epilépticos. Durante sua estada em Londres, ela desenvolveu uma TVP (ela foi considerada aPL positiva), e a anticoagulação de rotina com warfarin foi iniciada. Um bónus imediato e inesperado foi uma redução acentuada na frequência e gravidade das convulsões, exigindo um tratamento anti-epiléptico muito menos agressivo.
‘THE STILLLBIRTH SCANDAL: Todos os dias, até três bebés no Reino Unido são nados-mortos que poderiam ter vivido. Um em cada 200 nascimentos de mulheres britânicas será nado-morto. Chegou a hora do NHS adaptar novas políticas e uma nova atitude”. -The Times (Londres), 28 de novembro de 2012
Perda de memória
Possivelmente a manifestação mais comum do APS é a perda de memória. Muitas vezes, o problema só vê a luz do dia quando o paciente é questionado sobre o sintoma. Tantos pacientes confessam preocupações com Alzheimer. Até o momento, os estudos clínicos detalhados são poucos e muito distantes. De tempos em tempos, e, deve ser dito, de uma forma bastante desordenada, nós temos realizado testes psicométricos em pacientes com SAF selecionados – e os resultados têm sido muitas vezes surpreendentes. Mais ainda, dada a impressionante melhora observada nos testes de memória quando a anticoagulação é iniciada.23
Esclerose múltipla
Em vista da proeminência das características neurológicas, incluindo distúrbios visuais e mielopatia flutuante, observadas na SAF, não é surpreendente que uma série de casos sejam diagnosticados como EM.24,25
O sujeito está longe de ser simples. Alguns na neurologia declaram que os testes positivos de aPL são, de fato, às vezes vistos na EM clássica. Eu preferiria dar a volta ao quadro. Tais pacientes, pelo menos alguns, podem ser primeiro APS e segundo EM. Embora anecdotalmente alguns desses casos respondam à anticoagulação, em outros a resposta é, na melhor das hipóteses, limite. Uthman revisou recentemente a literatura bastante substancial sobre SAF vs. EM.26
Outras Características Neurológicas
Estes incluem problemas de equilíbrio (um número de casos apresentando como Meniere), coréia (às vezes grave),27,28 anosmia, distúrbio do sono (incluindo cataplexia e narcolepsia) e, recentemente, distúrbio autonômico com uma série de casos de POTS (síndrome taquicardia ortostática postural).29
Uma das questões em que há debate é a prevalência de manifestações psiquiátricas.
Tenho sido de opinião que a psicose aguda tem sido mais uma característica do lúpus do que a SAF, mas nisso posso estar errado. Uma das minhas pacientes, uma mulher com SAF e TOC (transtorno obsessivo compulsivo), melhorou com o tratamento anticoagulante. Curiosamente, seu filho adolescente, também uma paciente com TOC (e aPL positivo), descobriu que as manifestações neuropsiquiátricas eram muito menos proeminentes quando o tratamento com aspirina foi iniciado.
Não o Cérebro
Osso & articulações – você sofreu alguma fratura? Uma pergunta que talvez não faça parte da história de rotina dos pacientes com SAF. E ainda assim, a fratura óssea espontânea está se tornando bem reconhecida após o relato de 27 fraturas espontâneas de metatarso pelo Dr. Shirish Sangle em pacientes com SAF.30
Relatos informais sugerem que as fraturas ósseas (isquêmicas) podem ser uma manifestação importante da doença: Meu colega, Professor Munther Khamashta, tem um paciente com síndrome de Hughes com DEXA normal e estudos paratiróides que teve 57 fraturas espontâneas. Claramente, esta é uma área importante para pesquisa clínica.
Likewise, a necrose avascular (AVN) da anca não é incomum em nossos pacientes com SAF. A RM tem mostrado AVN precoce em alguns casos sem outros fatores de risco, como esteróides. Minha impressão clínica é que a dor no quadril freqüentemente melhora quando a heparina ou warfarina é iniciada.
Heart-Uma grande preocupação é a presença de angina e outros sintomas cardíacos no SAF. Apesar de alguns relatos iniciais de isquemia miocárdica e trombose coronariana, é somente nos últimos anos que publicações revelando uma alta freqüência dessas complicações têm aumentado em freqüência.
Dois exemplos são a pesquisa de Greco et al mostrando uma prevalência relativamente alta de testes positivos de APL em pacientes com isquemia cardíaca, e a observação marcante de que as mulheres fumantes da pílula que eram positivas ao APL tinham um risco relativo de 22 vezes para o desenvolvimento de infarto do miocárdio.31,32
As ligações cardíacas são aumentadas pelo relato de uma associação com síndrome cardíaca X, angina com angiografia coronária normal.33 É uma aposta justa que o teste de aPL se tornará um padrão na clínica cardiológica, especialmente em mulheres sintomáticas com menos de 40,
Enxaqueca, acidente vascular cerebral é uma das complicações reconhecidas da síndrome APS/Hughes. Números tão altos quanto 1 em cada 5 AVC jovens (menores de 45 anos) com testes positivos de aPL foram relatados.
Tratado gastrointestinal &Fígado – Como fizemos nossas observações sobre lesões estenóticas focais em várias artérias, incluindo artérias celíacas e mesentéricas, focamos mais nos sintomas de angina abdominal em pacientes com aPL/APS.34 Esta é uma condição difícil de quantificar, mas temos visto um número de casos em que o clopidogrel ou heparina resultou em melhora (às vezes marcada) na dor pós-prandial.
Embora o envolvimento hepático no lúpus seja raro, testes de função hepática anormal na SAF são vistos freqüentemente. Embora estes possam pressagiar trombose hepática grave, como a síndrome de Budd-Chiari ou a síndrome HELLP na gravidez alertando para uma SAAF catastrófica iminente, mais comumente, eles têm um prognóstico mais benigno.35,36
Um histórico de caso muito positivo: No início dos anos 80, vi uma adolescente com TVP, APL positiva e síndrome de Budd-Chiari.
Pobre de prognóstico?
Mais de trinta anos depois, ela continua bem com uma cuidadosa varfarina para toda a vida, administrada pelos seus médicos em Portugal.
Doença de Goldblatt, o rim & Estenose da artéria APS-Renal, vista sobre um fundo claro de artérias normais, pode imitar as observações iniciais de Goldblatt sobre o desenvolvimento de hipertensão em animais com artérias renais ocluídas experimentalmente. A descoberta da estenose da artéria renal localizada por Sangle levou a descobertas semelhantes em outros vasos, levando a teorias sobre a patologia trombótica/endotelial localizada.37
Skin: livedo reticularis, um enigma – Embora úlceras de pele, veias dilatadas e hemorragias subunguais sejam seqüelas bem conhecidas de trombose cutânea na SAF, livedo reticularis tem uma aura de mistério.38,39
Diagnosticalmente, sua presença é uma pista importante em pacientes suspeitos de ter síndrome de Hughes – incluindo o APS seronegativo.
Levendo algumas das condições mencionadas neste artigo – MS, enxaqueca, fraturas múltiplas, problemas de memória – por exemplo, pergunta-se se a observação cuidadosa da presença ou ausência de livedo pode ser significativa no diagnóstico diferencial dessas condições.
Uma coisa é certa: A presença de livedo acrescenta uma dimensão extra à gravidade do quadro clínico.
Gravidez
É claro, a história principal da síndrome é a gravidez, onde a taxa de sucesso de partos saudáveis em gestações com LPA positiva subiu de menos de 15% para mais de 90%. Sem dúvida, o diagnóstico e tratamento desses casos tem sido um avanço significativo no mundo da obstetrícia.40
Sadly, todos nós que trabalhamos com a SAF cuidamos de pacientes com SAF (alguns dos quais sofreram abortos prematuros) que perderam um bebê no final da gravidez. Stillbirth.
Two years ago, The Times of London published a lead article entitled, “The Stillbirth Scandal”, highlighting the poor stillbirth figures in the U.K.41 Yet some cases of stillbirth in the aPL-positive women could have been prevented. Por exemplo, um estudo recente de Utah descobriu que a probabilidade de gravidezes aPL aumentou de três a cinco vezes.42
Testes aPL mais rotineiros na gravidez poderiam ajudar? Considerações de custo se aplicam. O aborto espontâneo é comum, e existem inúmeras causas. Assim, a recomendação atual é reservar o teste para aquelas mulheres com três ou mais abortos espontâneos. Isto parece duro. Talvez um simples processo de rastreio possa ajudar.
Eu sugeri que parte do rastreio inicial da parteira ou obstetra inclua um questionário simples em três partes:
- Tivesse uma trombose?
- Sofre de enxaqueca?
- Você tem um histórico familiar de doença auto-imune (ou seja, lúpus, AR, esclerose múltipla, doença da tiróide)?
Tenho a certeza que um questionário tão simples pode ajudar a identificar um pequeno grupo de risco.
Na maioria dos centros, assim que a mãe e o bebé são enviados para casa em segurança, não há acompanhamento a longo prazo. No entanto, muitas vezes, pacientes com SAF que apresentam, digamos, 40 anos de idade com um problema trombótico, dão um histórico de aborto espontâneo 20 anos antes. Em um mundo ideal, mulheres com abortos recorrentes merecem um acompanhamento regular a longo prazo. Mas o mundo está longe do ideal.
Lúpus & APS
Os primeiros estudos clínicos da APS foram realizados em clínicas de lúpus, e poderiam muito bem ter incluído “características de lúpus”. Talvez surpreendentemente, o tempo tenha mostrado pouca diferença entre o APS primário e o APS associado ao lúpus. Há, sem dúvida, algumas características clássicas do lúpus (por exemplo, endocardite Libman Sachs, derrame, convulsões) que estão mais provavelmente relacionadas à APL. Também parece provável que a positividade aPL no lúpus confere um maior índice de cronicidade.
A passagem do tempo também revelou um achado positivo: É muito incomum para pacientes com SAAF primária desenvolverem lúpus em anos posteriores.
O Grande 3
A associação entre síndrome de Hughes, Sjögren e hipotireoidismo é tão comum que eu levei a chamá-los de os 3 grandes. Clinicamente, é uma associação importante porque os sintomas clínicos das três condições – fadiga, circulação fria, dores e problemas de equilíbrio e memória – são comuns a todos os três. Da mesma forma, muitos destes pacientes estão sobrecarregados com o rótulo fibromialgia.
Cada uma das três síndromes interligadas pode responder bem ao tratamento – por exemplo, a clínica de Sjögren a hidroxicloroquina e assim por diante. Muitos destes pacientes estão nas minhas duas árvores de tratamento – salgueiro (aspirina) e cinchona (quinina).
Seronegativo APS
Credito que um dos benefícios do tempo passado no laboratório por um clínico estagiário é o reconhecimento de que muitos testes laboratoriais estão abertos à variação. Muitos, muitos estudos têm tentado avaliar a importância do título, classe de imunoglobulina, tripla ou dupla positividade, relevância de “outros” aPL como anti-fosfatidil-serina etc.43,44
Broadly, todos eles têm relevância, mas na clínica, alguns não se encaixam, como aqueles pacientes com todas as características clínicas da APS cujos testes de aPL permanecem doggedly negativos.
Há alguns anos, escrevemos um artigo introduzindo o termo SAF seronegativa, chamando a atenção para pacientes com características clínicas fortes de SAF, mas com testes negativos.45 O conceito remonta aos primórdios da AR seronegativa e do lúpus seronegativo – ambos os rótulos, embora baseados apenas na observação clínica, tiveram importantes consequências terapêuticas e prognósticas.
Três possíveis explicações para a SAF seronegativa são 1) o diagnóstico é incorreto (improvável em todos os casos); 2) os testes anteriormente positivos se tornaram negativos com o tempo (incomum em minha experiência); ou 3) novos testes são necessários.46
Talvez a razão mais potente para a abertura de mente sobre a SAF seronegativa venha de estudos familiares. Algumas semanas atrás, eu vi um par de gêmeos idênticos – o primeiro com APS seropositivo clássico, que mais tarde trouxe consigo a irmã gêmea (absolutamente) idêntica. A segunda gémea tinha conjuntos de sintomas idênticos, mas ao contrário da primeira gémea, ela teve testes de APS negativos. Ambos os pacientes responderam ao tratamento.
Após um ano, realizamos uma reunião de pacientes em nosso hospital. Na última reunião, organizamos um simples questionário anônimo com duas perguntas: Você é um paciente com APS ou um amigo/cônjuge? Você tem algum parente próximo (irmã, mãe, tia) com doença auto-imune (ou seja, lúpus, AR, tireóide, esclerose múltipla, APS)? O resultado: Sessenta por cento dos pacientes tinham uma história positiva de doenças auto-imunes em parentes próximos. Menos de 20% dos amigos/cônjuges responderam positivo.
Pode ser que minha própria experiência seja distorcida pelo viés de encaminhamento de famílias de pacientes com SAF – mas soropositivos ou não, a maioria dos pacientes com SAF soronegativa responde igualmente bem ao tratamento.
Se alguns desses indivíduos no estudo familiar tiveram, de fato, SAF soronegativa ainda eram potencialmente responsivos ao tratamento, então as possibilidades são intrigantes. Talvez uma porcentagem maior da nossa enxaqueca, acidente vascular cerebral jovem, pacientes jovens com angina possam se beneficiar de um olhar mais atento para mais pistas sobre a APS – o Schirmer seco, o livedo, a história familiar de doença auto-imune – por exemplo.
Aspecto do tratamento
Em muitos aspectos, é decepcionante confessar que 30 anos depois, há poucos tratamentos novos. A introdução dos novos anticoagulantes orais no tratamento da APS tem sido previsivelmente cautelosa, e é muito cedo para generalizar.47
Estatinas, IVIG e hidroxiclorquina foram lançados na mistura e, claro, a terapia celular anti-B recebeu anedotas favoráveis. Um estudo recente de Paris sugeriu que o sirolimo, usado em transplante renal, pode ter um efeito protetor sobre a vasculopatia induzida pela APS.48
>
Então, em 2016, o tratamento atual da APS ainda está largamente confinado à aspirina, clopidogrel, heparina e warfarin.
A aspirina de baixa dose, apesar de seus detratores, é, naturalmente, a primeira escolha em muitos pacientes com APS. Entretanto, o clopidogrel continua sendo uma alternativa útil em pacientes com gastrite ou asmáticos. Mas há um terceiro papel para o clopidogrel – importante no mundo real da medicina prática – ou seja, naqueles pacientes que, por qualquer razão, experimentaram a aspirina, sem benefício claro.
Heparina-baixo peso molecular a heparina tem, na maioria dos países, substituído em grande parte a velha heparina, e com ela, o medo de trombocitopenia e osteoporose tem desaparecido em grande parte. Este é um ponto importante a salientar, porque muitos praticantes estão relutantes em prolongar o uso da heparina.
Duas observações: Primeiro, um número de pacientes melhora drasticamente na heparina, só para se sentirem menos bem na warfarina.
Onde ir a seguir? Quando problemas de dosagem, resistência à warfarina e adesão são (espera-se) descartados, uma opção imediata é um retorno temporário à heparina. Em alguns casos, temporário se transformou em semi-longo prazo. Em nossa clínica APS temos algumas dezenas de pacientes que, por opção, permaneceram em heparina subcutânea por dois anos ou mais. Sim, eles sofreram hematomas, mas até agora, não temos visto pioras nos exames DEXA.
A segunda observação (e muito clínica) diz respeito a um ensaio de heparina. É uma observação regular que pacientes aPL/APS em heparina durante a gravidez são frequentemente livres de dores de cabeça durante os oito ou nove meses completos. Isto levou-nos a desenvolver uma ferramenta clínica – um ensaio terapêutico que nos tem mantido em boa posição. O ensaio é um curso de três ou quatro semanas de heparina TPM.49
Deixem-me um exemplo do seu uso: No paciente aPL/APS com dores de cabeça cada vez mais graves apesar da aspirina/clopidogrel (e com uma RM ao cérebro normal), um ensaio de 10.000 unidades de dalteparina (ou enoxaparina) durante três ou quatro semanas pode alcançar resultados substanciais. Primeiro, pode dar uma indicação surpreendentemente clara de que a anticoagulação é o caminho correcto. Em segundo lugar, no paciente traumatizado que tem estado no caminho familiar de múltiplas consultas especializadas, com sucesso clínico limite, pode ser um grande ponto de viragem – o primeiro sinal palpável de melhoria.
Warfarin-Não há muito a dizer sobre a warfarin. Tem sido vilipendiada pela mídia, mas continua sendo uma das drogas mais úteis em nosso armamentário. Warfarin, em termos simples, protege contra derrame e ataque cardíaco no APS.
Foi feita menção à necessidade freqüente de um INR mais alto em muitos pacientes com APS – especialmente aqueles com características neurológicas. Eu acredito fortemente no uso de máquinas de autoteste de INR sempre que possível em nossos pacientes.
Sadly, algumas clínicas anticoagulantes se opõem ao uso de máquinas de autoteste. Para mim, isto é errado. Veja o auto-teste de liberdade para diabéticos insulino-dependentes.
Como médicos, acredito que temos o dever (até que melhores, mais novos anticoagulantes se estabeleçam) de apoiar a warfarina como um remédio amplamente seguro e eficaz que salvou muitos milhares de vidas.
Em 2015, o tratamento atual da síndrome de Hughes ainda está amplamente confinado à aspirina, clopidogrel, heparina & warfarina.
Miscelânea
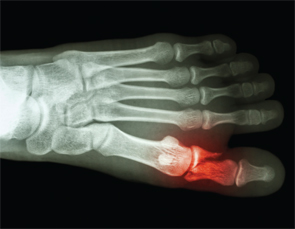
Fractura óssea espontânea está se tornando bem reconhecida após o relato de 27 fraturas espontâneas de metatarso pelo Dr. Shirish Sangle em pacientes com SAF.
Crédito Imagem: Puwadol Jaturawutthichai/.com
A Família – Não é surpresa que a história familiar seja uma pista importante na síndrome de Hughes. A doença auto-imune (particularmente a tiróide) surge regularmente como um diagnóstico nos familiares dos nossos pacientes. Mas com que frequência são diagnosticados estes casos familiares? Exemplos podem incluir a filha de 17 anos de um paciente com SAF que sofre de dor de cabeça e febre glandular, o irmão com esclerose múltipla ou a mãe e a tia de um paciente com SAF recém-diagnosticado que sofreu um acidente vascular cerebral no início dos 40 anos.
Não é inconcebível que a SAF tenha mudado o curso da história, como no caso relatado pelo meu amigo, Dr. Gerald Weissmann, da Rainha Ana da Inglaterra, que teve 17 gestações fracassadas e morreu sem filhos, trazendo assim o fim do reinado Stuart e o início dos Hanoverianos – com George III, impostos da Colônia Americana, a revolução e o nascimento dos EUA.50
A descendência – Até hoje, a maioria dos estudos tem sugerido que a descendência de mães aPL-positivas não tem grandes efeitos adversos (a não ser, talvez, as características herdadas do APS, que se desenvolveram mais tarde, em alguns casos). No entanto, alguns relatos preocupantes de casos de problemas fetais e neonatais indicam a necessidade de mais estudos. Os estudos em andamento das Drs. Anne Parke, Angela Tincani, Maria Claire Boffa e outras irão, a seu tempo, fornecer alguns destes dados em falta.51,52
Classificação vs. diagnóstico-
Doutor, eu ficaria grato se você pudesse aconselhar sobre esta paciente. Ela desenvolveu uma trombose na pílula anticoncepcional oral. Ela teve um teste positivo para a PL, mas não teve um teste repetido 12 semanas depois.
Como no caso do lúpus, os critérios de classificação às vezes se confundem com o diagnóstico. Muitos pacientes não vêm armados com testes “com 12 semanas de intervalo” (este critério foi introduzido para cobrir o risco de uma infecção intercorrente poder ter levado a um teste positivo transitório para a LPA – não um fator importante na nossa avaliação deste paciente).
Tem sido feitas considerações financeiras, como no seguinte estudo de Beirute, Líbano.
“Apenas 50,5% tiveram tanto a LCA como a LA testadas. … O custo de cada teste foi de cerca de US$50 para o paciente. … Resta saber se o custo do teste pode explicar parcialmente a percentagem muito pequena de pacientes que se submeteram a um teste de confirmação de seguimento”
>
A passagem do tempo também revelou um achado positivo: É muito raro que pacientes com SAF primária desenvolvam lúpus em anos posteriores.
O reconhecimento das muitas manifestações não-trombóticas da SAF aumentou a importância de se separar o diagnóstico da classificação. Talvez os avanços laboratoriais na medição de potenciais marcadores de risco venham, com o tempo, em nosso auxílio.44
O medo de voar- Esta anedota clínica aparece regularmente na minha clínica. Tanto que eu acredito que ela precisa de mais estudos. Alguns dos meus pacientes com APS, nomeadamente antes do início do tratamento, sofrem de um prolongado jet lag após um voo de longo curso, com fadiga, dor de cabeça e confusão, por vezes com duração de dias.
Interessantemente, uma vez iniciado com sucesso o tratamento com heparina ou warfarina, este fenómeno desaparece. Não se sabe se estes sintomas estão relacionados com uma hipoxia cerebral leve, secundária a uma ligeira redução da pressão na cabine. No entanto, alguns dos meus pacientes com SAF irão complementar o tratamento com aspirina antes de um voo de longo curso com uma injecção de heparina TPM. Embora o efeito placebo possa ser considerável, estou suficientemente impressionado com a experiência clínica destes pacientes (observadores) para acreditar que o fenômeno do jet lag prolongado em muitos dos nossos pacientes é muito real.
O Futuro – No 14º Congresso Internacional de Anticorpos Antifosfolipídicos, realizado no Rio de Janeiro em 2013, foi-me pedido que fizesse minhas previsões sobre o futuro da APS.23 Em resumo, eu acredito:
- Os testes de APS tornar-se-ão mundiais e rotineiros;
- Os kits de testes de APS de venda livre tornar-se-ão disponíveis;
- Um subconjunto substancial de pessoas que sofrem de enxaqueca terá uma nova esperança;
- APS será reconhecido como a principal ligação entre enxaqueca e enxaqueca;
- Ataques cardíacos em mulheres jovens (especialmente menores de 45 anos) serão reduzidos;
- Ataques cardíacos em mulheres menores de 45 anos serão reduzidos;
- Alguns casos de doença arterial acelerada serão reconhecidos como sendo associados à LPA (não tratada);
- Alguns casos de perda de memória são tratáveis;
- A LPA continuará a ter um efeito profundo na nossa avaliação clínica e no tratamento do lúpus; e
- Finalmente, voltando ao tema de abertura, a incidência de natimorto será reduzida, graças, em parte, a uma abordagem mais proactiva ao teste de LPA na gravidez.
Para repetir uma frase retirada do artigo de 1983:1
Para aqueles de nós endurecidos no niilismo por anos de estudo de vários auto-anticorpos no LES, há uma rara sensação de excitação com as implicações das associações agora relatadas.
>
Trinta anos depois, essa excitação clínica permanece sem limites.
 Graham R.V. Hughes, MD, FRCP, é um reumatologista consultor e chefe do London Lupus Centre. Ele treinou no The London Hospital, e passou dois anos em Nova York trabalhando na introdução do teste de DNA vinculante, sob a liderança do Dr. Charles Christian. Em 1971, ele abriu uma clínica especializada em Londres, lidando exclusivamente com lúpus e doenças relacionadas. Ele é fundador e editor da revista internacional Lúpus. Em 1983, ele descreveu a síndrome antifosfolipídica e, em 1991, recebeu o prêmio ILAR (world research) por este trabalho. Outras honras incluem Doutor Honoris Causa nas Universidades de Marselha e Barcelona, e Mestre do ACR.
Graham R.V. Hughes, MD, FRCP, é um reumatologista consultor e chefe do London Lupus Centre. Ele treinou no The London Hospital, e passou dois anos em Nova York trabalhando na introdução do teste de DNA vinculante, sob a liderança do Dr. Charles Christian. Em 1971, ele abriu uma clínica especializada em Londres, lidando exclusivamente com lúpus e doenças relacionadas. Ele é fundador e editor da revista internacional Lúpus. Em 1983, ele descreveu a síndrome antifosfolipídica e, em 1991, recebeu o prêmio ILAR (world research) por este trabalho. Outras honras incluem Doutor Honoris Causa nas Universidades de Marselha e Barcelona, e Mestre do ACR.
- Hughes GR. Trombose, aborto, doença cerebral e o anticoagulante lúpus. Br Med J (Clin Res Ed). 1983 Oct 15;287(6399):1088-1089.
- Harris EN, Gharavi AE, Boey ML, et al. Anticardiolipina em anticorpos: Detecção por radioimunoensaio e associação com trombose no LES. Lanceta. 1983 Nov 26;2(8361):1211-1214.
- Boey ML, Colaco CB, Gharavi AE, et al. Thrombosis in SLE: Striking association with the presence of circulating lupus anticoagulant. Br Med J (Clin Res Ed). 1983 Oct 8;287:1021-1023.
- Hughes GR. A oração Prosser White 1983: Doença do tecido conjuntivo e da pele. Clin Exp Dermatol. 1984 Nov;9(6):535-544.
- Asherson RA, Mackworth-Young CG, Boey ML, Hughes GRV. Hipertensão pulmonar em lúpus eritematoso sistêmico. Br Med J (Clin Res Ed). 1983 Oct 8;287(6398):1024-1025.
- Derue GJ, Englert HJ, Harris EN, et al. Perda fetal em lúpus sistêmico: Associação com anticorpos anticardiolipina. J Obsteto Gynaecol. 1985;5(4):207-209.
- Hughes GR, Harris NN, Gharavi AE. A síndrome anticardiolipina. J Rheumatol. 1986 Jun;13(3):486-489.
- Hughes GR. Hughes’ syndrome: A síndrome de anticardiolipina. Uma visão histórica. Lupus. 1998;7 Suppl 2:S1-S4.
- Carecchio M, Cantello R, Comi C. Revisiting the molecular mechanism in antiphospholipid syndrome: Beyond vascular damage. J Immunol Res. 2014;2014:239398.
- Bluestein HG, Zvaifler NJ. Anticorpos linfocitotóxicos reativos cerebrais no soro de pacientes com LES. J Clin Invest. 1976 Fev;57(2):509-516.
- Bresnihan B, Oliver N, Grigor R, Hughes GR. Brain-reactivity of linmphocytotoxic anitibodies in systemic lupus erythematosus with and without cerebral involvement. Clin Exp Immunol. 1977 Dez;30(3):333-337.
- Bresnihan B, Hohmeister R, Cutting J, et al. The neuropsychiatric disorder in SLE: Evidence for both vascular and immune mechanisms. Ann Rheum Dis. 1979 Aug;38(4):301-306.
- Denburg SD, Behmann SA, Carbotte RM, et al. Antígenos linfocitários no lúpus eritematoso neuropsiquiátrico sistêmico. Relação das especificidades dos anticorpos linfocitários com a doença clínica. Artrite Rheum. 1994 Mar;37(3):369-375.
- Harris EN, Gharavi AE, Asherson RA, et al. Enfarte cerebral no LES. Associação com anticorpos anticardiolipina. Clin Exp Rheumatol. 1984 Jan-Mar;2(1):47-51.
- Navarrete MG, Brey RL, Levine SR. “Cerebral disease in the antiphospholipid syndrome” em Hughes Syndrome-Antiphospholipid Syndrome. Khamashta MA, ed. Springer, London: 2000.
- Sanna G, Bertolaccini ML, Cuadrado MJ, et al. Envolvimento do sistema nervoso central na síndrome antifosfolipídica (Hughes). Reumatologia (Oxford). 2003 Fev;42(2):200-213.
- Etminan M, Takkouche B, Isorna FC, Samii A. Risco de acidente vascular cerebral isquêmico em pessoas com enxaqueca: Revisão sistêmica e meta-análise de estudos observacionais. BMJ. 2005 Jan 8;330(7482):63.
- Nencini P, Baruffi MC, Abbate R, et al. Lupus anticoagulante e anticorpos anticardiolipina em adultos jovens com isquemia cerebral. Acidente vascular cerebral. 1992 Fev;23(2):189-193.
- Hughes GR. Síndrome antifosfolipídica, enxaqueca e acidente vascular cerebral. Lúpus. 2010 abr;19(5):555-556.
- Mackworth-Young CG, Hughes GR. Epilepsia: Um sintoma precoce de lúpus eritematoso sistémico. J Neurol Neurosurg Psychiatry. 1985 Fev;48(2):185.
- Cimaz R, Meroni PL, Shoenfeld Y. Epilepsia como parte do lúpus eritematoso sistêmico e síndrome antifosfolipídica sistêmica (síndrome de Hughes). Lúpus. 2006;15(4):191-194.
- Hughes GR. “Epilepsia diplomática” em Understanding Hughes Syndrome. Springer-Verlag, Londres: 2009.
- Hughes GR. Síndrome de Hughes/APS. 30 anos depois, o que aprendemos? Palestra de abertura no 14º Congresso Internacional sobre anticorpos antifosfolipídicos. Rio de Janeiro, outubro de 2013. Lúpus. 2014;23:400-406.
- Cuadrado MJ, Khamashta MA, Ballesteros A, et al. As manifestações neurológicas da síndrome de Hughes (antifosfolipídeo) podem ser distinguidas da esclerose múltipla? Análise de 27 pacientes e revisão da literatura. Medicina (Baltimore). 2000 Jan;79(1):57-68.
- Hughes GR. Enxaqueca, perda de memória, e “esclerose múltipla”. Características neurológicas da síndrome antifosfolipídica (Hughes). Postgrad Med J. 2003 Fev;79(928):81-83.
- Uthman I, Noureldine MH, Berjawi A, et al. Síndrome de Hughes e esclerose múltipla. Lúpus. 2015 Fev;24(2):115-121.
- Cervera R, Asherson RA, Font J, et al. Chorea na síndrome antifosfolipídica. Características clínicas, radiológicas e imunológicas de 50 pacientes de nossas clínicas e da literatura recente. Medicina (Baltimore). 1997 May;76(3):203-212.
- Baizabal-Carvallo JF, Bonnet C, Jankovic J. Movement disorders in systemic lupus erythematosus and the antiphospholipid syndrome. J Transmissão neural (Viena). 2013 Nov;120(11):1579-1589.
- Schofield JR, Blitshteyn S, Shoenfeld Y, et al. Síndrome de taquicardia postural (POTS) e outros distúrbios autonômicos na síndrome antifosfolipídica (Hughes) (SAF). Lúpus. 2014 Jun;23(7):697-702.
- Sangle S, D’Cruz DP, Khamashta MA, et al. Anticorpos antifosfolipídicos, lúpus eritematoso sistêmico e fraturas metatarsianas não-traumáticas. Ann Rheum Dis. 2004 Oct;63(10):1241-1243.
- Greco TP1, Conti-Kelly AM, Greco T Jr., et al. Anticorpos antifosfolípidos mais recentes predizem resultados adversos em pacientes com síndrome coronariana aguda. Am J Clin Pathol. 2009 Out;132(4):613-620.
- Urbanus RT, Siegerink B, Roest M, et al. Anticorpos antifosfolípidos e risco de infarto do miocárdio e acidente vascular cerebral isquêmico em mulheres jovens no estudo RATIO: Um estudo de caso-controlo. Lancet Neurol. 2009 Nov;8(11):998-1005.
- Nair S, Khamashta MA, Hughes GR. Síndrome X e síndrome de Hughes. Lúpus. 2002;11(5):332.
- Sangle SR, Jan W, Lau IS, et al. Estenose da artéria celíaca e síndrome dos anticorpos antifosfolipídicos (Hughes). Clin Exp Rheumatol. 2006 May-Jun;24(3):349.
- Mackworth-Young CG, Melia WM, Harris EN, et al. The Budd-Chiari syndrome. Possível papel patogénico dos anticorpos antifosfolípidos. J Hepatol. 1986;3(1):83-86.
- Hanouna G, Morel N, Le Thi Huong D, et al. Síndrome antifosfolipídica catastrófica e gravidez: Uma experiência de 13 casos. Reumatologia (Oxford). 2013 set;52(9):1635-1641.
- Sangle SR, D’Cruz DP, Jan W, et al. Estenose da artéria renal na síndrome antifosfolipídica (Hughes) e hipertensão arterial. Ann Rheum Dis. 2003 Out;62(10):999-1002.
- Englert HJ, Loizou S, Derue GG, et al. Clinical and Immunological features of livedo reticularis in lupus. Am J Med. 1989 Out;87(4):408-410.
- Sangle SR, D’Cruz DP. Livedo reticularis: Um enigma. Isr Med Assoc J. 2015 Fev;17(2):104-107.
- Ateka-Barrutia O, Khamashta MA. O desafio da gravidez para pacientes com LES. Lúpus. 2013 Out;22(12):1295-1308.
- Hughes GR. O escândalo do nado-morto. Lúpus. 2013 Jul;22(8):759-760.
- Silver RM, Parker CB, Reddy UM, et al. Anticorpos antifosfolípidos na nado-morto. Obsteto Gynecol. 2013 Set;122(3):641-657.
- Rodriguez-Garcia JL, Bertolaccini ML, Cuadrado MJ, et al. Manifestações clínicas da síndrome antifosfolipídica (SAF) com e sem anticorpos antifosfolipídicos (a chamada ‘SAF seronegativa’). Ann Rheum Dis. 2012 Fev;71(2):242-244.
- Meroni PL, Chighizab CB, Rovelli F, et al. Síndrome antifosfolipídica em 2014: Mais manifestações clínicas, novos agentes patogénicos e biomarcadores emergentes. Artrite Res Ther. 2014;16(2):209.
- Hughes GR, Khamashta MA. Síndrome seronegativa antifosfolipídica. Ann Rheum Dis. 2003 Dez;62(12):1127.
- Rodguez-Garcia JL, Bertolaccini ML, Cuadrado MJ, et al. Manifestações clínicas da síndrome antifosfolipídica (SAF) com e sem anticorpos antifosfolipídicos. Ann Rheum Dis. 2012 Fev;71(2):242-244.
- Giles I, Khamashta M, D’Cruz D, et al. A new dawn of anticoagulation for patients with antiphospholipid syndrome. Lúpus. 2012 Out;21(12):1263-1265.
- Canuad G, Bienaimé C, Taborin F, et al. Inibição da via mTORC na síndrome antifosfolipídica. Novo Eng J Med. 2014 Jul 24;371(4):303-312.
- Hughes GR. Heparina, anticorpos antifosfolipídicos e o cérebro. Lúpus. 2012 Set;21(10):1039-1040.
- Lúpus de Weissmann G. Queen Anne: Fosfolípidos e o curso do império. FASEB J. 2014 Abr;28(4):1527-1530.
- Mekinian A, Lachassinne E, Nicaise-Roland P, et al. Registro europeu de bebês nascidos de mães com síndrome antifosfolipídica. Ann Rheum Dis. 2013 Fev;72(2):217-222.
- Nalli C, Iodice A, Andreoti L, et al. Crianças nascidas de mães com LES e APS. Lúpus. 2014 Out;23(12):1246-1248.
- Major S, Pashayan N, Atweh S, et al. Padrões de prática da síndrome antifosfolipídica em um hospital universitário no Líbano. Lúpus. 2002;11(11):759–764.