Von Joan M. Bathon, M.D. Aktualisiert im Dezember 2011 von Rebecca L. Manno, MD, MHS
- Pharmakologische Therapien
- Intraartikuläre Therapien
- Nichtpharmakologische Behandlung
- chirurgische Behandlung
- Funktionsbewertung
- Zukunftsperspektiven
- Diskussion über spezifische COX-2-Inhibitoren
Die derzeitige Behandlung der OA beschränkt sich auf die Kontrolle der Symptome. Zurzeit gibt es keine pharmakologischen Wirkstoffe, die das Fortschreiten der OA verzögern oder die OA verhindern können. Dies ist ein grundlegender und wichtiger Bereich der aktuellen Forschung. Im Jahr 2011 konzentriert sich die Behandlung auf die Linderung der Schmerzen, die Erhaltung der Lebensqualität und den Erhalt der funktionellen Unabhängigkeit.
Pharmakologische Therapie
1) Acetaminophin: Mehrere Studien haben gezeigt, dass Paracetamol bei der kurzfristigen Behandlung von OA-Schmerzen besser als Placebo und gleichwertig mit nichtsteroidalen Antirheumatika (NSAR) ist. Derzeit ist Paracetamol (bis zu 4.000 mg täglich) das empfohlene erste Analgetikum der Wahl bei symptomatischer OA. (ACR-Leitlinien – Leitlinien für die medizinische Behandlung der Knie-OA) Viele Patienten benötigen jedoch schließlich NSAIDs oder stärkere Analgetika zur Schmerzkontrolle.
2) Nicht-steroidale Antirheumatika (NSAIDs): NSAIDs sind schon seit langem ein wichtiges Mittel zur Behandlung der Symptome von OA. Der Mechanismus, durch den NSAIDs ihre entzündungshemmende und schmerzlindernde Wirkung entfalten, beruht auf der Hemmung des Prostaglandin-bildenden Enzyms Cyclooxygenase (COX). Neben ihrem entzündlichen Potenzial tragen Prostaglandine auch zu wichtigen homöostatischen Funktionen bei, wie der Aufrechterhaltung der Magenschleimhaut, der Nierendurchblutung und der Thrombozytenaggregation. Eine Verringerung des Prostaglandinspiegels in diesen Organen kann zu den bekannten Nebenwirkungen herkömmlicher nicht-selektiver NSAR (Ibuprofen, Naprosyn, Indomethacin) führen, d. h. zu Magengeschwüren, Niereninsuffizienz und verlängerter Blutungszeit. Ältere Menschen sind einem höheren Risiko für diese Nebenwirkungen ausgesetzt. Weitere Risikofaktoren für NSAID-induzierte gastrointestinale Blutungen sind eine frühere Magengeschwürerkrankung und die gleichzeitige Einnahme von Steroiden. Zu den möglichen Nierentoxizitäten von NSAIDs gehören Azotämie, Proteinurie und Nierenversagen, das einen Krankenhausaufenthalt erfordert. Auch hämatologische und kognitive Anomalien wurden im Zusammenhang mit verschiedenen NSAIDs berichtet. Daher sollten bei älteren Patienten und bei Patienten mit einer dokumentierten Vorgeschichte von NSAID-induzierten Geschwüren traditionelle nicht-selektive NSAIDs mit Vorsicht eingesetzt werden, in der Regel in niedrigerer Dosis und in Verbindung mit einem Protonenpumpenhemmer. Bei älteren Menschen sollte die Nierenfunktion überwacht werden. Darüber hinaus wird eine prophylaktische Behandlung zur Verringerung des Risikos von gastrointestinalen Ulzerationen, Perforationen und Blutungen bei Patienten > 60 Jahren empfohlen mit: einer Vorgeschichte von Magengeschwüren, einer voraussichtlichen Therapiedauer von > 3 Monaten, einer mäßigen bis hohen Dosis von NSAIDs und gleichzeitiger Einnahme von Kortikosteroiden. Die Entwicklung selektiver Cyclooxygenase-2 (COX-2)-Inhibitoren bietet eine Strategie zur Behandlung von Schmerzen und Entzündungen, die wahrscheinlich weniger toxisch für den Magen-Darm-Trakt ist.
3) COX-2-Inhibitoren: Cyclooxygenase-2 (COX-2)-Hemmer sind eine Klasse von NSAIDs), die vor kurzem von der Food and Drug Administration (FDA) zugelassen wurden. Diese spezifischen COX-2-Hemmer sind wirksam gegen die Schmerzen und Entzündungen bei OA. Ihr theoretischer Vorteil ist jedoch, dass sie deutlich weniger Toxizität verursachen als herkömmliche NSAIDs, insbesondere im Magen-Darm-Trakt. NSAIDs üben ihre entzündungshemmende Wirkung in erster Linie durch die Hemmung eines Enzyms namens Cyclooxygenase (COX) aus, das auch als Prostaglandin (PG)-Synthase bekannt ist. COX katalysiert die Umwandlung des Substratmoleküls Arachidonsäure in Prostanoide.
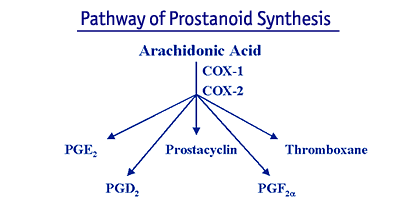
Prostanoide bestehen aus den Prostaglandinen E, D und F2a, Prostacyclin und Thromboxan. Die wichtigsten entzündungsfördernden vasoaktiven Prostanoide sind PGE2 und Prostazyklin. Thromboxan ist entscheidend für die Blutplättchengerinnung, während PGD2 an allergischen Reaktionen und PGF2a an der Uteruskontraktion beteiligt ist.
4) Andere orale Analgetika: Für Patienten, die NSAIDs oder COX-2-Hemmer nicht vertragen, können andere Analgetika allein oder in Kombination geeignet sein. Tramadol, ein Nicht-NSAID/COX2-Schmerzmittel, das nicht zu den Opioiden gehört, kann allein oder in Kombination mit Paracetamol wirksam sein, um Schmerzsymptome zu lindern. Opioide sollten aufgrund ihrer zahlreichen Nebenwirkungen wie Verstopfung, Schläfrigkeit und Missbrauchspotenzial nur als letztes Mittel zur Schmerzbehandlung eingesetzt werden, häufig in späten Krankheitsstadien.
5) Topische Wirkstoffe: Zu den topischen analgetischen Therapien gehören topische Capsaicin- und Methylsalicylat-Cremes. Es gibt ein von der FDA zugelassenes topisches NSAID für die Behandlung von OA, Diclofenac-Gel, das besonders für Patienten nützlich sein kann, die die gastrointestinalen Nebenwirkungen von NSAIDs nicht vertragen.
6) Intraartikuläre Therapien: Der umsichtige Einsatz von intraartikulären Glukokortikoid-Injektionen ist für OA-Patienten geeignet, die orale Analgetika und entzündungshemmende Mittel nicht vertragen oder deren Schmerzen durch diese nicht gut kontrolliert werden. Periartikuläre Injektionen können Bursitis oder Tendinitis, die mit OA einhergehen können, wirksam behandeln. Wenn vier oder mehr intraartikuläre Injektionen erforderlich sind, deutet dies auf die Notwendigkeit eines orthopädischen Eingriffs hin. Die intraartikuläre Injektion von Hyaluronatpräparaten hat sich in mehreren kleinen klinischen Studien als schmerzlindernd bei OA im Knie erwiesen. Diese Injektionen werden in einer Serie von 3 oder 5 wöchentlichen Injektionen (je nach Präparat) verabreicht und können die Schmerzen bei einigen Patienten bis zu 6 Monate lang lindern.
Nicht-pharmakologische Behandlung
Eine Gewichtsreduktion bei übergewichtigen Patienten kann die Schmerzen nachweislich deutlich lindern, vermutlich durch eine Verringerung der biomechanischen Belastung der Gelenke, die das Gewicht tragen. Auch körperliche Betätigung hat sich bei der Behandlung von OA als sicher und vorteilhaft erwiesen. Es hat sich gezeigt, dass die Belastung und Mobilisierung der Gelenke für die Integrität der Gelenke unerlässlich ist. Darüber hinaus kann eine Schwäche des Quadrizeps, die sich früh bei OA entwickelt, unabhängig davon zu einer fortschreitenden Schädigung des Gelenks beitragen. Mehrere Studien an älteren Erwachsenen mit symptomatischer Knie-OA haben gezeigt, dass sich die körperliche Leistungsfähigkeit, die Schmerzen und die von ihnen selbst angegebene Behinderung nach 3 Monaten Aerobic- oder Widerstandstraining deutlich verbessert haben. Andere Studien haben gezeigt, dass Widerstandskrafttraining den Gang, die Kraft und die Gesamtfunktion verbessert. Aktivitäten mit geringer Belastung, einschließlich Wasserwiderstandsübungen oder Fahrradtraining, können den peripheren Muskeltonus und die Kraft sowie die kardiovaskuläre Ausdauer verbessern, ohne die Gelenke übermäßig zu belasten oder zu verletzen. Studien an älteren Menschen, die in Pflegeheimen und in der Gemeinde leben, zeigen deutlich, dass ein weiterer wichtiger Nutzen von Bewegung darin besteht, die Zahl der Stürze zu verringern.
Chirurgisches Management
Patienten, bei denen Funktion und Mobilität trotz maximaler medizinischer Therapie beeinträchtigt bleiben, und solche, bei denen das Gelenk strukturell instabil ist, sollten für einen chirurgischen Eingriff in Betracht gezogen werden. Patienten, bei denen die Schmerzen ein inakzeptables Ausmaß erreicht haben – d. h. Schmerzen in Ruhe und/oder in der Nacht – sollten ebenfalls für einen chirurgischen Eingriff in Betracht gezogen werden. Zu den chirurgischen Optionen gehören Arthroskopie, Osteotomie und Arthroplastik. Die arthroskopische Entfernung intraartikulärer loser Körper und die Reparatur degenerativer Menisken kann bei einigen Patienten mit Knie-OA angezeigt sein. Die Tibia-Osteotomie ist eine Option für einige Patienten, die eine relativ geringe Varus-Angulation (weniger als 10 Grad) und eine stabile Bandunterstützung haben. Eine Knie-Totalendoprothese wird für Patienten mit schwerer Varus- oder Valgusdeformität und Bandinstabilität empfohlen. Eine Arthroplastik ist auch bei Patienten indiziert, die nach einer Tibia-Osteotomie keine wirksame Schmerzlinderung erfahren haben, sowie bei Patienten mit fortgeschrittener Hüft-OA. Ideale Operationskandidaten sind Patienten, die noch keine nennenswerte Muskelschwäche, allgemeine oder kardiovaskuläre Dekonditionierung entwickelt haben und die den Belastungen einer Operation medizinisch gewachsen wären. Im Gegensatz dazu kann bei Patienten mit erheblichen kognitiven Beeinträchtigungen oder symptomatischen kardiopulmonalen Erkrankungen realistischerweise keine volle Mobilität und Funktion erwartet werden, da diese Bedingungen die postoperative Rehabilitation behindern können.
Funktionsbewertung
Es gibt mehrere Fragebögen, die sich als validierte, zuverlässige Forschungsinstrumente zur Bewertung der funktionellen Ergebnisse bei Patienten mit Arthritis etabliert haben. Dazu gehören der Lequesne-Index, die Western Ontario McMaster Arthritis Scale (WOMAC), Aktivitäten des täglichen Lebens (ADL) usw. Mehrere leistungsbasierte Funktionstests können jedoch schnell und einfach in der Praxis durchgeführt werden und sind für die Vorhersage einer drohenden Behinderung möglicherweise aussagekräftiger als direkte Fragen zu Behinderung und Beeinträchtigung. Zu diesen Tests gehören die Griffkraft, das Gehen auf Zeit, das sequentielle Stehen auf dem Stuhl und andere, die unten aufgeführt sind.

Diese Tests können dem Arzt wertvolle Informationen über den aktuellen Funktionszustand des Patienten liefern und auch dazu dienen, die Verschlechterung der Funktion zu beurteilen.
Future Directions
Osteoarthritis ist die häufigste Gelenkerkrankung bei älteren Menschen. Krankheitsmarker, die eine frühe Erkrankung erkennen, und Mittel, die das Fortschreiten der Krankheit verlangsamen oder aufhalten, sind dringend erforderlich. Die derzeitige Behandlung sollte eine sichere und angemessene Schmerzlinderung durch systemische und lokale Therapien sowie medizinische und rehabilitative Maßnahmen umfassen, die eine Verschlechterung der Funktion begrenzen. Die Forschung konzentriert sich weiterhin auf die Pathophysiologie der OA, da wir Strategien benötigen, um das Fortschreiten der OA zu verlangsamen oder den Prozess umzukehren.