General treatment of nonhealing wounds
Assessess the entire patient
Succesvolle behandeling van moeilijke wonden vereist beoordeling van de gehele patiënt en niet alleen van de wond. Systemische problemen belemmeren vaak de wondgenezing; omgekeerd kunnen niet-genezende wonden een voorbode zijn van systemische pathologie.
Raadpleeg de negatieve effecten van endocriene aandoeningen (bijv. diabetes, hypothyreoïdie), hematologische aandoeningen (bijv. anemie, polycythemie, myeloproliferatieve aandoeningen), cardiopulmonale problemen (bijv, chronisch obstructieve longziekte, congestief hartfalen), GI-problemen die ondervoeding en vitaminetekorten veroorzaken, obesitas, en perifere vasculaire pathologie (bv. atherosclerotische ziekte, chronische veneuze insufficiëntie, lymfoedeem).
Karakteriseer de wond
Beoordeel het volgende: (1) de grootte en diepte van de wond en de mate van ondermijning, (2) het uiterlijk van het wondoppervlak – is het necrotisch of levensvatbaar, (3) de hoeveelheid en de kenmerken van het wondexsudaat, en (4) de status van het periwondweefsel (bv. gepigmenteerd, littekenvorming, atrofisch, cellulitisch).
Zorg voor adequate oxygenatie
De gebruikelijke reden voor onvoldoende weefseloxygenatie is lokale vasoconstrictie als gevolg van sympathische overactiviteit. Dit kan optreden door een tekort aan bloedvolume, onverlichte pijn of hypothermie, vooral bij de distale delen van de extremiteiten.
Zorg voor adequate voeding
Adequate voeding is een vaak over het hoofd geziene vereiste voor normale wondgenezing. Pak eiwit-calorie ondervoeding en tekorten aan vitaminen en mineralen aan.
Onvoldoende eiwit-calorie voeding, zelfs na slechts een paar dagen van uithongering, kan de normale wondgenezing schaden. Voor gezonde volwassenen bedraagt de dagelijkse voedingsbehoefte ongeveer 1,25-1,5 g eiwit per kilogram lichaamsgewicht en 25-30 calorieën/kg. Deze behoeften kunnen echter toenemen bij patiënten met omvangrijke wonden.
Verdenk ondervoeding bij patiënten met chronische ziekten, onvoldoende maatschappelijke ondersteuning, multisystemisch trauma, of GI- of neurologische problemen die de orale inname kunnen belemmeren. Eiwittekort komt voor bij ongeveer 25% van alle gehospitaliseerde patiënten. Vaak kan een grondig lichamelijk onderzoek tekenen van ondervoeding onthullen, zoals tijdelijke vermagering, verlies van subcutaan vet, enkel/sacraal oedeem, geprononceerde sleutelbeenderen.
Chronische ondervoeding kan worden gediagnosticeerd met behulp van antropometrische gegevens om het werkelijke en ideale lichaamsgewicht te vergelijken en door het observeren van lage serumalbuminespiegels. Serum prealbumine is gevoelig voor relatief acute ondervoeding omdat de halfwaardetijd 2-3 dagen is (versus 21 dagen voor albumine). Een serum prealbuminegehalte van minder dan 16-17 g/dL wijst op enige mate van ondervoeding, terwijl een gehalte van minder dan 10 g/dL wijst op ernstige eiwit-calorie ondervoeding.
Vitamine- en mineralendeficiënties moeten ook worden gecorrigeerd. Vitamine A-deficiëntie vermindert de hoeveelheid fibronectine op het wondoppervlak, waardoor de chemotaxis van de cellen, de adhesie en het weefselherstel afnemen. Vitamine C is nodig voor de hydroxylering van proline en de daaropvolgende collageensynthese.
Vitamine E, een vetoplosbare antioxidant, hoopt zich op in celmembranen, waar het meervoudig onverzadigde vetzuren beschermt tegen oxidatie door vrije radicalen, lysosomen stabiliseert, en de collageensynthese remt. Vitamine E remt de prostaglandinesynthese door te interfereren met fosfolipase-A2-activiteit, en is dus ontstekingsremmend. Vitamine E-suppletie kan de vorming van littekens verminderen.
Zink is een bestanddeel van ongeveer 200 enzymen in het menselijk lichaam, waaronder DNA-polymerase, dat nodig is voor de celproliferatie, en superoxide-dismutase, dat superoxide-radicalen wegvangt die tijdens debridement door leukocyten worden geproduceerd.
Behandel onderliggende infectie
Meldingen zijn wondinfectie versus kolonisatie en osteomyelitis.
Een positieve wondkweek bevestigt niet dat er sprake is van een wondinfectie. Opportunistische micro-organismen kunnen elke wond koloniseren. Wondexsudaat, dat van nature bacteriedodend is, remt de verspreiding van oppervlaktebesmetting om een diepe wondinfectie te worden. Wanneer er echter sprake is van ischemie van de wond of een systemische aantasting van het immuunsysteem, vermeerderen pathogene micro-organismen zich totdat een te hoge concentratie bacteriën in de wond genezing onmogelijk maakt. Dit is de voorbode van een echte wondinfectie. Multiresistente organismen komen steeds vaker voor.
Stinkende drainage, een spontaan bloedend wondbed, brokkelig weefsel, verhoogde niveaus van wondexsudaat, toenemende pijn, omringende cellulitis, crepitus, necrose, fasciitis, en regionale lymfadenopathie kenmerken de geïnfecteerde wond. Koorts, koude rillingen, malaise, leukocytose en een verhoogde erytrocytenbezinkingssnelheid zijn veel voorkomende systemische manifestaties van wondinfectie.
Wondinfectie vereist chirurgisch debridement en passende systemische antibiotische therapie. Topische antiseptica worden gewoonlijk vermeden omdat ze de wondgenezing verstoren door cytotoxiciteit voor genezende cellen.
Het bewijzen van de afwezigheid van osteomyelitis is vaak even lastig als het vaststellen van de aanwezigheid ervan. Hoewel osteomyelitis gepaard kan gaan met koorts, malaise, chronische vermoeidheid en een beperkt bewegingsbereik van de getroffen extremiteit, presenteren patiënten zich vaak alleen met een niet-genezende wond of een chronisch drainerend sinuskanaal dat een bot of gewricht bedekt.
Plakke röntgenfoto’s, CT-scans, radionuclide botscans en MRI’s spelen een rol bij de workup van osteomyelitis. Maar al te vaak is zelfs een uitgebreide beeldvormende evaluatie niet diagnostisch. Daarom mogen negatieve bevindingen bij radiologisch onderzoek de arts er niet van weerhouden een curettage uit te voeren van verdacht bot dat ten grondslag ligt aan een chronische drainerende wond.
Osteomyelitis wordt behandeld met chirurgische curettage en geschikte systemische antibiotica. Zorg voor een wondbed dat bevorderlijk is voor de wondgenezing.
Debrideer niet-vitaal weefsel operatief en met de juiste irrigatie. Significante hoeveelheden niet-levensvatbaar en fibropurulent weefsel moeten operatief worden verwijderd.
Initieel agressief debridement in de operatiekamer met de patiënt onder plaatselijke verdoving met sedatie of onder regionale of algehele anesthesie is vaak verstandig. Het daaropvolgende debridement in een poliklinische setting kan worden uitgevoerd met behulp van topische lidocaïne gel of spray anesthesie en door voorzichtige excisie met behulp van een irisschaar en tang of door te schrapen met een curette.
Verandering van verband vereist een schone maar niet noodzakelijk steriele techniek.
Verwijder vreemde lichamen
Let op de mogelijkheid van vreemde lichamen, die de genezing van traumatische wonden kunnen verhinderen, met inbegrip van straatvuil en achtergebleven fragmenten van verbandmateriaal of hechtmateriaal.
Irigeer
Rrigeer de wond voorzichtig met een fysiologische zoutoplossing. Als de kosten een belangrijke overweging zijn, kan de patiënt thuis een zoutoplossing bereiden met 1 liter gedistilleerd water en 8 theelepels keukenzout. De oplossing wordt gekookt en voor gebruik afgekoeld tot kamertemperatuur.
Als er oppervlakte-exsudaat aanwezig is, overweeg dan irrigatie onder druk. Een irrigatiedruk van ongeveer 8 psi kan worden bereikt met zoutoplossing die door een 19-gauge angiokatheter wordt geperst met een 35-mL spuit. Dep het wondoppervlak met zachte vochtige gazen; verstoor geen levensvatbaar granulatieweefsel.
Whirlpoolbehandeling is voorbehouden aan grote en geïnfecteerde wonden.
Zorg voor een vochtig (niet nat) wondbed
Na debridement brengt u een vochtig zoutverband, een isotone natriumchloride-gel (bv. Normlgel , IntraSite gel) of een hydroactieve pasta (bv. DuoDerm ) aan. Optimale wondbedekking vereist vochtige tot vochtige verbanden, die autolytisch debridement ondersteunen, exsudaat absorberen en de omringende normale huid beschermen.
Een polyvinylfilmverband (bijv. OpSite , Tegaderm ), dat semipermeabel is voor zuurstof en vocht en ondoordringbaar voor bacteriën, is een goede keuze voor wonden die niet droog of zeer exsudatief zijn.
Voor droge wonden zijn hydrocolloïdverbanden, zoals DuoDerm of IntraSite hydrocolloïd, ondoorlaatbaar voor zuurstof, vocht en bacteriën. Ze houden een vochtige omgeving in stand en ondersteunen autolytisch debridement. Ze zijn een goede keuze voor relatief uitgedroogde wonden.
Voor exsuderende wonden zijn absorberende verbanden, zoals calciumalginaten (bijv. Kaltostat , Curasorb ) en hydrovezelverbanden (bijv. Aquacel en Aquacel-AG ), zeer absorberend en geschikt voor exsuderende wonden. Alginaten zijn verkrijgbaar in touwvorm, wat nuttig is voor het inpakken van diepe wonden.
Voor zeer exsuderende wonden zijn geïmpregneerde gaasverbanden, zoals Mesalt (Scott), nuttig. Verwisseling van het verband kan tweemaal daags nodig zijn.
Gebruik voor geïnfecteerde wonden zilversulfadiazine (Silvadene) als de patiënt niet allergisch is voor sulfa-medicijnen. Als de patiënt allergisch is voor sulfa, is bacitracine-zinkzalf een goed alternatief. Een ionisch-zilver hydrofiber verband (Aquacel-AG) is ook een goede keuze.
Bij chronische en hardnekkige wonden kan het gebruik van met Leptospermum – of Manuka-honing – geïmpregneerde producten nuttig zijn om tot wondsluiting te komen.
Bandageren van een uitdagend anatomisch gebied (bijvoorbeeld rond een ulcus aan de hiel) vereist een zeer goed vervormbaar verband, zoals een extra dun hydrocolloïd. Voor het fixeren van een verband op een zeer vochtige, uitdagende plaats (bijvoorbeeld rond een sacrococcygeaal ulcus) is een conformeerbaar en sterk adherent verband nodig, zoals een wafel-hydrocolloïd.
Hydrogelvellen en niet-adhesieve vormen zijn nuttig voor het fixeren van een wondverband wanneer de omringende huid fragiel is.
Tabel 1. Kenmerken en toepassingen van wond-Dressing Materials (Open Tabel in een nieuw venster)
|
Categorie |
Voorbeelden |
Omschrijving |
Toepassingen |
|
Alginaat |
AlgiSite, Comfeel, Curasorb, Kaltogel, Kaltostat, Sorbsan, Tegagel |
Alginaatverbanden worden gemaakt van zeewierextract en bevatten guluron- en mannuronzuren die zorgen voor treksterkte en calcium- en natriumalginaten, die een absorberend vermogen hebben. Sommige kunnen vezels in de wond achterlaten als ze niet grondig worden geïrrigeerd. Deze verbanden worden bevestigd met secundaire bedekking. |
Deze verbanden zijn sterk absorberend en nuttig voor wonden met overvloedig exsudaat. Alginaattouw is bijzonder nuttig voor het inpakken van exsuderende wondholten of sinuskanalen. |
|
Hydrofiber |
Aquacel, Aquacel-Ag, Versiva |
Een absorberend textielvezelkussentje, hydrofiber is ook verkrijgbaar als lint voor het inpakken van diepe wonden. Dit materiaal wordt afgedekt met een secundair verband. De hydrofiber vermengt zich met wondexsudaat tot een hydrofiele gel. Aquacel-Ag bevat 1,2% ionisch zilver dat sterke antimicrobiële eigenschappen heeft tegen vele organismen, waaronder methicillineresistente Staphylococcus aureus en vancomycineresistente enterokokken. |
Hydrofiber absorberende verbanden gebruikt voor exsuderende wonden. |
|
Debriderende middelen |
Hypergel (hypertone zoutgel), Santyl (collagenase), Accuzyme (papaïne-ureum) |
Verschillende producten zorgen voor een zekere mate van chemisch of enzymatisch debridement. |
Debriderende middelen zijn nuttig voor necrotische wonden als aanvulling op chirurgisch debridement. |
|
Foam |
LYOfoam, Spyrosorb, Allevyn |
Polyurethaanschuim heeft een absorberend vermogen. |
Deze verbanden zijn nuttig voor het reinigen van granulerende wonden met minimaal exsudaat. |
|
Hydrocolloïd |
CombiDERM, Comfeel, DuoDerm CGF Extra Thin, Granuflex, Tegasorb |
Hydrocolloïdverbanden zijn gemaakt van een microkorrelige suspensie van natuurlijke of synthetische polymeren, zoals gelatine of pectine, in een adhesieve matrix. De korrels veranderen van een half gehydrateerde toestand in een gel naarmate het wondexsudaat wordt geabsorbeerd. |
Hydrocolloïdverbanden zijn nuttig voor droge necrotische wonden, wonden met minimaal exsudaat en voor schone granulerende wonden. |
|
Hydrogel |
Aquasorb, DuoDerm, Intrasite Gel, Granugel, Normlgel, Nu-Gel, Purilon Gel, KY Jelly |
Hydrogelverbanden zijn semipermeabele hydrofiele polymeren op water- of glycerinebasis; de verkoelende eigenschappen kunnen de pijn in de wond verminderen. Deze gels kunnen water verliezen of absorberen, afhankelijk van de hydratatietoestand van de wond. Ze worden bevestigd met secundaire bedekking. |
Deze verbanden zijn nuttig voor droge, slijmerige, necrotische wonden (eschar). |
|
Laaghechtend verband |
Mepore, Skintact, Release |
Laaghechtende verbanden zijn gemaakt van verschillende materialen die zijn ontworpen om gemakkelijk te verwijderen zonder de onderliggende huid te beschadigen. |
Deze verbanden zijn nuttig voor acute kleine wonden, zoals scheurtjes in de huid, of als eindverband voor chronische wonden die bijna genezen zijn. |
|
Transparante film |
OpSite, Skintact, Release, Tegaderm, Bioclusive |
Transparante films zijn sterk vervormbare acrylaatkleeffolies zonder absorberend vermogen en met een gering hydraterend vermogen. Ze kunnen dampdoorlatend of geperforeerd zijn. |
Deze verbanden zijn nuttig voor schone, droge wonden met minimaal exsudaat. Ze worden ook gebruikt om een onderliggend absorberend materiaal vast te zetten, om gebieden met veel wrijving en gebieden die moeilijk te zwachtelen zijn (bijvoorbeeld hielen) te beschermen en om intraveneuze katheters vast te zetten. |
Overweeg andere lokale middelen
Topisch aangebrachte, van bloedplaatjes afgeleide groeifactoren hebben een bescheiden gunstig effect op het bevorderen van wondgenezing. Becaplermin gel 0,01% (Regranex), recombinant humaan bloedplaatjesafgeleide groeifactor (PDGF) die wordt geproduceerd door middel van genetische manipulatie, is goedgekeurd door de Amerikaanse Food and Drug Administration (FDA) om de genezing van diabetische voetulcera te bevorderen. Regranex is gecontra-indiceerd bij personen met bekende huidkankers op de plaats van aanbrengen. Gevriesdroogd, bloedplaatjesrijk plasma toonde belofte in een dierstudie.
Collageen bestaat uit een aanzienlijk deel van de necrotische weke delen in chronische wonden. Het enzym collagenase, dat wordt verkregen uit fermentatie van Clostridium histolyticum, helpt niet-levensvatbaar weefsel van het oppervlak van wonden te verwijderen. Collagenase is echter geen vervanging voor een eerste chirurgische excisie van een ernstig necrotische wond.
Andere lokale middelen die zijn gebruikt voor wondbehandeling zijn suiker, maagzuurremmers, en vitamine A&D zalf.
Mijd cytotoxische middelen, zoals waterstofperoxide, povidonjodium, azijnzuur, en Dakin-oplossing (natriumhypochloriet).
Overweeg compressietherapie
Overweeg de wenselijkheid van compressietherapie. Compressie is geschikt voor ulcera veroorzaakt of verergerd door oedeem van de extremiteit. Compressie moet wellicht geheel worden vermeden in aanwezigheid van significante arteriële instroomcompromis.
Gebruik steunslang of elastische windsels met een druk van ongeveer 40-60 mm Hg bij afwezigheid van arteriële ziekte en 20-30 mm Hg bij aanwezigheid of vermoeden van milde arteriële insufficiëntie.
Beheers pijn
Beheers wondpijn door verbanden te bevochtigen voor verwijdering. Overweeg het gebruik van 2% topische lidocaïne-gel tijdens de wondverzorging. (Anekdotische rapporten beschrijven het gebruik van topische morfine en diamorfine-geïnfuseerde gel ter verzachting van decubituspijn bij terminaal zieke patiënten, maar dit gebruik is niet door de FDA goedgekeurd.)
Behandeling van specifieke typen wonden
Drukulcera
Behandeling van decubitusulcera vereist langdurige chirurgische en verpleegkundige zorg. Gedurende de lange periode van behandeling die nodig is, blijft de patiënt het risico lopen op de ontwikkeling van nieuwe decubitus ulcera op andere plaatsen. De behandeling, met name de indicaties voor steunvlakken, is gebaseerd op de juiste staging van het decubitus.
Milne et al rapporteerden de resultaten van een programma van een ziekenhuis voor langdurige acute zorg om de incidentie van decubitus te verminderen. De instelling maakte gebruik van een faalwijze- en effectanalyse om te bepalen waar verbeteringen in de zorg het meest nodig waren. Het ziekenhuis stelde vast dat het aantal gevallen van decubitus, waarvan werd aangenomen dat het boven het gemiddelde lag, te maken had met problemen als “een gebrek aan 1) professionals op het gebied van wondverzorging, 2) methoden om preventie- en wondgegevens consistent te documenteren, en 3) een interdisciplinaire aanpak van het wondverzorgingsteam”. Nadat het ziekenhuis deze problemen had aangepakt, zag het de incidentie van door de instelling veroorzaakte decubitus dalen van 41% (het uitgangscijfer) tot een gemiddelde van 4,2%, over een periode van 12 maanden.
Tabel 2. Staging Pressure Ulcers (Open tabel in een nieuw venster)
|
Stage |
Definitie |
Opzicht |
Geschikte topische behandeling |
Gemiddelde genezingstijd (d) |
|
I |
Niet-blancheerbaar erytheem van intacte huid |
Roze huid die niet verdwijnt wanneer de druk wordt opgeheven; verkleuring; warmte; verharding |
DuoDerm q2-3d |
|
|
II |
Partieel-dik huidverlies waarbij epidermis en/of dermis betrokken is |
Barstvorming, blaarvorming, ondiepe krater, schaafwond |
Reinigen met een zoutoplossing; DuoDerm/Tegaderm verband |
|
|
III |
Volledig huidverlies tot in onderhuids vetweefsel of fascia |
Distinctieve ulcusrand; diepe krater (in het algemeen, 2.075 mm of dieper ) |
Begraven; irrigeren met zoutoplossing; DuoDerm/Tegaderm aanbrengen |
|
|
IV |
Volledig huidverlies met uitgebreide weefselbetrokkenheid van onderliggende weefsels |
Extensieve necrose; schade aan onderliggende ondersteunende structuren, zoals spieren, bot, pezen of gewrichtskapsel |
chirurgisch verwijderen; irrigeren met zoutoplossing (eventueel onder druk); geavanceerd plaatselijk verband aanbrengen; antibiotica overwegen |
|
|
*Wanneer de bovenliggende huid necrotisch is, kan de staging niet nauwkeurig zijn totdat de huid is verwijderd. |
||||
Drukulcera vereisen vaak de volgende stappen:
-
Debridement: Het ulcus vereist vaak chirurgische excisie, meestal tot op het onderliggende bot. Bij afwezigheid van erytheem, oedeem, fluctuatie of drainage hoeft schone, droge eschar niet chirurgisch te worden verwijderd, maar kan deze worden verzacht en losgemaakt met verbanden (bijv. colloïden, hydrogels) die een vochtige omgeving bieden om autolyse te bevorderen.
-
Topische wondverzorging: Weken of maanden van dagelijkse verbandwisselingen zijn nodig voordat de wond begint te granuleren en schoon genoeg lijkt voor sluiting van myocutane flap.
-
Behandeling van infectie: Debridement is een schone, niet steriele, procedure. Frequente debridementen houden de oppervlakkige kolonisatie op een aanvaardbaar niveau. Swabkweken zijn vaak zinloos omdat zij alleen oppervlakkige kolonisatie van lokale infectie weerspiegelen, die geen antibiotische behandeling vereist. In het algemeen zijn systemische antibiotica niet nuttig, tenzij er tekenen van progressieve infectie aanwezig zijn, zoals bacteriëmie, septikemie, progressieve cellulitis of hardnekkige osteomyelitis.
-
Controle van chronische wondcontaminatie: Chronische wondcontaminatie als gevolg van fecale incontinentie kan een vervelend probleem zijn bij typische bedlegerige patiënten, die de neiging hebben sacrale en ischiale drukulcera te ontwikkelen. Deze typen ulcera zijn afgebeeld in de onderstaande afbeeldingen. De eerste behandeling is dieetbehandeling. Voedingsmiddelen die de ontlasting dikker maken zijn appelmoes, bananen, gekookte melk, brood, kaas, pindakaas, grutten, haverzemelen, havermout, pasta, pretzels, rijst, tapioca en yoghurt. In zeldzame gevallen is ontlasting via een colostomie nodig.
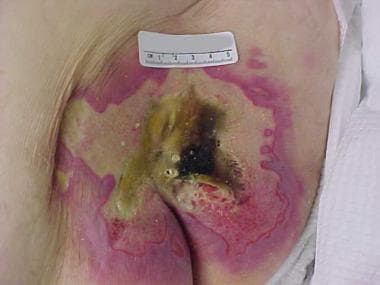 Beeld van gevorderd sacraal decubitus toont de effecten van druk, afschuiving en vocht.
Beeld van gevorderd sacraal decubitus toont de effecten van druk, afschuiving en vocht. 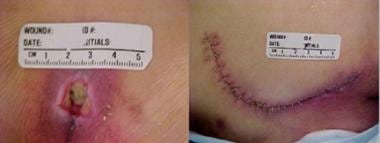 Sacraal decubitus voor en na flapsluiting.
Sacraal decubitus voor en na flapsluiting. 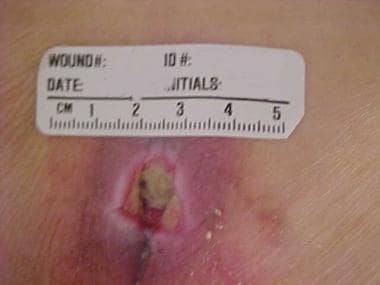 Sacraal ulcus.
Sacraal ulcus. -
Positionering: Patiënten met decubitus of patiënten met een risico op decubitus moeten om de 2 uur in bed worden gedraaid. Patiënten die immobiel zijn, moeten niet direct op de trochanters worden gelegd; schuimwiggen en -kussens zijn nuttig om drukpunten op te vangen, direct contact tussen de botuitsteeksels te voorkomen, en de hielen van het bedoppervlak te tillen. Decubitus kan ook worden veroorzaakt door schuifkrachten als patiënten van het bed glijden; probeer daarom de laagste graad van verhoging van het hoofdeinde van het bed te gebruiken die de medische omstandigheden van de patiënt toelaten.
-
Gebruik van ondersteunende oppervlakken
Ondersteunende oppervlakken worden verder als volgt besproken:
-
De federale regelgeving (Medicare Bulletin 405) schrijft voor dat patiënten met doorligwonden of patiënten die een risico op doorligwonden lopen, op een geschikt ondersteunend oppervlak moeten worden gelegd.
-
Federaal opgelegde zorgnormen dicteren welke ondersteunende oppervlakken zijn toegestaan en voorzien in zowel civielrechtelijke als strafrechtelijke sancties voor zorginstellingen die hieraan niet voldoen.
-
De juiste preventie en behandeling van decubitus in zorginstellingen wordt opgelegd door federale regelgeving (Ch IV § 483.25 (c)(1)&(2), 10/1/95), waarin staat: “Op basis van de algehele beoordeling van een bewoner moet de voorziening ervoor zorgen dat (1) een bewoner die de voorziening binnenkomt zonder decubitus, geen decubitus ontwikkelt, tenzij de klinische toestand van de persoon aantoont dat deze onvermijdelijk was, en (2) een bewoner met decubitus de noodzakelijke behandeling en diensten ontvangt om genezing te bevorderen, infectie te voorkomen en het ontstaan van nieuwe decubitus te voorkomen.”
-
Een klasse I steunvlak is een eenvoudig drukkussenapparaat dat als volgt vereist is:
-
Voor patiënten die niet zelfstandig hun lichaamshouding kunnen veranderen om de druk effectief te verlichten
-
Voor patiënten met enig stadium van decubitus op de romp of het bekken, plus een verminderde voedingstoestand, fecale of urinaire incontinentie, een veranderde zintuiglijke waarneming of een aangetaste bloedsomloop
-
-
Een steunvlak van klasse II is een drukverlagend hulpmiddel dat de druk over benige uitsteeksels vermindert tot minder dan 32 mm Hg en dat gedurende een langere periode doet. Een steunvlak van klasse II is als volgt vereist:
-
Voor patiënten met meervoudige decubitus op de romp of het bekken die niet is verbeterd ondanks een uitgebreide behandeling, inclusief een klasse I steunvlak voor een stadium II, III, of IV decubitus gedurende ten minste 1 maand
-
Voor patiënten met grote of meerdere decubitusstadia III of IV op de romp of het bekken
-
Voor patiënten die in de afgelopen 60 dagen een myocutane flap of huidtransplantatie hebben ondergaan voor een decubitus op de romp of bekken in de afgelopen 60 dagen en die op een klasse II of III steunvlak hebben gelegen vlak voor een recent ontslag uit een ziekenhuis of verpleeginrichting in de afgelopen 30 dagen
-
-
Een klasse III steunvlak is een geavanceerd drukontlastend apparaat. Een klasse III steunvlak, dat wil zeggen een bed met luchtvloeistof, mag alleen worden gebruikt als een uitgebreid conservatief behandelingsplan na 30 dagen is mislukt. (Merk op dat een lucht-vloeibed gecontra-indiceerd is voor elke patiënt met een geassocieerd ernstig longprobleem, omdat de afwezigheid van een stevige rugsteun het hoesten ineffectief maakt, en de droge lucht de pulmonale secreties verdikt). Een dergelijk conservatief behandelingsprogramma omvat het volgende:
-
Educatie van de patiënt en de verzorger. Er is een informatiepagina voor patiënten over decubitus beschikbaar.
-
Evaluatie door een gediplomeerd arts in de gezondheidszorg, ten minste wekelijks
-
geschikt draaien en positioneren
-
gebruik van een steunvlak van klasse II
-
geschikte wondverzorging verzorging
-
adequaat beheer van incontinentie
-
adequaat beheer van voeding
-
Tabel 3. Ondersteunende oppervlakken (Open de tabel in een nieuw venster)
|
Klasse |
Type |
Principe |
Voorbeelden |
|
I |
Eenvoudig |
Druk-drukverlagende onderlegger of mat |
3 tot 5-inch schuimmatras, gelopleg, eierkratmatras |
|
II |
Advanced |
Aangedreven lucht* opleg voor matras met laag luchtverlies; Geavanceerde drukverlagende matrasvervanger zonder aandrijving of aangedreven lucht* drijfbed met of zonder luchtverliesvoorziening |
Roho droog drijfsysteem voor matrassen, Pegasus Renaissance matras |
|
III |
Air fluidized |
Flotatie door gefilterde lucht*stroom die door porseleinen bolletjes wordt gepompt |
Clinitron bed |
|
*Lang-langdurig gebruik van actieve luchttoestellen is relatief gecontra-indiceerd voor patiënten met chronische obstructieve longaandoeningen, zoals chronische bronchitis, emfyseem en astma. |
|||
Aanvullende bescherming wordt als volgt beschreven:
-
Gepaste off-loading voor ischiale ulcera: Sacrale ulcera zijn meestal het gevolg van langdurige bedrust in rugligging of van schuifkrachten, met name doordat de patiënt van het bed glijdt wanneer het hoofd omhoog wordt gebracht. Aan de andere kant zijn ulcera aan de zitbeenknobbels vaak het gevolg van langdurig zitten met het hoofd omhoog in het bed of in een rolstoel. Daarom vereist off-loading voor de preventie en behandeling van ischiale ulcera zowel zitsteunvlakken als matrassteunvlakken. De zittijd moet ook worden beperkt.
-
Hielbescherming: Drukulcera in de hielstreek komen vaak voor bij bedlegerige patiënten, zelfs als zij slechts enkele dagen geïmmobiliseerd zijn, zoals na een heupoperatie. Een decubitus van de hiel wordt geïllustreerd in de afbeelding hieronder. Preventie en behandeling van decubitus van de hiel vereist off-loading. Apparaten voor drukontlasting worden gewoonlijk geselecteerd op basis van beschikbaarheid en omvatten het volgende:
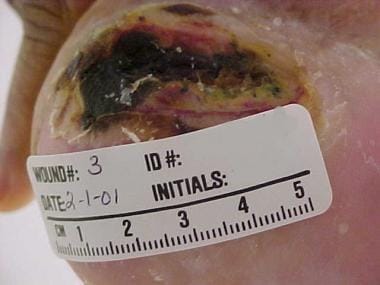 Hieldrukulcus.
Hieldrukulcus. Zie de lijst hieronder:
-
Booties zijn eenvoudige drukkussens die de hiel omgeven met polyestervezels, geïoniseerde vezels of schuimmateriaal.
-
Boots zijn gemaakt van een stevige buitenschaal die is gevoerd met drukontlastende vulling. Ze kunnen ook worden gepositioneerd om contracturen en een afhangende voet te helpen behandelen.
-
Kussens van polyester- en schapenvachtvlies of speciaal rubber of plastic vormen een vormbare zachte laag tussen de hiel en de matras.
-
Veringstoestellen isoleren de hiel en verplaatsen het gewicht naar het onderbeen. Deze hulpmiddelen hebben ook positioneringsmogelijkheden die nuttig zijn bij de behandeling van contracturen en voetdaling.
-
Opblaasbare hulpmiddelen van plastic folie omsluiten de hiel en de aangrenzende weefsels.
-
Veneuze ulcera
Behandeling van veneuze ulcera omvat compressietherapie, het bieden van een vochtig wondmilieu en debridement van necrotisch weefsel. De meeste veneuze ulcera genezen met deze maatregelen alleen. Sommige vereisen een huidtransplantatie van gedeelde dikte of toepassing van biotechnologische huid (bv. Apligraf, Dermagraft). Van pentoxifylline (Trental) en paardenkastanjezaad (verkrijgbaar in supermarkten en reformwinkels) is aangetoond dat het de genezing van veneuze stase ulcera bespoedigt. In sommige gevallen is compressietherapie onvoldoende om de genezing van veneuze ulcera in stand te houden, en kan chirurgisch strippen van de veneuze ader of ligatie van veneuze perforatoren nuttig zijn.
Een onderzoek van 98 ledematen met actieve chronische veneuze ulcera toonde aan dat op één na alle ledematen veneuze reflux hadden; het onderzoek suggereerde ook dat de meeste van deze patiënten baat zouden hebben bij chirurgische of endovasculaire interventie. Andere studies suggereerden een bescheidener niveau van voordeel van correctieve veneuze chirurgie.
Tabel 4. Compressieverbanden voor veneuze zweren* (Open tabel in een nieuw venster)
|
Type |
Beschrijving |
Voorbeelden |
|
Eenlaagse |
Eenlaagseeenvoudig geweven buisvormig nylon/elastisch verband kan worden bedrukt met rechthoeken die tot vierkanten uitrekken wanneer de juiste wikkelspanning (30-40 mm Hg) wordt uitgeoefend. |
ACE verband, Comperm (Conco Medical), Setopress (Seton Healthcare Group) |
|
Drie lagen |
De lagen bestaan uit een vullingabsorptielaag, een compressieverbandlaag, en een cohesief compressieverband. De verbanden kunnen maximaal 1 week blijven zitten, afhankelijk van het wondexsudaat. |
Dyna-Flex (Johnson & Johnson) |
|
Vierlaags |
De lagen bestaan uit een niet-geweven wondcontactlaag die doorlaatbaar is voor wondexsudaat en 4 bovenliggende verbanden. De verbanden kunnen maximaal 1 week blijven zitten, afhankelijk van het exsudaatvolume. |
Profore (Smith & Nephew) |
|
Geïmpregneerd windsel |
Het poreuze flexibele occlusieve verband is samengesteld uit rekbaar gaas en een niet-uithardende zinkoxidepasta. |
Unna laars (ConvaTec) |
|
*Compressiewraps zijn gecontra-indiceerd bij ernstige arteriële compromis. Sommige van deze producten zijn gecontra-indiceerd bij patiënten die allergisch zijn voor latex. |
||
Diabetische voetulcera
De behandeling van diabetische voetulcera vereist het volgende: (1) geschikt therapeutisch schoeisel, (2) dagelijks een zoutoplossing of vergelijkbaar verband om een vochtig wondmilieu te creëren, (3) debridement indien nodig, (4) antibioticatherapie indien osteomyelitis aanwezig is, (5) optimale controle van de bloedglucose, en (6) evaluatie en correctie van perifere arteriële insufficiëntie. Zie ook Diabetische zweren.
Wondbedekking met gekweekte menselijke cellen of heterogene verbanden en/of transplantaten, toepassing van recombinante groeifactoren, negatieve druk wondtherapie, en hyperbare zuurstofbehandelingen kunnen ook gunstig zijn.
Lymfoedeem
Hoewel lymfoedeem meestal geen oorzaak van ulceratie is, kunnen ulcera aan de extremiteiten niet genezen als gevolg van onbehandeld lymfoedeem. Nachtelijke hooglegging van de benen en elastische windsels of steunkousen zijn geschikte hulpmiddelen bij de behandeling van de recalcitrante wond in een oedeemachtige extremiteit. Voor gevorderd en niet reagerend lymfoedeem is complexe decongestieve fysiotherapie een nuttige behandelingsoptie.
 Beeld van gevorderd sacraal decubitus toont de effecten van druk, afschuiving en vocht.
Beeld van gevorderd sacraal decubitus toont de effecten van druk, afschuiving en vocht.  Sacraal decubitus voor en na flapsluiting.
Sacraal decubitus voor en na flapsluiting.  Sacraal ulcus.
Sacraal ulcus.  Hieldrukulcus.
Hieldrukulcus.