21 maart 2018
H. Peter Soyer, The University of Queensland en Katie Lee, The University of Queensland
Dit artikel maakt deel uit van onze serie over huid: waarom we het hebben, wat het doet, en wat er mis kan gaan. Lees andere artikelen in de serie hier.
Iedereen heeft wel eens de onaangename ervaring van een huiduitslag gehad – roze, rood of paars, plat of hobbelig, jeukend, schilferig, met pus gevuld, of gewoon lelijk. Deze verscheidenheid is niet verwonderlijk, want de huid is een gecompliceerd orgaan.
Infecties, allergische reacties, problemen met het immuunsysteem en zelfs slechte reacties op medicijnen kunnen zich allemaal manifesteren als een uitslag.
Hier zijn een paar van de meest voorkomende soorten.
Drugsallergie
Nagenoeg elke op recept verkrijgbare medicatie kan als bijwerking huiduitslag veroorzaken, en meer dan 80% daarvan zijn “exanthemateuze geneesmiddelenerupties”, wat een wijdverspreide huiduitslag betekent die gepaard gaat met andere symptomen zoals hoofdpijn, koorts en zich over het algemeen onwel voelen.
Deze huiduitslag verschijnt meestal binnen twee weken na het starten van een nieuw geneesmiddel, als een wijdverspreide, symmetrische huiduitslag met roze tot rode vlekken die plat of verheven en stevig zijn, en die zich in vlekken kunnen samenvoegen.
Lees meer: Veel voorkomende knobbels en bultjes op en onder de huid: wat zijn ze?
Dit type huiduitslag is een overgevoeligheidsreactie, waarbij de aanvallende soldaten van het immuunsysteem (de zogenaamde “T-cellen”) het geneesmiddel detecteren en het uit het lichaam proberen te verwijderen door ontstekingseiwitten af te geven.

Zeer zelden kan een geneesmiddel een ernstige en levensbedreigende huiduitslag veroorzaken die “toxische epidermale necrolyse” wordt genoemd en waarbij de huid in vellen begint af te bladderen. Het komt vaker voor bij Han-Chinezen met een specifieke genetische variant, en vereist behandeling op de intensive care of brandwondenafdeling.
De meeste geneesmiddelenuitbarstingen verdwijnen binnen een week zodra de patiënt stopt met het innemen van de problematische medicatie, of binnen enkele weken in lang aanhoudende gevallen. In de tussentijd, of als het geneesmiddel essentieel is, kunnen steroïde crèmes (die de ontsteking verminderen) en emolliërende (verzachtende) vochtinbrengers enige verlichting brengen.
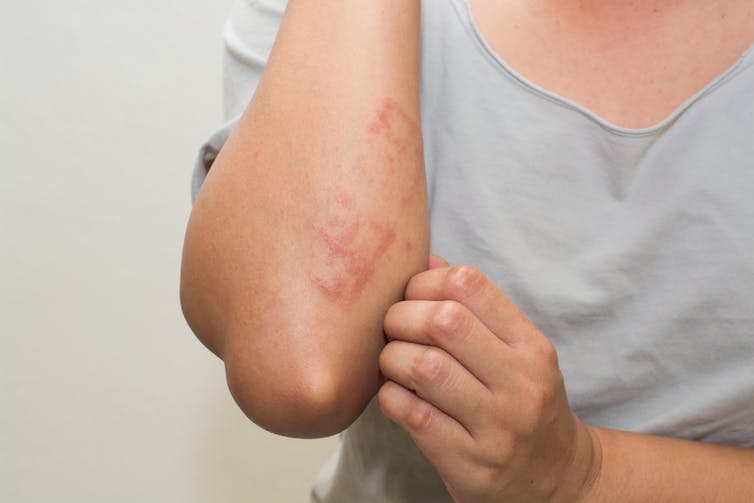
Allergische contactdermatitis
Allergische contactdermatitis wordt veroorzaakt door direct huidcontact met een stof waartegen de persoon allergisch is. De T-cellen van het immuunsysteem overreageren op het allergeen en geven eiwitten af die meer immuuncellen naar het gebied lokken, waardoor het rood en gezwollen wordt.
Lees meer: Waarom heeft Australië zo veel huidkanker? (Hint: het komt niet door een gat in de ozonlaag)
Het jeukt vaak en kan blaarvormig zijn of droog maar hobbelig. De reactie is vaak met 48-72 uur vertraagd, zodat het moeilijk kan zijn precies te bepalen wat de reactie heeft veroorzaakt. De reactie zou ook na een paar dagen vanzelf moeten verdwijnen, zolang het allergeen niet meer op de huid zit.
Contactallergieën kunnen plotseling ontstaan na jarenlange blootstelling aan een allergeen. Sieraden die nikkel bevatten, geurstoffen in lotions, huishoudelijke schoonmaakmiddelen, conserveringsmiddelen in haarproducten, en latex in handschoenen of condooms zijn veel voorkomende bronnen. Een dermatoloog kan een patchtest uitvoeren om te bepalen of een stof het allergeen is, door deze op een klein stukje huid aan te brengen.
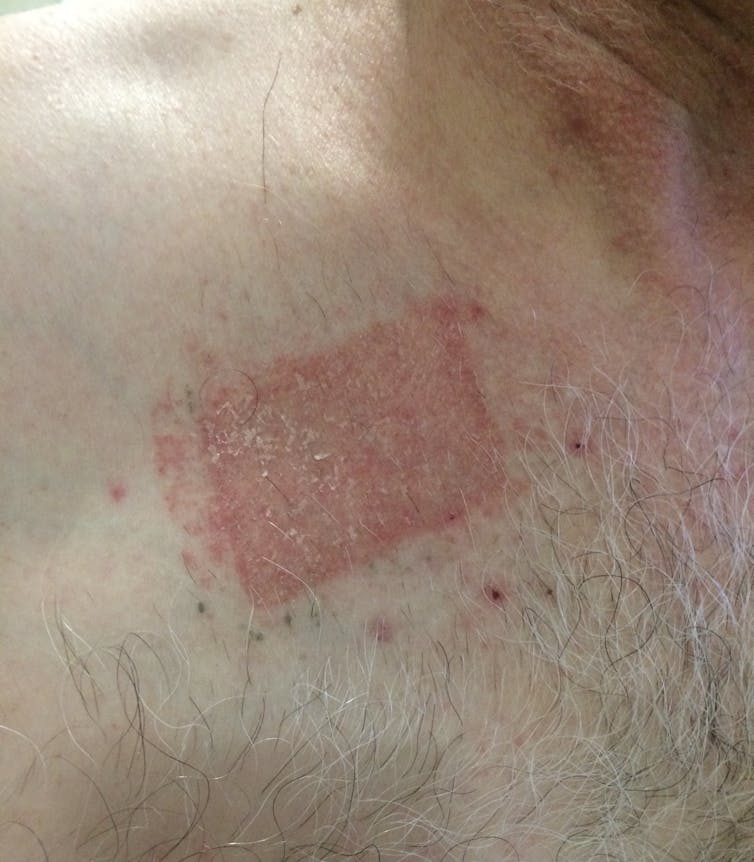
Actieve dermatitis wordt behandeld met verzachtende vochtinbrengende crèmes en steroïden, of met orale steroïden of geneesmiddelen om het immuunsysteem te onderdrukken als de situatie zeer ernstig is. Verdere episodes kunnen worden voorkomen door zich bewust te zijn van de bronnen van het allergeen, etiketten zorgvuldig te lezen en handschoenen te gebruiken om allergeenbevattende producten te hanteren.
Eczema
Atopische dermatitis of atopisch eczeem (vaak gewoon eczeem genoemd) komt vaak voor bij kinderen vanaf drie maanden, maar ook bij volwassenen, vaak in combinatie met hooikoorts en astma.
Atopische dermatitis vertoont vlekken van intens jeukende rode huid, soms met blaren en tranende plekken. Kinderen hebben vaak open zweertjes en korstjes, omdat het zo jeukt dat het moeilijk is om niet te krabben.
Na verloop van tijd wordt de huid dikker en ruw door veelvuldig krabben en wrijven. Atopische dermatitis bij kinderen verbetert meestal naarmate het kind opgroeit, maar kan blijven bestaan. Veel minder vaak kan atopische dermatitis ook voor het eerst op volwassen leeftijd optreden.
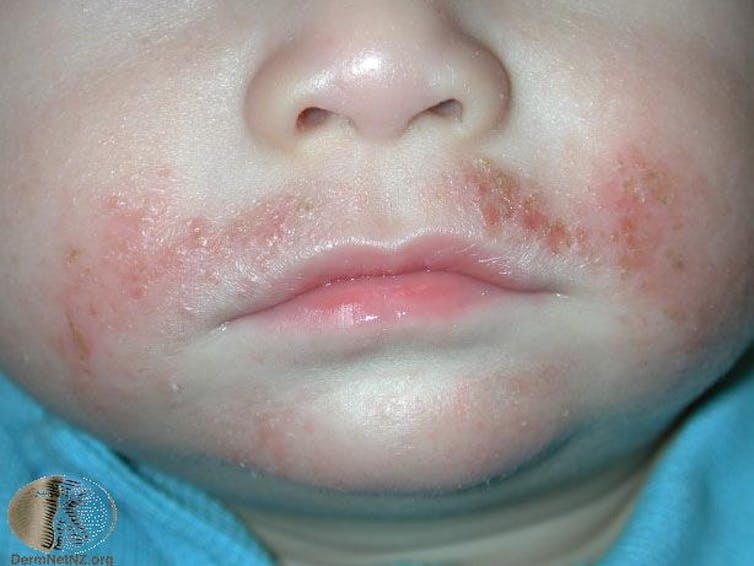
Atopic dermatitis is een ziekte van het immuunsysteem, waarbij structurele defecten in de huidbarrière het voor irriterende stoffen gemakkelijker maken om in de huid door te dringen. Hierdoor raakt het delicate evenwicht van de microbiële gemeenschap op onze huid verstoord, waardoor het immuunsysteem in een overdrive raakt. Triggers zijn stress, zweten, grove vezels in kleding, het inademen van allergenen zoals pollen, irriterende stoffen zoals zeep of parfums, en het eten van voedsel waar we allergisch voor zijn.
Steroïde crèmes kunnen helpen bij een ernstige opflakkering van atopische dermatitis, maar moeten niet voortdurend worden gebruikt. In zeer ernstige gevallen worden immunosuppressiva voorgeschreven. Voortdurende controle van atopische dermatitis omvat vaak het gebruik van vochtinbrengende emolliërende crèmes om de droge huid tegen te gaan, koel te blijven, warm water of irriterende stoffen te vermijden, en allergenen zoals huisstofmijt in huis te verminderen.
Voor ernstige gevallen die niet reageren op deze methoden, is het geneesmiddel dupilumab onlangs goedgekeurd voor gebruik in Australië. Dit geneesmiddel blokkeert een specifieke celreceptor om te voorkomen dat immuuncellen twee overactieve ontstekingseiwitten detecteren.
Atopic dermatitis kan een grote impact hebben op de kwaliteit van leven, door slapeloosheid door de constante jeuk, en beperkingen op kleding, lichaamsproducten, huisdieren of activiteiten. De aanwezigheid ervan op prominente delen van het lichaam zoals het gezicht en de handen kan ook het gevoel van eigenwaarde verminderen. Avond kalmerende middelen om de slaap te verbeteren en psychotherapie kunnen helpen de impact op het dagelijks leven te verminderen.
Psoriasis
Psoriasis is een andere chronische immuunaandoening. Het kan op elke leeftijd beginnen en levenslang duren, en is meestal aanwezig als rode plaques (verhoogde of verdikte huid) met goed gedefinieerde randen en zilverwitte schubben, variërend van enkele millimeters tot enkele centimeters in doorsnee. De overactieve ontsteking kan ook de gewrichten beschadigen en leiden tot artritis psoriatica.
Lees meer: De huid is een zeer belangrijk (en ons grootste) orgaan: wat doet het?
Vaak voelen de plaques jeukerig of pijnlijk aan, en omdat psoriasis lang aanhoudt en prominent op goed zichtbare delen van het lichaam kan verschijnen, gaat het vaak gepaard met ernstige psychologische gevolgen.
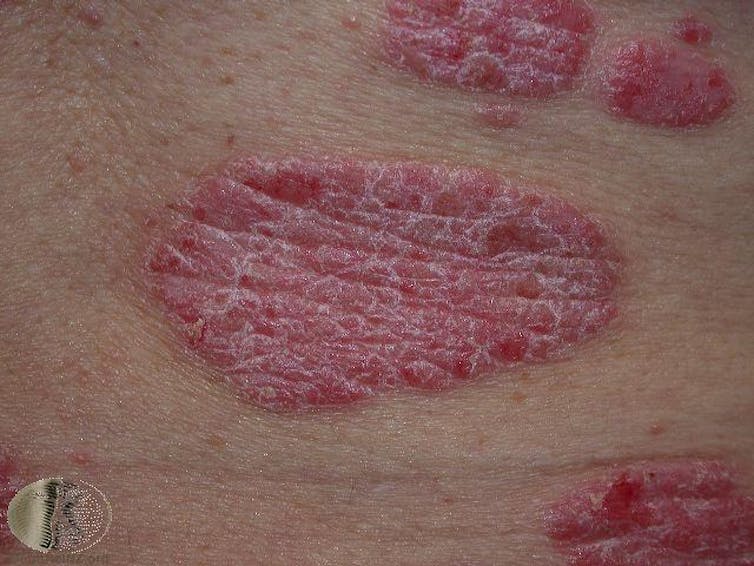
Poriasis wordt veroorzaakt doordat te veel nieuwe huidcellen worden aangemaakt en te snel naar de oppervlakte van de huid worden gebracht. Het is niet precies bekend waarom, maar meestal is er een overvloed aan ontstekingsboodschappereiwitten in de huid.
Het kan worden uitgelokt of verergerd door een streptokokkeninfectie zoals tonsillitis, roken, hormonale veranderingen zoals de menopauze, en sommige medicijnen. Genetica speelt een belangrijke rol in de gevoeligheid voor psoriasis en ook in welke behandelingen effectief zijn.
Chronische plaque psoriasis, de meest voorkomende vorm, kan zeer resistent zijn tegen behandeling. Kleine oppervlakken kunnen worden behandeld met crèmes die steroïden, koolteer of vitamine D bevatten. Als een groot deel van het lichaam bedekt is met plaques, worden orale immunosuppressiva gebruikt, of fototherapie, waarbij gericht UV-licht wordt gebruikt om overactieve immuuncellen te vernietigen. Matige blootstelling aan de zon verbetert soms psoriasis, maar zonnebrand kan het verergeren – een lastige balans in de hoge UV-omgeving van Australië.
Deze behandelingen kunnen meestal de plaques verbeteren, maar het kan heel moeilijk zijn om het volledig te verwijderen. Er komen verschillende nieuwe geneesmiddelen op de markt voor ernstige psoriasis die niet op andere behandelingen heeft gereageerd.
Tinea
Tinea, of ringworm, wordt helemaal niet veroorzaakt door wormen maar door een schimmelinfectie. Tinea wordt meestal genoemd naar de plaats op het lichaam waar het voorkomt, maar dezelfde paar soorten schimmel kunnen op veel plaatsen op het lichaam tinea veroorzaken en het kan van het ene lichaamsdeel naar het andere worden verspreid, bijvoorbeeld door krabben of het gebruik van een besmette handdoek.
Tinea pedis, op de voet, is een belangrijke soort omdat sporen wekenlang kunnen leven in gemeenschappelijke douches en kleedkamers, waardoor het een veel voorkomende bron van infectie is die zich vervolgens kan verspreiden naar de romp, armen en benen (tinea corporis) of liezen (tinea cruris, of jock itch). Katten, honden en andere dieren zijn een veelvoorkomende bron van ringwormschimmel, maar veel soorten kunnen ook tussen mensen worden verspreid.
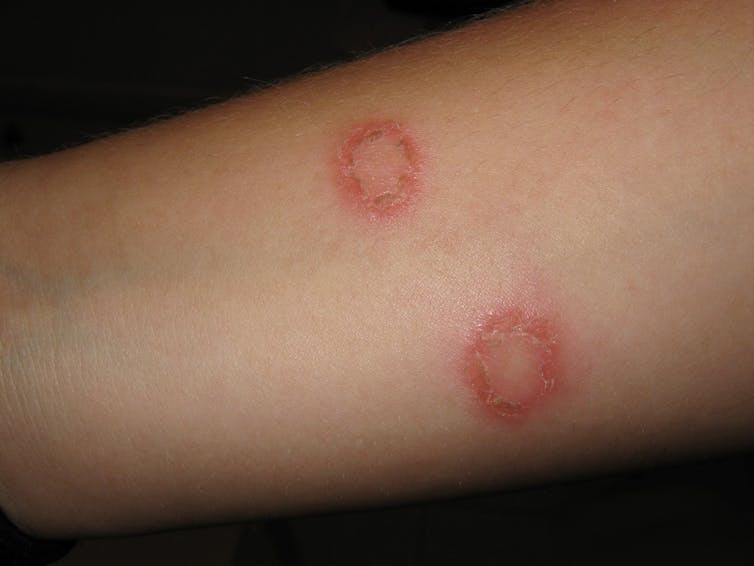
Typisch verspreidt tinea zich in een cirkelvormige of ovale vlek, die vaak in het midden geneest, zodat het een rode, schilferige ring van infectie lijkt te zijn. Soms kan het ook een schimmelabces worden dat eruitziet als een steenpuist, drassig aanvoelt en pustels heeft.
Op de voeten kan het eruitzien als ringwormkringen, vlekkerige fijne droge schilfers op de zool, blaren op de wreef of een vochtige, rode schilferende plek tussen de tenen (atleetvoet).
In de lies kan het een schilferige, rode opstaande rand hebben en extreem jeuken.
Tinea wordt gediagnosticeerd door microscopisch onderzoek en laboratoriumcultuur van huidschraapsel. Het wordt meestal behandeld met antischimmelcrèmes, of orale antischimmelmedicijnen als het aanhoudt. Het kan chronisch worden in de warme, vochtige plooien van het lichaam.
Shingles
Shingles is een beroemde pijnlijke, blaarvormige huiduitslag veroorzaakt door de reactivatie van het waterpokkenvirus, varicella-zoster-virus, meestal jaren of decennia na de oorspronkelijke infectie.
Het virus ligt slapend in zenuwen bij de wervelkolom en migreert via de gevoelszenuw naar de huid wanneer het wordt gereactiveerd, maar het is niet bekend waarom het virus wordt gereactiveerd. Mogelijke uitlokkers zijn radiotherapie, chirurgie van de wervelkolom, andere infecties of kanker.
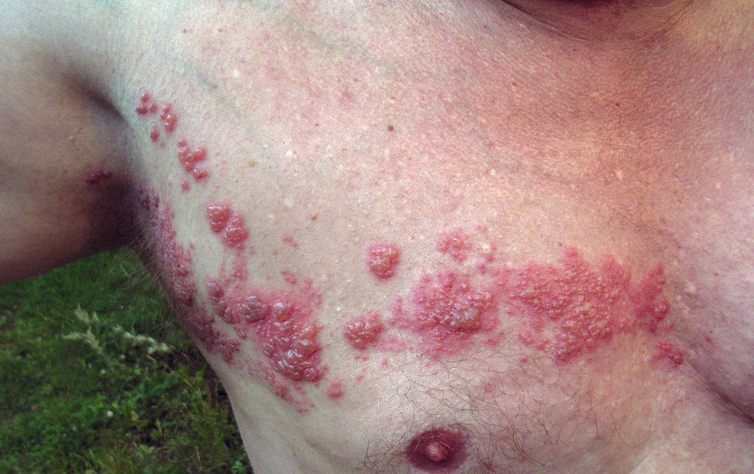
Jeukselen begint met pijn in de huid die vaak wordt omschreven als brandend of stekend, na één tot drie dagen gevolgd door een uitslag van verheven rode bultjes die overgaan in blaren en vervolgens korstjes vormen. De uitslag blijft meestal beperkt tot een smalle boog van de huid, langs de gevoelszenuw waarin het virus zat.
Patiënten hebben vaak koorts, hoofdpijn en gezwollen lymfeklieren. Het herstel duurt twee tot vier weken, maar de pijn kan aanhouden nadat de huiduitslag is genezen, postherpetische neuralgie genoemd.
Als de ziekte binnen drie dagen na het begin wordt opgelopen, kan antivirale medicatie de ernst van de symptomen en de duur van de infectie verminderen. Anders bestaat de behandeling uit poeders of oplossingen om de uitslag uit te drogen, evenals pijnbestrijding en rust.
![]() Australiërs ouder dan 70 jaar komen in aanmerking voor een gratis zoster-vaccin, dat het risico op gordelroos met de helft vermindert.
Australiërs ouder dan 70 jaar komen in aanmerking voor een gratis zoster-vaccin, dat het risico op gordelroos met de helft vermindert.
H. Peter Soyer, hoogleraar dermatologie, The University of Queensland en Katie Lee, onderzoeksassistent, The University of Queensland
Dit artikel is oorspronkelijk gepubliceerd op The Conversation. Lees het originele artikel.