Door Joan M. Bathon, M.D. Bijgewerkt december 2011 door Rebecca L. Manno, MD, MHS
- Pharmacologische Therapieën
- Intra-articulaire Therapieën
- Niet-farmacologische behandeling
- chirurgische behandeling
- functionele beoordeling
- toekomstige richtingen
- bespreking van specifieke COX-2-remmers
De huidige behandeling van OA is beperkt tot symptoombestrijding. Op dit moment zijn er geen farmacologische middelen die de progressie van OA kunnen vertragen of OA kunnen voorkomen. Dit is een fundamenteel en belangrijk gebied van het huidige onderzoek. In 2011 is de behandeling gericht op verlichting van pijn, behoud van kwaliteit van leven, en behoud van functionele onafhankelijkheid.
Farmacologische Therapie
1) Acetaminofine: Verschillende studies hebben aangetoond dat acetaminophen superieur is aan placebo en gelijkwaardig aan niet-steroïdale ontstekingsremmende middelen (NSAID’s) voor de korte termijn behandeling van OA pijn. Momenteel is acetaminofen (tot 4.000 mg per dag) het aanbevolen eerste pijnstillende middel bij symptomatische OA. (ACR Guidelines-Guidelines for Medical Management of OA of the knee) Veel patiënten hebben echter uiteindelijk NSAID’s of krachtigere analgetica nodig om de pijn onder controle te houden.
2) Niet-steroïde anti-inflammatoire middelen (NSAID’s): NSAID’s zijn al zeer lang een belangrijke behandeling voor de symptomen van OA. Het mechanisme waardoor NSAID’s hun ontstekingsremmende en pijnstillende werking uitoefenen is via remming van het prostaglandine-producerende enzym, cyclooxygenase (COX) . Naast hun ontstekingspotentieel dragen prostaglandinen ook bij tot belangrijke homeostatische functies, zoals het onderhoud van het maagslijmvlies, de doorbloeding van de nieren en de aggregatie van bloedplaatjes. Verlaging van de prostaglandinespiegel in deze organen kan leiden tot de welbekende bijwerkingen van traditionele niet-selectieve NSAID’s (ibuprofen, naprosyn, indomethacine) – d.w.z. maagzweer, nierinsufficiëntie en langere bloedingstijd. Ouderen lopen een hoger risico op deze bijwerkingen. Andere risicofactoren voor door NSAID’s veroorzaakte gastro-intestinale bloedingen zijn: peptische ulcera in het verleden en gelijktijdig gebruik van steroïden. Mogelijke niertoxiciteiten van NSAID’s zijn azotemie, proteïnura en nierfalen waarvoor ziekenhuisopname noodzakelijk is. Hematologische en cognitieve afwijkingen zijn ook gerapporteerd bij verscheidene NSAIDs. Daarom moeten bij oudere patiënten en patiënten met een gedocumenteerde geschiedenis van NSAID-geïnduceerde ulcera, traditionele niet-selectieve NSAID’s met voorzichtigheid worden gebruikt, gewoonlijk in lagere doses en in combinatie met een protonpompremmer. Bij ouderen moet de nierfunctie worden gecontroleerd. Bovendien wordt profylactische behandeling aanbevolen om het risico van gastro-intestinale ulceratie, perforatie en bloedingen te verminderen bij patiënten > 60 jaar met: eerdere geschiedenis van peptische ulcusziekte; verwachte duur van de therapie van > 3 maanden; matige tot hoge dosis NSAID’s; en, gelijktijdig corticosteroïden. De ontwikkeling van selectieve cyclooxygenase-2 (COX-2)-remmers biedt een strategie voor de behandeling van pijn en ontsteking die waarschijnlijk minder toxisch is voor het maagdarmkanaal.
3) COX-2-remmers: Cyclooxygenase-2 (COX-2)-remmers zijn een klasse NSAID’s) die onlangs door de Food and Drug Administration (FDA) is goedgekeurd. Deze specifieke COX-2 remmers zijn doeltreffend tegen de pijn en ontsteking van OA. Hun theoretisch voordeel is echter dat zij aanzienlijk minder toxiciteit veroorzaken dan conventionele NSAID’s, met name in het maag-darmkanaal. NSAID’s oefenen hun ontstekingsremmende werking hoofdzakelijk uit door het remmen van een enzym dat cyclooxygenase (COX) wordt genoemd, ook bekend als prostaglandine (PG) synthase. COX katalyseert de omzetting van het substraatmolecuul, arachidonzuur, in prostanoïden.
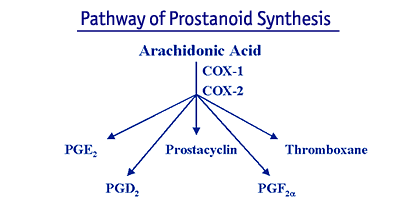
Prostanoïden bestaan uit prostaglandinen E, D en F2a, prostacycline en thromboxaan. De belangrijkste ontstekingsvasoactieve prostanoïden zijn PGE2 en prostacycline. Tromboxaan is van cruciaal belang voor de bloedplaatjesstolling, terwijl PGD2 betrokken is bij allergische reacties en PGF2a bij het samentrekken van de baarmoeder.
4) Andere orale pijnstillende middelen: Voor patiënten die NSAID’s of COX-2-remmers niet verdragen, kunnen andere pijnstillende middelen, alleen of in combinatie, geschikt zijn. Tramadol, een niet-NSAID/COX2 niet-opioïde pijnstiller, kan effectief zijn om pijnsymptomen te beheersen, alleen of in combinatie met acetaminofen. Opioïden zouden een laatste redmiddel moeten zijn voor pijnbestrijding, vaak in een laat stadium van de ziekte, gezien hun vele bijwerkingen, waaronder constipatie, slaperigheid, en potentieel voor misbruik.
5) Plaatselijke middelen: Plaatselijke pijnstillende therapieën omvatten plaatselijke capsaïcine- en methylsalicylaatcrèmes. Er is een door de FDA goedgekeurd lokaal NSAID voor de behandeling van OA, diclofenac gel, dat bijzonder nuttig kan zijn voor patiënten die de gastro-intestinale bijwerkingen van NSAID’s niet verdragen.
6) Intra-articulaire therapieën: Het oordeelkundig gebruik van intra-articulaire glucocorticoïdinjecties is aangewezen voor OA-patiënten die orale pijnstillende en ontstekingsremmende middelen niet verdragen of wier pijn niet goed onder controle wordt gehouden door orale pijnstillende middelen. Periarticulaire injecties kunnen doeltreffend zijn bij de behandeling van bursitis of tendinitis die gepaard kan gaan met OA. De noodzaak van vier of meer intra-articulaire injecties wijst op de noodzaak van orthopedische interventie. In verschillende kleine klinische studies is aangetoond dat intra-articulaire injecties met hyaluronaatpreparaten de pijn bij knie-OA verminderen. Deze injecties worden gegeven in een reeks van 3 of 5 wekelijkse injecties (afhankelijk van het specifieke preparaat) en kunnen bij sommige patiënten de pijn tot 6 maanden verminderen.
Non-farmacologische behandeling
Gewichtsvermindering bij obese patiënten blijkt de pijn aanzienlijk te verlichten, vermoedelijk door de biomechanische stress op gewrichten die het gewicht dragen te verminderen. Oefeningen blijken ook veilig en heilzaam te zijn bij de behandeling van OA. Er is gesuggereerd dat gewrichtsbelasting en mobilisatie essentieel zijn voor de integriteit van de gewrichten. Bovendien kan zwakte van de quadriceps, die zich vroeg in OA ontwikkelt, onafhankelijk bijdragen tot progressieve schade aan de gewrichten. Verschillende studies bij oudere volwassenen met symptomatische knie-OA hebben consistente verbeteringen aangetoond in fysieke prestaties, pijn en zelfgerapporteerde invaliditeit na 3 maanden aërobe of weerstandsoefeningen. Andere studies hebben aangetoond dat weerstandsversterking het looppatroon, de kracht en de algemene functie verbetert. Activiteiten met een lage impact, waaronder waterweerstandsoefeningen of fietstraining, kunnen de perifere spierspanning en -kracht en het cardiovasculaire uithoudingsvermogen verbeteren, zonder overmatige kracht op of letsel aan gewrichten te veroorzaken. Studies onder bejaarden die in een verpleeghuis of een woongemeenschap wonen, tonen duidelijk aan dat een bijkomend belangrijk voordeel van lichaamsbeweging een vermindering van het aantal valincidenten is.
Chirurgische behandeling
Patiënten bij wie de functie en mobiliteit ondanks maximale medische therapie aangetast blijven, en bij wie het gewricht structureel instabiel is, moeten overwogen worden chirurgisch in te grijpen. Patiënten bij wie de pijn tot een onaanvaardbaar niveau is opgelopen – d.w.z. pijn in rust en/of nachtelijke pijn – moeten ook worden overwogen als kandidaten voor chirurgie. Chirurgische opties omvatten artroscopie, osteotomie en artroplastie. Arthroscopische verwijdering van intra-articulaire losse lichaampjes en herstel van degeneratieve menisci kunnen aangewezen zijn bij sommige patiënten met knie-OA. Tibiale osteotomie is een optie voor sommige patiënten met een relatief kleine varus angulatie (minder dan 10 graden) en stabiele ligamenteuze ondersteuning. Totale knieartroplastie wordt aanbevolen voor patiënten met een ernstigere varus, of een valgus, misvorming en ligamenteuze instabiliteit. Artroplastie is ook aangewezen voor patiënten die geen doeltreffende pijnverlichting hebben gehad na een tibiale osteotomie, en voor patiënten met gevorderde heup-OA. Patiënten die nog geen merkbare spierzwakte, algemene of cardiovasculaire deconditionering hebben ontwikkeld en die medisch bestand zijn tegen de belasting van een operatie, zijn ideale kandidaten voor een operatie. Daarentegen is het niet realistisch om volledige mobiliteit en functie te verwachten bij patiënten met aanzienlijke cognitieve stoornissen of symptomatische cardiopulmonale aandoeningen, aangezien deze aandoeningen de postoperatieve revalidatie kunnen belemmeren.
Functionele beoordeling
Er zijn verschillende vragenlijsten vastgesteld als gevalideerde, betrouwbare onderzoeksinstrumenten voor het beoordelen van functionele uitkomsten bij patiënten met artritis. Deze omvatten de Lequesne-index, de Western Ontario McMaster Arthritis scale (WOMAC), activiteiten van het dagelijks leven (ADL), enz. Verscheidene prestatiegerichte functietests kunnen echter snel en gemakkelijk in de praktijk worden uitgevoerd en zijn wellicht gevoeliger voor het voorspellen van dreigende invaliditeit dan directe vragen over invaliditeit en beperkingen. Deze tests kunnen de clinicus waardevolle informatie verschaffen over het huidige functieniveau van de patiënt, maar kunnen ook gebruikt worden voor longitudinale evaluatie van de achteruitgang van de functie.
Toekomstige richtingen
Osteoartritis is de meest voorkomende gewrichtsaandoening bij ouderen. Er is dringend nood aan ziektemarkers die de ziekte in een vroeg stadium kunnen opsporen, en aan middelen die de progressie van de ziekte vertragen of stopzetten. De huidige behandeling zou een veilige en adequate pijnverlichting moeten omvatten met behulp van systemische en lokale therapieën, en zou medische en revaliderende interventies moeten omvatten die de functionele achteruitgang beperken. Het onderzoek blijft zich richten op de pathofysiologie van OA omdat we behoefte hebben aan strategieën om de progressie van OA te vertragen of het proces om te keren.