- Anatomie van het heupgewricht
- Femoroacetabular Impingement and Hip Mobility
- Conservatieve (niet-chirurgische) behandeling voor femoroacetabular Impingement
- Heupartroscopie bij de behandeling van femoroacetabulair impingement
- Conclusie
- Anatomie van het heupgewricht
- Femoroacetabulair impingement en heupmobiliteit
- Wat is femoroacetabulair impingement?
- Wat gebeurt er in een heupgewricht met impingement?
- Hoe ontstaat femoroacetabulair impingement?
- Wat zijn de meest voorkomende symptomen van impingement?
- Hoe wordt impingement gediagnosticeerd?
- Conservatieve (niet-chirurgische) behandeling voor femoroacetabulair impingement
- Heupartroscopie bij de behandeling van femoroacetabulair impingement
- Geschiedenis van heupartroscopie
- Waarom heeft heupartroscopie zich traag ontwikkeld?
- Wat gebeurt er tijdens een heupartroscopie?
- Wat is de hersteltijd van een heupartroscopie?
- Wie heeft baat bij heupartroscopie en wat zijn de mogelijke complicaties?
- Conclusie
- Auteurs
- Related Patient Articles
Anatomie van het heupgewricht
Het heupgewricht is een “kogelgewricht” dat zich bevindt waar het dijbeen (femur) en het bekkenbeen elkaar ontmoeten. Het bovenste deel (“kop”) van het dijbeen is een ronde kogel die in de holte in het bekkenbot past, die de kom vormt, ook wel acetabulum genoemd. De kogel wordt normaal gesproken in de kom gehouden door zeer sterke ligamenten die een volledige huls om het gewrichtskapsel vormen.
Zowel de kogel als de kom zijn bedekt met een laag glad kraakbeen, elk ongeveer 1/8 centimeter dik. Het kraakbeen werkt als een spons om het gewricht te dempen, waardoor de botten met zeer weinig wrijving tegen elkaar kunnen glijden. Bovendien wordt de diepte van het acetabulum (de kom) vergroot door een vezelkraakbeenachtige rand, labrum genaamd, die de rand van de kom bekleedt en de kop van het dijbeen vasthoudt, zodat deze in het gewricht blijft. Het labrum fungeert als een “o-ring” of een pakking om ervoor te zorgen dat de bal in de kom past.
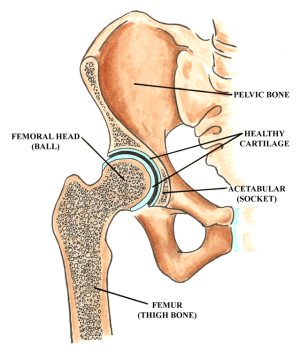
Anatomie van de heup
Femoroacetabulair impingement en heupmobiliteit
Wat is femoroacetabulair impingement?
Femoroacetabulair impingement treedt op wanneer de bal (kop van het dijbeen) niet zijn volledige bewegingsbereik in de kom (acetabulum van het bekken) heeft.
Impingement zelf is de voortijdige en onjuiste botsing of impact tussen de kop en/of nek van het dijbeen en het acetabulum. Dit veroorzaakt een verminderd bewegingsbereik van het heupgewricht, naast pijn. Femoroacetabulair impingement is meestal het gevolg van overtollig bot dat zich rond de kop en/of hals van het femur heeft gevormd, ook bekend als “cam”-type impingement. Femoroacetabulair impingement treedt ook vaak op door overgroei van de acetabulumrand (kom), ook wel impingement van het tang-type genoemd, of wanneer de kom een zodanige hoek maakt dat er een abnormale botsing optreedt tussen het femur en de acetabulumrand.
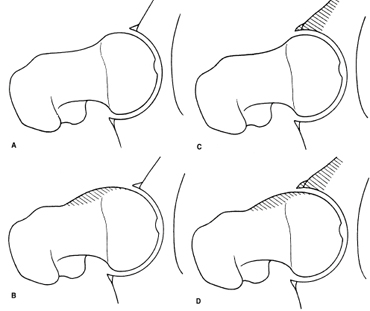
A) Normale heup B) Cam impingement C) Pincer impingement D) Combinatie van cam en pincer impingement
Bron: Femoroacetabular Impingement Forms – Lavigne, et al.
Wat gebeurt er in een heupgewricht met impingement?
Wanneer het extra bot van de femurkop en/of -hals de rand van het acetabulum raakt, kunnen het kraakbeen en het labrum die het acetabulum omzomen, beschadigd raken.
Het extra bot kan op röntgenfoto’s verschijnen als een ogenschijnlijk zeer kleine “bult”. Wanneer de bult echter herhaaldelijk tegen het kraakbeen en het labrum (dat dient om de impact tussen de bal en de kom op te vangen) wrijft, kan het kraakbeen en het labrum rafelen of scheuren, wat pijn veroorzaakt. Naarmate meer kraakbeen en labrum verloren gaan, zal het bot van het dijbeen botsen met het bot van het bekken. Dit “bot op bot”-gevoel staat meestal bekend als artritis.
Scheurtjes in het labrum kunnen zich ook in de gewrichtsruimte vouwen, waardoor de beweging van de heup verder wordt beperkt en bijkomende pijn wordt veroorzaakt. Dit is vergelijkbaar met wat er gebeurt in de knie van iemand met een gescheurde meniscus.
Hoe ontstaat femoroacetabulair impingement?
Het extra bot dat tot impingement leidt, is vaak het resultaat van normale botgroei en -ontwikkeling. Er is sprake van een nokvormig impingement wanneer deze ontwikkeling leidt tot het stoten van bot op de femurkop en/of -hals.
Normale ontwikkeling kan ook resulteren in overgroei van de acetabulaire rand, oftewel een tangvormig impingement. Heuptrauma (op de heup vallen) kan ook leiden tot impingement. Scheuren van het labrum en/of kraakbeen zijn vaak het gevolg van atletische activiteiten met repetitieve draaibewegingen of repetitieve heupflexie.
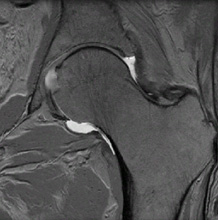
MRI van een normale heup met een intact labrum
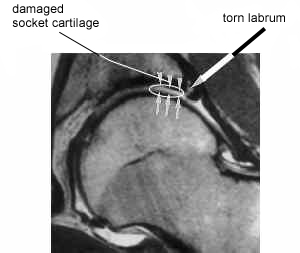
MRI van een heup met een gescheurd labrum
Wat zijn de meest voorkomende symptomen van impingement?
Impingement kan zich op elk moment voordoen tussen de tienerleeftijd en middelbare leeftijd. Veel mensen merken voor het eerst een pijn aan de voorkant van hun heup (lies) na langdurig zitten of lopen. Ook bergop lopen wordt als moeilijk ervaren.
De pijn kan een consistente doffe pijn zijn of een pakkend en/of scherp, knallend gevoel. De pijn kan ook worden gevoeld langs de zijkant van het bovenbeen en in de billen.
Hoe wordt impingement gediagnosticeerd?
Medische beeldvorming in de vorm van röntgenfoto’s en magnetische resonantiebeeldvorming (MRI) zijn van cruciaal belang voor het diagnosticeren van femoroacetabular impingement. Op een röntgenfoto kan een teveel aan bot op de femurkop of -hals en op de acetabulaire rand worden aangetoond. Een MRI kan rafels of scheuren van het kraakbeen en labrum aantonen.
Conservatieve (niet-chirurgische) behandeling voor femoroacetabulair impingement
Nonchirurgische behandeling moet altijd als eerste worden overwogen bij de behandeling van femoroacetabulair impingement. Een femoroacetabulair impingement kan vaak worden verholpen met rust, gedragsverandering en een fysiotherapeutische en/of ontstekingsremmende behandeling. Dergelijke conservatieve behandelingen zijn succesvol in het verminderen van de pijn en zwelling in het gewricht.
Als de pijn aanhoudt, is het soms nodig onderscheid te maken tussen pijn die uitstraalt vanuit het heupgewricht en pijn die uitstraalt vanuit de onderrug of de buik. Een beproefde methode om de twee van elkaar te onderscheiden is door de heup in te spuiten met een steroïde en een pijnstiller.
De injectie bereikt twee dingen: Ten eerste, als de pijn inderdaad uit het heupgewricht komt, geeft de injectie de patiënt verlichting van de pijn. Ten tweede dient de injectie om de diagnose te bevestigen. Als de pijn het gevolg is van een femoroacetabulair impingement, bevestigt een heupinjectie die de pijn verlicht dat de pijn uit de heup komt en niet uit de rug.
Heupartroscopie bij de behandeling van femoroacetabulair impingement
Geschiedenis van heupartroscopie
Arthroscopie van het heupgewricht werd voor het eerst beschreven in de jaren 1970 en vervolgens verder verfijnd aan het einde van de jaren 1980 en het begin van de jaren 1990. Recente vooruitgang in de ontwikkeling van chirurgische apparatuur heeft orthopedische chirurgen in staat gesteld aandoeningen te behandelen die van oudsher ofwel werden genegeerd ofwel werden behandeld met een open procedure. De procedure is populair in Europa sinds het begin van de jaren 1990, maar won aan populariteit in de Verenigde Staten meer recent, in de late jaren 1990 en vroege jaren 2000.
Omwille van zijn gebrek aan populariteit in de Verenigde Staten, hebben weinig orthopedische chirurgen een geavanceerde opleiding in heupartroscopie. Naarmate de procedure echter meer aanvaard en populairder wordt, worden meer en meer chirurgen opgeleid in dit gebied van de orthopedische chirurgie.
Waarom heeft heupartroscopie zich traag ontwikkeld?
De heupartroscopieprocedure heeft zich trager ontwikkeld dan artroscopie van andere gewrichten (zoals de knie en de schouder) omdat de heup veel dieper in het lichaam ligt en daarom minder toegankelijk is. Bovendien, omdat de heup een kogelgewricht is, is het nodig tractie toe te passen om het gewricht voldoende bloot te leggen om de chirurgische instrumenten in het gewricht te kunnen plaatsen zonder verdere schade aan het kraakbeen en het labrum te veroorzaken.
Wat gebeurt er tijdens een heupartroscopie?
Heupartroscopie, of een “heupscope”, is een minimaal-invasieve procedure. Het gebruik van een arthroscoop betekent dat de procedure wordt uitgevoerd met 2-3 kleine incisies (van ongeveer 1,5 tot 2,5 inch) in plaats van een meer invasieve “open” operatie waarvoor een veel grotere incisie nodig is. Deze kleine incisies, of “portalen”, worden gebruikt om de chirurgische instrumenten in het gewricht in te brengen.
Naast andere vooruitgang in de arthroscopetechnologie, biedt de stroom van zoutoplossing door het gewricht tijdens de procedure de chirurg een uitstekende visualisatie. De chirurg wordt ook geholpen door fluoroscopie, een draagbaar röntgenapparaat dat tijdens de operatie wordt gebruikt om ervoor te zorgen dat de instrumenten en de arthroscoop goed worden ingebracht.
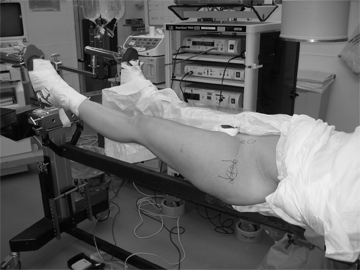
Een patiënt wordt klaargezet voor tractie
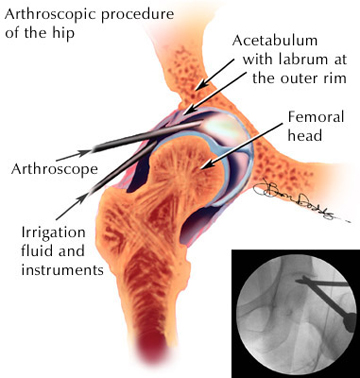
De plaats van de incisies en instrumenten voor de ingreep
De instrumenten omvatten een artroscoop, dat is een lange dunne camera waarmee de chirurg de binnenkant van het gewricht kan bekijken, en een verscheidenheid aan “shavers” waarmee de chirurg het gerafelde kraakbeen of labrum dat de pijn veroorzaakt, kan wegsnijden (debrideren). Het scheerapparaat wordt ook gebruikt om de botknobbels weg te scheren die verantwoordelijk zijn voor de kraakbeen- of labrumschade.
Naast het verwijderen van gerafeld weefsel en losse lichamen in het gewricht, kunnen soms gaten worden geboord in stukken kaal bot waar het kraakbeen verloren is gegaan. Deze techniek wordt “microfractuur” genoemd en bevordert de vorming van nieuw kraakbeen op de plaats waar het verloren is gegaan.
De ingreep wordt gewoonlijk “poliklinisch” uitgevoerd, wat betekent dat de patiënt ’s morgens wordt geopereerd en dezelfde dag weer naar huis kan. Normaal gesproken wordt de patiënt onder regionale anesthesie gebracht. Onder regionale anesthesie wordt de patiënt alleen vanaf zijn middel verdoofd en heeft hij geen beademingsbuis nodig.
Wat is de hersteltijd van een heupartroscopie?
Na de ingreep krijgt de patiënt gewoonlijk krukken om de eerste 1-2 weken te gebruiken om zo min mogelijk gewicht te dragen. Een week na de operatie wordt een postoperatieve afspraak gemaakt om de hechtingen te verwijderen. Na deze afspraak begint de patiënt gewoonlijk met een fysiotherapieregime dat de kracht en flexibiliteit in de heup verbetert.
Na zes weken fysiotherapie kunnen veel patiënten hun normale activiteiten hervatten, maar het kan 3-6 maanden duren voordat men geen pijn of pijn meer ervaart na fysieke activiteit. Aangezien geen twee patiënten hetzelfde zijn, zijn regelmatige postoperatieve afspraken met de chirurg noodzakelijk om een zo goed mogelijk herstelplan op te stellen.
Wie heeft baat bij heupartroscopie en wat zijn de mogelijke complicaties?
Na een combinatie van fysieke en diagnostische onderzoeken worden patiënten geval per geval geschikt bevonden voor heupartroscopie. Patiënten die het best reageren op een arthroscopie van de heup zijn actieve personen met heuppijn, waarbij de mogelijkheid bestaat om de hoeveelheid kraakbeen die ze nog hebben te behouden. Patiënten die reeds een aanzienlijk verlies van kraakbeen in het gewricht hebben geleden, kunnen beter een uitgebreidere operatie ondergaan, die een heupprothese kan omvatten.
Studies hebben aangetoond dat 85-90% van de heupartroscopie-patiënten terugkeren naar sport en andere fysieke activiteiten op het niveau dat ze hadden voor de heuppijn en het impingement begonnen. De meerderheid van de patiënten wordt duidelijk beter, maar het is nog niet duidelijk in welke mate de procedure het verloop van de artritis stopt. Patiënten die onderliggende skeletmisvormingen of degeneratieve aandoeningen hebben, ondervinden mogelijk niet zo veel verlichting van de procedure als een patiënt met een eenvoudig impingement.
Zoals bij alle chirurgische ingrepen blijft er een kleine kans op complicaties verbonden aan heupartroscopie. Een deel van de risico’s houdt verband met het gebruik van tractie. Tractie is nodig om het heupgewricht af te leiden en te openen zodat de chirurgische instrumenten kunnen worden ingebracht. Dit kan leiden tot spier- en weke delenpijn na de operatie, met name rond de heup en het bovenbeen. Tijdelijke gevoelloosheid in de lies en/of dij kan ook het gevolg zijn van langdurige tractie. Bovendien zijn er bepaalde neurovasculaire structuren rond het heupgewricht die tijdens de operatie kunnen worden verwond, evenals een kans op een slechte reactie op de anesthesie.
Conclusie
Een heupartroscopie is geïndiceerd wanneer conservatieve maatregelen falen om de symptomen te verlichten die verband houden met femoroacetabulair impingement, een aandoening die in het verleden slecht werd begrepen en te weinig werd behandeld. Dankzij de vooruitgang is arthroscopie van de heup een veilig en doeltreffend alternatief geworden voor open chirurgie van de heup, een enorm voordeel bij de behandeling van vroege heupaandoeningen die uiteindelijk kunnen uitgroeien tot artritis in het eindstadium. De heupchirurgen van Hospital for Special Surgery hebben de speciale opleiding en het grote volume aan ervaring om heupartroscopie vakkundig en met gedocumenteerd succesvol resultaat uit te voeren.
Bijgewerkt: 12/9/2009
Auteurs

Associate Attending Orthopaedic Surgeon, Hospital for Special Surgery
Associate Professor of Clinical Orthopaedic Surgery, Weill Cornell Medical College