Das Platypnoe-Orthodeoxie-Syndrom (POS) ist durch das Auftreten oder die Verschlimmerung einer Hypoxämie in aufrechter Position gekennzeichnet, die sich bessert oder verschwindet, wenn sich der Patient hinlegt.1 Es wird häufig von Dyspnoe begleitet. Dieses Syndrom wird in der Regel durch ein offenes Foramen ovale, einen pulmonalen intravaskulären Shunt oder schwere Ventilations-/Perfusionsstörungen verursacht. Wir berichten über 5 seltene Fälle von POS kardialen Ursprungs bei älteren Patienten, die mit einem offenen Foramen ovale assoziiert waren, das wahrscheinlich unentdeckt blieb, bis ein zwischengeschaltetes Ereignis (abdominale Operation oder Aortenerweiterung) die Manifestation der klinischen Zeichen und Symptome auslöste. Die Entwicklung des Syndroms kann allmählich, über Jahre hinweg, oder relativ akut, innerhalb weniger Monate, erfolgen.
Alle unsere Patienten waren über 70 Jahre alt (Tabelle 1) und hatten keine nennenswerte medizinische Vorgeschichte, mit Ausnahme eines Patienten, der zwei Jahre zuvor einen zerebrovaskulären Unfall erlitten hatte, und eines anderen, der sich vor kurzem einer abdominalen Operation unterzogen hatte. Alle 5 Patienten wurden wegen kürzlich aufgetretener Dyspnoe vorgestellt. Die körperliche Untersuchung und die klinischen Laborergebnisse waren normal, mit Ausnahme einer Hypoxämie im Stehen, die bei allen 5 Patienten beobachtet wurde. Die Computertomographie mit Kontrastmittel (Angio-CT) ergab keine arteriovenösen Malformationen, Embolien oder Veränderungen des Lungenparenchyms. Die Herzsilhouette war normal, und bei 4 Patienten wurde eine ausgeprägte Dilatation der auf- und absteigenden Aorta festgestellt. Die anfängliche transthorakale Echokardiographie ohne Kontrastmittel zeigte subtile Veränderungen, die nach Bekanntgabe der Diagnose erkannt werden konnten. Die Atmungsfunktionstests, einschließlich der Kohlenmonoxiddiffusion (DLCO), waren normal. Nachdem der Zusammenhang zwischen Hypoxämie und Entsättigung und der Position des Patienten festgestellt worden war – bei einem Patienten verschob sich der SpO2-Wert von 93 % in stehender Position auf 62 % in sitzender Position (Tabelle 1) -, wurden transösophageale Echokardiogramme mit der Verabreichung von bewegter Kochsalzlösung als Kontrastmittel durchgeführt (Abb. 1). Dabei zeigte sich bei allen Patienten ein offenes Foramen ovale mit einem Aneurysma der Vorhofscheidewand und einem massiven frühen Austritt von Mikrobläschen in den linken Vorhof während der Orthostase, der sich im Liegen verringerte. Nach Bestätigung der Diagnose waren eine thrombozytenaggregationshemmende Behandlung mit Aspirin und ein perkutaner Verschluss des offenen Foramen ovale angezeigt. Der perkutane Eingriff konnte bei 3 Patienten durchgeführt werden, doch bei einem Patienten war ein chirurgischer Verschluss erforderlich, und ein weiterer verstarb plötzlich, während er auf den Eingriff wartete. Einen Monat nach dem Verschluss des Foramen ovale lag der SpO2-Wert in Rückenlage bei 96 %-98 % und im Sitzen bei 97 %-98 %.
Klinische Details und Behandlung der in die Serie eingeschlossenen Patienten.
| Patient | Alter | Geschlecht | Klinische Symptome und SpO2 (%) | Anatomische Herkunft (mm) | Behandlung |
|---|---|---|---|---|---|
| 1 | 79 | M | Dyspnoe (90-82) 1 CVA |
Aortenwurzelerweiterung (48) | Percutaner Verschluss |
| 2 | 78 | F | Nyspnoe (96-85) |
Aortenwurzelerweiterung (45) | Percutaner Verschluss |
| 3 | 83 | F | Nyspnoe (93-62) |
Aortenwurzelerweiterung (45) | Percutaner Verschluss |
| 4 | 79 | F | Nyspnoe (89-60) |
Aortenwurzelerweiterung (46) | Operation |
| 5 | 71 | M | Nyspnoe (92-80) |
Oberbauchchirurgie | Plötzlicher Tod während Erwartung eines perkutanen Verschlusses |
CVA: Zerebrovaskulärer Unfall; F: weiblich; SpO2: Hämoglobin-Sauerstoffsättigung im Liegen und in aufrechter Position; M: männlich.
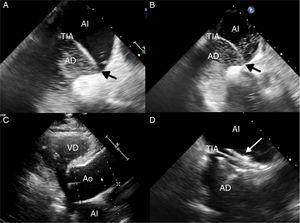
(A) Transösophageales Echokardiogramm mit Kontrastmittel (gerührte Kochsalzlösung) in liegender Position, das den Durchtritt einiger Blasen vom rechten Vorhof (AD) zum linken Vorhof (AI) über das offene Foramen ovale (schwarzer Pfeil) zeigt, verstärkt durch die Verschiebung des intraatrialen Septums nach links (TIA). (B) Transösophageales Echokardiogramm mit Kontrastmittel in sitzender Position. Es wird eine größere Menge an Blasen beobachtet, die den vergrößerten Rechts-Links-Shunt demonstrieren. (C) Transthorakales Echokardiogramm mit ausgeprägter Dilatation der Aortenwurzel (Ao), ein anatomischer Zustand, der mit Platypnoe-Orthodeoxie einhergeht. (D) Transösophageales Echokardiogramm mit Darstellung des Verschlusses des offenen Foramen ovale (weißer Pfeil).
Ein kardiales POS ist eine seltene Ursache für eine Hypoxämie,2 aber eine, die Ärzte kennen sollten, da sie Hypoxämie-Symptome verursacht, die schwer zu interpretieren sein können, und aufgrund von paradoxen Embolien im Zusammenhang mit ischämischen CVAs zu erheblichen Folgeerscheinungen führen kann. Darüber hinaus ist sie relativ einfach zu behandeln, und die Behandlung ist in der Regel kurativ. Bei unseren Patienten veranlasste uns das klinische Bild einer signifikanten Hypoxämie, die wir zunächst nicht mit der Lage der Patienten in Verbindung brachten und die nicht mit Sauerstoff korrigiert wurde, dazu, einen anatomischen Shunt zu untersuchen und eine Differentialdiagnose zwischen einer pulmonalen Gefäßfehlbildung (bei der das Platypnoe-Orthodeoxie-Phänomen ebenfalls auftreten kann), einer schweren Belüftungs-/Perfusionsstörung oder einem intrakardialen Shunt zu stellen. Nach dem Ausschluss eines pulmonalen Ursprungs mittels Angio-CT und Lungenfunktionstests, die bei allen Patienten durchgeführt wurden, blieb als einzige Erklärung ein intrakardialer Shunt übrig. Bei diesem Syndrom kann der Shunt auf einem Echokardiogramm in Dekubitus ohne Kontrastmittel übersehen werden, so dass ein Echokardiogramm, vorzugsweise transösophageal, mit dem Patienten in sitzender Position und unter Verwendung von Kontrastmittel erforderlich ist: Diese Technik zeigt deutlich den massiven frühen Durchtritt von Mikrobläschen in den linken Vorhof.3 Die Empfindlichkeit der Technik kann durch Beobachtung des Durchtritts von Kontrastmittel am Ende eines Valsalva-Manövers verbessert werden. Dieser Shunt ist das Ergebnis eines offenen Foramen ovale mit normalen Drücken in den rechten Hohlräumen und kann je nach anatomischen Merkmalen entweder mit einem chirurgischen oder perkutanen Verschluss behandelt werden.
Obwohl das offene Foramen ovale ein angeborener Herzfehler ist, blieben unsere Patienten über 70 Jahre lang asymptomatisch. Ein offenes Foramen ovale ist normalerweise mit einem geringen oder gar keinem Links-Rechts-Shunt verbunden, so dass die Entwicklung eines signifikanten Rechts-Links-Shunts auf eine erworbene Anomalie zurückzuführen sein muss. Ein kardialer POS kann nur auftreten, wenn eine anatomische Komponente in Form einer interatrialen Kommunikation und eine funktionelle Komponente vorhanden sind, die eine Verformung der Vorhofscheidewand verursacht, was zu einer Änderung der Flussrichtung des Shunts führt, wenn der Patient steht.4 Dies wird bei Patienten mit einem offenen Foramen ovale beobachtet, das solange asymptomatisch ist, bis das Blut aus der unteren Hohlvene, in der Regel aufgrund einer Dilatation der aufsteigenden Aorta, im Stehen die Richtung ändert und direkt in Richtung des offenen Foramen ovale (Ostium-secundum-Defekt) fließt, was zu einer Verschiebung des Ostium primum führt und die Passage von nicht sauerstoffreichem Blut in den linken Vorhof ermöglicht.5
Die empfohlene Behandlung besteht in einem perkutanen Verschluss des Foramen ovale, um einen Rechts-Links-Shunt und die daraus resultierenden Entsättigungen und Dyspnoe zu vermeiden, die in aufrechter Position auftreten.1 Dies kann nicht mit einer Thrombozytenaggregationsbehandlung erreicht werden, die zur Verhinderung eines Schlaganfalls bei Patienten mit einem offenen Foramen ovale und einem vorangegangenen ischämischen Unfall indiziert ist.
Zusammenfassend lässt sich sagen, dass ein offenes Foramen ovale in der Allgemeinbevölkerung häufig vorkommt und im Allgemeinen keine klinischen Folgen hat. Es kann jedoch mit einer paradoxen Embolie, einem CVA und in Ausnahmefällen mit einem kardialen POS verbunden sein. Es kann nur diagnostiziert werden, wenn ein hoher klinischer Verdacht bei Hypoxämie und seltsamer, variabler Dyspnoe besteht. Die Behandlung ist im Allgemeinen kurativ.