- 股関節の解剖
- 大腿骨臼蓋インピンジメントと股関節の運動性
- Femoroacetabular Impingementに対する保存的(Nonsurgical)治療
- 大腿骨転子部インピンジメントに対する股関節鏡検査
- まとめ
。
股関節の解剖学
股関節は大腿骨と骨盤の間にある「ボール&ソケット」関節であります。 大腿骨の上部は丸い球になっており、骨盤の中にある臼蓋(きゅうがい)と呼ばれる空洞にはまるようになっています。 球は通常、関節包の周囲に完全なスリーブを形成する非常に強力な靭帯によってソケットに保持されています
球とソケットは両方とも、それぞれ約1/8インチの厚さの滑らかな軟骨の層で覆われています。 軟骨はスポンジのように関節のクッションの役割を果たし、骨同士がほとんど摩擦を起こすことなく滑ることができます。 さらに、臼蓋の深さは、臼蓋と呼ばれる繊維軟骨の縁によって増し、大腿骨の頭を掴んで関節内に固定しています。 臼蓋は、ボールがソケットに収まるように「Oリング」またはガスケットの役割を果たします。
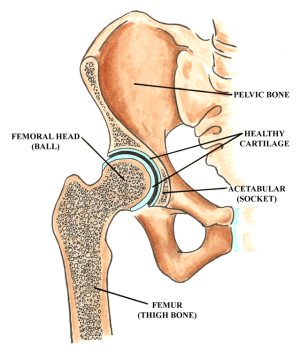
股関節の解剖学
大腿骨臼蓋インピンジメントと股関節モビリティ
大腿骨臼蓋インピンジメントとは何ですか?
大腿骨臼蓋インピンジメントは、ボール(大腿骨頭)がソケット(骨盤の寛骨臼)内でその可動域を完全に確保できない場合に発生します。
インピンジメント自体は、大腿骨頭および/または頸部と寛骨臼の間の早期かつ不適切な衝突または衝撃のことを指します。 インピンジは、股関節の可動域を狭めるだけでなく、痛みも引き起こします。 一般的に、大腿骨臼蓋インピンジメントは、大腿骨頭や頚部の周りに形成された過剰な骨の結果であり、「カム」型インピンジメントとして知られています。 また、大腿骨と寛骨臼の間に異常な衝撃が発生するように寛骨臼の角度が変化した場合にも、一般的に大腿骨寛骨臼インピンジメントが発生します。
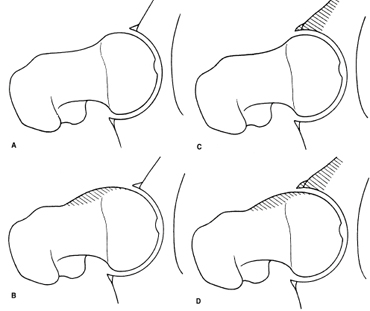
A) 正常股関節 B) カムインピンジメント C) ピンサーインピンジメント D) カムとピンサーインピンジメントの複合
Source: 大腿骨頭臼蓋インピンジメントのフォーム – Lavigne, et al.
インピンジメントを起こした股関節の内部では何が起こっているのでしょうか。
余分な骨のある大腿骨頭と首が寛骨の縁に当たると、寛骨に沿った軟骨と唇が損傷を受ける可能性があります。 しかし、この凸凹が軟骨や臼蓋(ボールとソケットの間の衝撃を緩和する役割)と繰り返しこすれ合うと、軟骨や臼蓋が擦り減ったり裂けたりして、痛みを感じるようになるのです。 さらに軟骨や臼蓋がなくなると、大腿骨の骨と骨盤の骨がぶつかるようになります。 この「骨と骨がぶつかる」という概念は、関節炎として最もよく知られています。
また、関節唇の裂け目が関節腔に入り込み、股関節の動きをさらに制限し、さらなる痛みを引き起こすことがあります。 これは、半月板が切れた人の膝に起こることと似ています。
大腿骨肩甲骨インピンジメントはどのようにして起こるのでしょうか。
正常な発育でも、寛骨臼の縁の過成長、つまり挟み込み型のインピンジメントが生じることがあります。 股関節の外傷(転倒)もインピンジメントにつながる可能性があります。 臼蓋や軟骨の断裂は、回転運動や股関節の屈曲を繰り返すような運動が原因であることが多いようです。
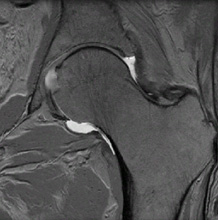
無傷の臼蓋を持つ正常な股関節のMRI
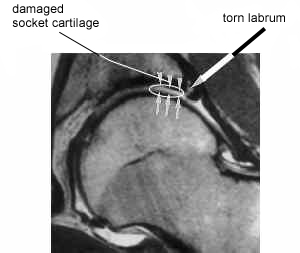
臼蓋が切れた股関節のMRI
インピンジに伴う一般的な症状は?
10代から中年にかけてはいつでもインピンジは起こりえます。 多くの人は、長時間座ったり歩いたりした後に、まず臀部の前面(鼠径部)の痛みに気づきます。
痛みは一貫した鈍い痛み、または引っかかりや鋭い、弾けるような感覚になることがあります。
インピンジメントはどのように診断されるのですか?
X線や磁気共鳴画像法(MRI)による医療画像は、大腿骨肩甲骨インピンジメントの診断に欠かせません。 X線検査では、大腿骨頭や頸部、寛骨臼の縁に過剰な骨があることを確認できます。
大腿骨肩甲骨インピンジメントの保存的(非外科的)治療
大腿骨肩甲骨インピンジメントの治療では、常に非外科的治療を最初に検討する必要があります。 大腿骨寛骨臼インピンジメントは、多くの場合、安静、行動の改善、理学療法および/または抗炎症療法で解決することができる。 このような保存的治療は、関節の痛みと腫れを抑えることに成功している。
痛みが続く場合、股関節からの放散痛と腰や腹部からの放散痛を区別することが必要な場合がある。 この2つを区別する方法として、股関節にステロイドと鎮痛剤を注射することが実証されています。 まず、痛みが本当に股関節から生じているのであれば、注射によって痛みを和らげることができます。 第二に、注射は診断を確認する役割を果たします。
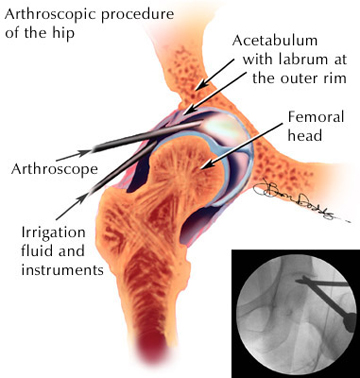
股関節鏡による大腿骨肩甲骨インピンジメントの治療
History of Hip Arthroscopy
股関節の関節鏡は1970年代に初めて報告され、1980年代後半と1990年代前半にさらに改良されました。 近年の手術器具の開発の進歩により、整形外科医は、従来は無視されるか、開腹手術で治療されていた病態を治療できるようになりました。 この手術はヨーロッパでは1990年代初頭から人気がありましたが、米国では1990年代後半から2000年代初頭にかけて、より最近になって人気を集めました。
米国では人気がなかったため、股関節鏡の上級訓練を受けた整形外科医はほとんどいません。 しかし、この手術がより受け入れられ、より一般的になるにつれて、より多くの外科医が整形外科手術のこの分野の訓練を受けるようになっています。
股関節鏡手術は、他の関節(膝や肩など)の関節鏡手術に比べて発展が遅れていますが、それは股関節が体のより深いところにあるためアクセスしにくいためです。 さらに、股関節は「ボール&ソケット」型の関節であるため、軟骨や臼蓋にさらなる損傷を与えることなく、関節内に手術器具を装着するために、関節を十分に露出するように牽引する必要があるのです。 関節鏡を使用するということは、より大きな切開を必要とする侵襲的な「開腹」手術ではなく、2-3箇所の小さな切開(約1/4-1/2インチの長さ)を使って手術を行うことを意味します。 これらの小さな切り口(「ポータル」)は、手術器具を関節に挿入するために使用されます。
関節鏡技術におけるその他の進歩に加え、処置中に関節に生理食塩水を流すことにより、外科医は優れた可視性を得ることができます。 また、手術中に器具や関節鏡が適切に挿入されているかどうかを確認するために使用される携帯用X線装置である透視検査も、外科医の助けとなっています。
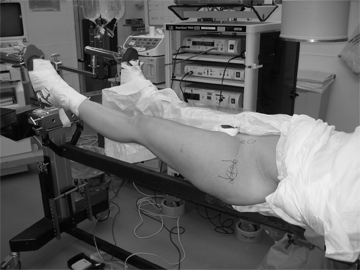
患者を牽引しているところ
切開箇所と処置器具
手術器具には、関節の内部を見ることができる細長いカメラである関節鏡や、痛みを引き起こす軟骨や唇を切り取る(デブライド)ためのさまざまな「シェイバー」と呼ばれる器具が含まれています。 シェーバーはまた、軟骨や臼蓋の損傷の原因となっている骨の隆起を削り取るために使用されます。
関節内の擦り切れた組織や緩んだ体を取り除くことに加えて、時には軟骨が失われた骨のパッチにドリルで穴を開けることがあります。 この技術は「マイクロフラクチャー」と呼ばれ、失われた場所に新しい軟骨の形成を促進します。
手術は通常「外来患者」手術として行われ、患者は午前中に手術を受け、その日のうちに帰宅することができます。 通常、患者さんは局所麻酔を受けます。
股関節鏡手術に伴う回復時間は?
手術後、患者には通常、最初の1-2週間は体重の負担を最小限にするために松葉杖を使用します。 術後は通常、1週間後に抜糸のための予約を取ります。 この予約の後、患者は通常、股関節の強度と柔軟性を向上させる理学療法を開始します。
理学療法の6週間後、多くの患者は通常の活動を再開できますが、運動後に痛みや痛みを感じなくなるまでには3~6ヶ月かかる場合があります。
股関節鏡検査はどのような人に有効で、どのような合併症が考えられますか?
身体検査と診断検査を組み合わせて、患者さんはケースバイケースで股関節鏡検査に適していると判断されます。 股関節鏡検査に最も適した患者さんは、股関節に痛みがある活動的な方で、まだ残っている軟骨を温存できる可能性のある方です。
研究によると、85~90%の患者さんが、股関節の痛みやインピンジメントが起こる前のレベルで、スポーツやその他の身体活動に復帰していることが分かっています。 大多数の患者さんは明らかに良くなっていますが、この手術が関節炎の進行をどの程度止めるのかはまだわかっていません。
すべての外科手術と同様に、股関節鏡手術には合併症の可能性がわずかに残っています。 リスクのいくつかは、牽引の使用に関連するものである。 牽引は、手術器具を挿入できるように股関節の位置をずらし、開くために必要である。 このため、特に股関節や大腿部周辺の筋肉や軟部組織の痛みを術後に引き起こす可能性があります。 また、長時間の牽引により、鼡径部や大腿部に一時的なしびれが生じることがあります。 5553>
結論
股関節鏡は、大腿骨肩甲骨インピンジメントに関連する症状を保存的な方法で緩和できない場合に適応されます。 股関節鏡の進歩により、股関節の開腹手術に代わる安全で効果的な方法として、最終的には末期の関節炎に進行する可能性のある初期の股関節疾患の治療において、非常に大きな利点があります。 ホスピタル・フォー・スペシャル・サージェリーの股関節外科医は、特別な訓練と豊富な経験で、股関節鏡を巧みに行い、成功の結果を記録しています。 2009/12/9
Authors

Associate Attending Orthopaedic Surgeon, Hospital for Special Surgery
Associate Professor of Clinical Orthopaedic Surgery, Weill Cornell Medical College