El hueso es un tipo especializado de tejido conectivo. Tiene un aspecto histológico único, que le permite llevar a cabo sus numerosas funciones:
- Hematopoyesis – la formación de células sanguíneas a partir de células madre hematopoyéticas que se encuentran en la médula ósea.
- Almacenamiento de lípidos y minerales – el hueso es un depósito que contiene tejido adiposo dentro de la médula ósea y calcio dentro de los cristales de hidroxiapatita.
- Soporte – los huesos forman el armazón y la forma del cuerpo.
- Protección – especialmente el esqueleto axial que rodea los principales órganos del cuerpo.
En este artículo, veremos la ultraestructura del hueso – sus componentes, estructura y desarrollo. También examinaremos cómo las enfermedades pueden afectar a su estructura.
Componentes del hueso
El hueso es una forma especializada de tejido conectivo. Como cualquier tejido conectivo, sus componentes pueden dividirse en componentes celulares y matriz extracelular.
Componentes celulares
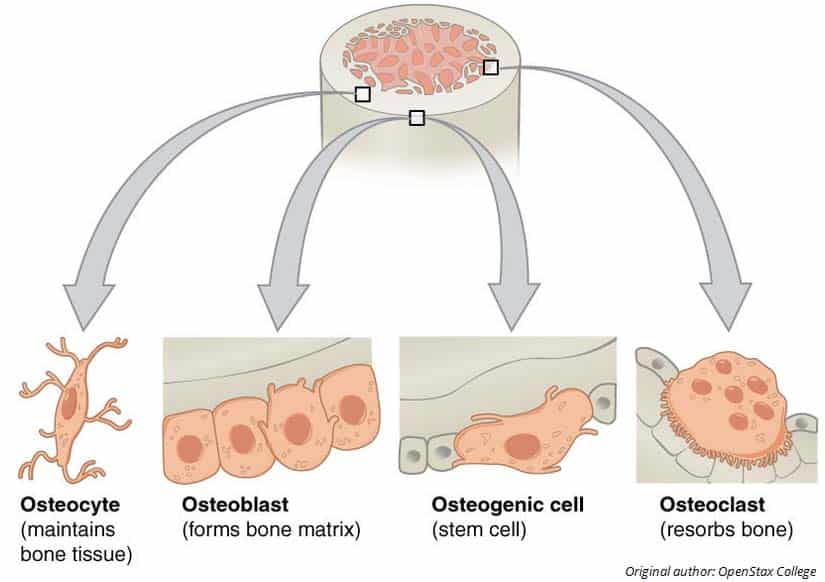 Fig 1.0 – Componentes celulares del hueso y sus funciones.
Fig 1.0 – Componentes celulares del hueso y sus funciones.Hay tres tipos de células en el hueso:
- Osteoblastos – Sintetizan matriz extracelular no calcificada/no mineralizada llamada osteoide. Más tarde se calcificará/mineralizará para formar el hueso.
- Osteocitos – A medida que el osteoide se mineraliza, los osteoblastos quedan atrapados entre las láminas en lagunas donde maduran hasta convertirse en osteocitos. A continuación, controlan los minerales y las proteínas para regular la masa ósea.
- Osteoclastos – Derivan de los monocitos y reabsorben el hueso liberando iones H+ y enzimas lisosomales. Son células grandes y multinucleadas.
El equilibrio entre la actividad de los osteoblastos y la de los osteoclastos es crucial para el mantenimiento de la integridad estructural del tejido. También desempeña un papel en afecciones como la osteoporosis.
Matriz extracelular
La matriz extracelular (MEC) se refiere a las moléculas que proporcionan soporte bioquímico y estructural a las células.
La MEC del hueso está altamente especializada. Además del colágeno y las proteínas asociadas que suelen encontrarse en el tejido conectivo, el hueso está impregnado de sales minerales, en particular de cristales de hidroxiapatita de calcio. Estos cristales se asocian a las fibras de colágeno, haciendo que el hueso sea duro y resistente. Esta matriz se organiza en numerosas capas finas, conocidas como láminas.
Estructura del hueso
Al microscopio, el hueso puede dividirse en dos tipos:
- Hueso tejido (hueso primario) – Aparece en el desarrollo embrionario y en la reparación de fracturas, ya que puede depositarse rápidamente. Está formado por osteoide (ECM no mineralizada), con las fibras de colágeno dispuestas al azar. Es una estructura temporal, que pronto es sustituida por el hueso laminar maduro.
- Hueso laminar (hueso secundario) – Es el hueso del esqueleto adulto. Está formado por láminas muy organizadas de osteoide mineralizado. Esta estructura organizada lo hace mucho más fuerte que el hueso tejido. El hueso laminar puede dividirse en dos tipos: compacto y esponjoso.
En ambos tipos de hueso, la superficie externa está cubierta por una capa de tejido conectivo, conocida como periostio. Una capa similar, el endostio recubre las cavidades dentro del hueso (como el canal medular, el canal de Volkmann y los espacios óseos esponjosos).
El hueso laminar puede dividirse en dos tipos. El exterior se conoce como hueso compacto: es denso y rígido. Las capas internas del hueso están marcadas por muchas cavidades interconectadas y se denomina hueso esponjoso.
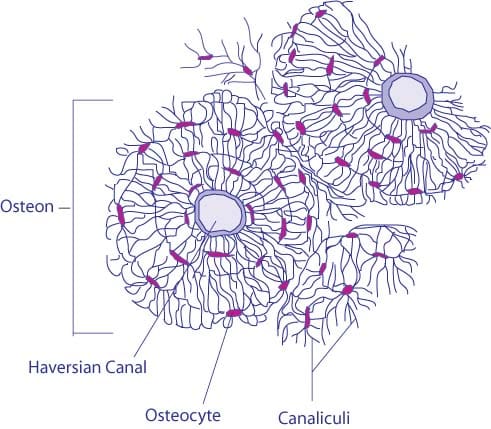 Fig 1.1 – Micrografía del hueso compacto. Obsérvese la disposición alrededor de un único canal de Havers.
Fig 1.1 – Micrografía del hueso compacto. Obsérvese la disposición alrededor de un único canal de Havers.Hueso compacto
El hueso compacto forma la «cáscara» exterior del hueso. En este tipo de hueso, las láminas se organizan en círculos concéntricos, que rodean un canal haversiano vertical (que transmite pequeños vasos neurovasculares y linfáticos). Toda esta estructura se denomina osteón y es la unidad funcional del hueso.
Los canales de Havers están conectados por canales horizontales de Volkmann – éstos contienen pequeños vasos que se anastomosan (unen) con las arterias de los canales de Havers. Los canales de Volkmann también transmiten vasos sanguíneos desde el periostio.
Los osteocitos se encuentran entre las láminas, dentro de pequeñas cavidades (conocidas como lagunas). Las lagunas están interconectadas por una serie de túneles de interconexión, llamados canalículos.
Hueso esponjoso
El hueso esponjoso constituye el interior de la mayoría de los huesos y se encuentra en la profundidad del hueso compacto. Contiene muchos espacios grandes, lo que le da un aspecto alveolado.
La matriz ósea está formada por una red tridimensional de finas columnas, que se entrecruzan para formar trabéculas irregulares. Esto produce un hueso ligero y poroso, que es resistente a las líneas de fuerza multidireccionales. La ligereza que ofrece el hueso esponjoso es crucial para permitir el movimiento del cuerpo. Si el único tipo de hueso fuera compacto, sería demasiado pesado para movilizarse.
Los espacios entre las trabéculas suelen estar llenos de médula ósea. La médula ósea amarilla contiene adipocitos y la roja está formada por células madre hematopoyéticas.
Este tipo de hueso no contiene canales de Volkmann ni de Havers.
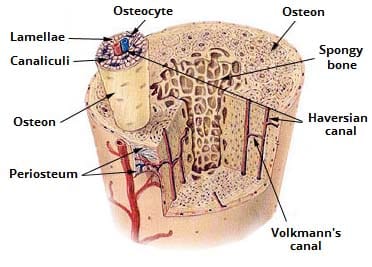 Fig 1.2 – Estructura del hueso maduro. Obsérvese la diferente estructura de los tipos de hueso compacto y esponjoso.
Fig 1.2 – Estructura del hueso maduro. Obsérvese la diferente estructura de los tipos de hueso compacto y esponjoso.Osificación y remodelación
La osificación es el proceso de producción de hueso nuevo. Se produce a través de uno de los dos mecanismos siguientes:
- Osificación endocondral – Cuando el cartílago hialino es sustituido por osteoblastos que secretan osteoide. El fémur es un ejemplo de hueso que sufre osificación endocondral.
- Osificación intramembranosa – Cuando el tejido mesenquimal (embrionario) se condensa en hueso. Este tipo de osificación forma huesos planos como el hueso temporal y la escápula.
En ambos mecanismos se produce inicialmente hueso primario. Posteriormente es sustituido por hueso secundario maduro.
Remodelación
El hueso es un tejido vivo y, como tal, sufre constantemente una remodelación. Es el proceso por el que se reabsorbe el tejido óseo maduro y se forma tejido óseo nuevo. Lo lleva a cabo el componente celular del hueso.
Los osteoclastos descomponen el hueso mediante un cono de corte. Los nutrientes se reabsorben y los osteoblastos depositan nuevo osteoide. La remodelación se produce principalmente en los lugares de tensión y daño, reforzando las zonas afectadas.
Relevancia clínica – Trastornos óseos
El hueso tiene una estructura histológica única, necesaria para llevar a cabo sus funciones. Las alteraciones de esta estructura, secundarias a una enfermedad, pueden dar lugar a varias afecciones clínicas.
La osteogénesis imperfecta es una afección en la que se produce una síntesis anormal de colágeno a partir de los osteoblastos. Las características clínicas incluyen huesos frágiles, deformidades óseas y esclerótica azul. Es una enfermedad rara y de etiología genética, con un patrón de herencia autosómico dominante. La fragilidad de los huesos los predispone a la fractura – esto tiene una importancia médico-legal, ya que en los niños puede confundirse con una lesión deliberada.
La osteoporosis se refiere a una disminución de la densidad ósea, reduciendo su integridad estructural. Esto se produce por la actividad de los osteoclastos (reabsorción de hueso) que supera la actividad de los osteoblastos (producción de hueso). Los huesos son frágiles y tienen un mayor riesgo de fractura. Existen tres tipos:
- Tipo 1: Osteoporosis posmenopáusica – Se desarrolla en las mujeres después de la menopausia, debido a la disminución de la producción de estrógenos. Los estrógenos protegen contra la osteoporosis aumentando la actividad de los osteoblastos y disminuyendo la de los osteoclastos.
- Tipo 2: Osteoporosis senil – Suele aparecer por encima de los 70 años.
- Tipo 3: Osteoporosis secundaria – Cuando la osteoporosis se produce debido a una enfermedad coexistente (por ejemplo, insuficiencia renal crónica).
Los factores de riesgo son la edad, el sexo, la dieta (vitamina D y calcio), el origen étnico, el tabaquismo y la inmovilidad. Suele tratarse con bifosfonatos, que son absorbidos por los osteoclastos y hacen que se vuelvan inactivos y sufran apoptosis. Esto limita la degradación del hueso.
 Fig 1.3 – Radiografía de un niño afectado de raquitismo.
Fig 1.3 – Radiografía de un niño afectado de raquitismo.El raquitismo es una deficiencia de vitamina D o de calcio en niños con huesos en crecimiento. Esto significa que el osteoide se mineraliza mal y permanece flexible. Las placas de crecimiento epifisarias pueden entonces distorsionarse bajo el peso del cuerpo, lo que puede conducir a deformidades esqueléticas.
La osteomalacia es una deficiencia de vitamina D o de calcio en adultos con huesos en remodelación. En este caso, el osteoide depositado por los osteoblastos está mal mineralizado, lo que conduce a huesos cada vez más débiles, aumentando su susceptibilidad a las fracturas.
Nota: la deficiencia de vitamina D puede deberse a una dieta deficiente, a la falta de luz solar o a un trastorno metabólico. Por ejemplo, la insuficiencia renal podría interferir en la segunda hidroxilación de la vitamina D o un trastorno intestinal podría impedir una absorción suficiente. Una deficiencia de calcio puede ser causada por la dieta o por un bajo nivel de vit. D.