- Abstract
- Objetivo
- Materiales y métodos
- Resultados
- Conclusión
- Palabras clave
- Introducción
- Materiales y métodos
- Definición de la afectación de órganos
- Definición de problemas en los pies
- Estudios serológicos
- Análisis estadístico
- Características demográficas
- Clasificación y características de la lesión del pie
- Discusión
- Conflicto de intereses
- Citación
Abstract
Objetivo
Nuestro objetivo fue evaluar la prevalencia del dolor y las lesiones del pie en pacientes con esclerosis sistémica (SSc) y su asociación con la afectación de otros órganos.
Materiales y métodos
En este estudio transversal se sondearon 133 pacientes con esclerodermia a través de una encuesta en la que se incluyeron ambas formas de lesiones plantares digitales y no digitales. Se utilizó la prueba de chi-cuadrado y la prueba t de student para determinar las asociaciones del dolor y la lesión del pie con las características clínicas y los hallazgos serológicos de la enfermedad. Se utilizó el análisis multivariante para determinar los factores independientes asociados con la lesión y el dolor del pie.
Resultados
De todos los pacientes, 119 (89%) eran mujeres con una edad media +Desviación Estándar (DE) de 39,3 + 13,1 años, 32 (24,1%) pacientes tenían dolor de pies, y el 40,6% fueron clasificados como con SSc cutánea difusa. La duración media de la enfermedad fue de 6,7 ± 5,8 años. Se encontraron lesiones en los pies en 47 (35%) de los pacientes, de los cuales 30 (93,8%) informaron de dolor en los pies. En el análisis univariante, las lesiones en los pies se asociaron con lesiones vasculares, como el fenómeno de Raynaud en los pies (p
Conclusión
El dolor y las lesiones en los pies son comunes en los pacientes con esclerodermia, el subtipo difuso de la enfermedad, el fenómeno de Raynaud en los pies, la calcinosis y la telangiectasia fueron factores asociados de forma independiente con las lesiones en los pies.
Palabras clave
Lesión en el pie, dolor en el pie, esclerosis sistémica
Introducción
La esclerosis sistémica (SSc) es una enfermedad multiorgánica devastadora y crónica que se caracteriza por anomalías vasculares, fibrosis y desregulación inmunológica. Las complicaciones asociadas a las extremidades superiores en la SSc están bien descritas, sin embargo, los problemas de los pies se descuidan a menudo en la investigación de la esclerodermia. La úlcera del pie se ha observado en la artritis reumatoide y en la diabetes, dos enfermedades cuya patogénesis de la lesión del pie parece cercana a la de la SSc. Aunque no se ha estudiado específicamente, las lesiones del pie en pacientes con esclerodermia pueden tener mecanismos fisiopatológicos subyacentes como la artritis reumatoide y la diabetes.
Se ha sugerido que en la artritis reumatoide los mecanismos que podrían dar lugar a las lesiones del pie incluyen la alteración de la distribución de la presión debido a la sinovitis y la deformidad, el desplazamiento del acolchado fibrograso en el MTP y la atrofia de la grasa plantar.
En los pacientes con diabetes, las lesiones del pie son el resultado de múltiples factores y están relacionadas con una variedad de factores de riesgo como la neuropatía periférica, la insuficiencia vascular y las medidas fisiológicas . Un número limitado de investigaciones que estudiaron previamente la úlcera de las extremidades inferiores, no se centraron específicamente en el dolor o la lesión del pie . Sari-Kouzel, et al. fueron unos de los pocos investigadores que informaron sobre la naturaleza de los problemas en los pies de sus pacientes con SSc. Observaron dolor de pies en el 82%, Raynaud en el 86% y úlcera digital en el 26,1% de sus sujetos. En la SSc, las complicaciones vasculares como el fenómeno de Raynaud conducen a la úlcera digital, la calcinosis (úlcera), la gangrena y la amputación del pie. Las complicaciones mecánicas, como la lesión hiperqueratósica (callo y callosidad), también podrían provocar lesiones en los pies en la SSc.
El objetivo del presente estudio era evaluar cuidadosamente la prevalencia y la naturaleza de las complicaciones de los pies en los pacientes con esclerodermia que se registraron en el estudio y evaluar además la asociación de los problemas de los pies con la afectación de otros órganos.
Materiales y métodos
En esta cohorte prospectiva de esclerodermia, 133 pacientes, que fueron visitados entre septiembre y noviembre de 2014, fueron evaluados por la presencia de problemas en los pies. Los datos demográficos, basales y paraclínicos se extrajeron del registro de esclerodermia de la institución. Todos los pacientes debían cumplir los criterios de clasificación del American College of Rheumatology/European League Against Rheumatism (ACR/EULAR 2013) para ser elegibles para la inscripción en el estudio . La clasificación de los subconjuntos se realizó de acuerdo con el estudio de Le Roy, et al.
Definición de la afectación de órganos
La afectación vascular se definió como la presencia de fenómeno de Raynaud observado por un médico, úlcera de fóvea digital, telangiectasia, ulceración o gangrena. La afectación cutánea detectada en la exploración física se puntuó según la puntuación cutánea de Rodnan modificada (mRSS). La afectación del sistema musculoesquelético se definió como la presencia de artritis en más de una articulación y de roces tendinosos palpables. Se diagnosticó miositis cuando se presentaba debilidad muscular proximal en la exploración física o cuando se daba alguno de los siguientes casos Biopsia muscular que confirmara la existencia de miositis y electromiograma con patrón miopático o elevación de enzimas séricas que reflejara una enfermedad muscular. La afectación del sistema gastrointestinal se definió como; dismotilidad esofágica cuando se observó dilatación esofágica en la evaluación radiográfica o según los resultados de la manometría. La afectación pulmonar incluía la enfermedad pulmonar intersticial (EPI) definida como la presencia de fibrosis basilar bilateral en la radiografía de tórax o en la tomografía computarizada de alta resolución (TCAR) y/o un patrón restrictivo en la prueba de función pulmonar, es decir, una capacidad vital forzada (CVF) inferior al 70% del valor previsto, y una elevación de la PAP medida por ecocardiografía > 40 mmHg. La afectación cardíaca se definió como pericarditis y fracción de eyección izquierda de
Definición de problemas en los pies
Todos los pacientes fueron interrogados sobre dolor o úlcera en los pies. Se les pidió que rellenaran un formulario prediseñado por un reumatólogo (H.P) para documentar la información sobre sus problemas en los pies. Se excluyeron los pacientes cuyo dolor de pies era reproducible con la presión sobre la lesión considerada en el estudio, y aquellos con dolor de pies relacionado con la fascitis plantar o la artritis.
Además del examen por parte de un reumatólogo, un dermatólogo (GH. G) revisó una fotografía que se tomó de cada lesión del pie. Tanto las lesiones plantares digitales como las no digitales se consideraron lesiones del pie. Las lesiones del pie se evaluaron sistemáticamente en tres áreas de 1- antepié (área que contiene los cinco dedos y el metatarso), 2- mediopié, y 3- retropié (talón).
Clasificamos las lesiones del pie en dos lesiones vasculares y no vasculares (mecánicas). Las lesiones no vasculares incluyen las lesiones hiperqueratósicas (callo, callosidad) que surgen de la presión mecánica o la fricción en la piel . Un callo es una lesión hiperqueratósica bien definida con un núcleo central cónico de queratina que causa dolor e inflamación. Un callo es una zona hiperqueratósica difusa, con un grosor relativamente uniforme y un margen mal definido. Suele encontrarse bajo las cabezas de los metatarsos, en un lugar de fricción, irritación y presión. Al igual que las manos, las lesiones vasculares del pie incluyen la cicatriz en la punta del dedo, la telangiectasia, la úlcera y la gangrena o la amputación y la calcinosis. Las lesiones mecánicas del pie son las lesiones hiperqueratósicas, las callosidades y la formación de callos en la zona del metatarso, el mediopié y el retropié. La figura 1 muestra las lesiones digitales y las lesiones plantares no digitales.
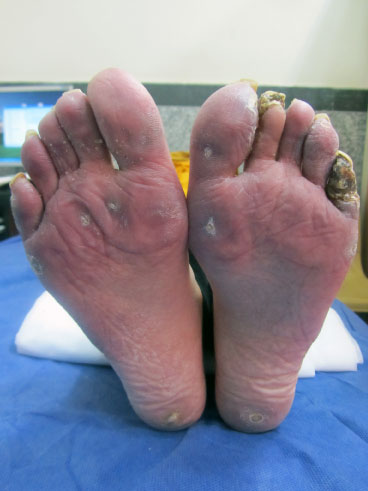 Figura 1: La figura muestra las lesiones vasculares y no vasculares del pie. Gangrena en el 5º dedo del pie izquierdo, lesión hiperqueratósica (callo, callosidad) en zona metatarsal y talones. Ver Figura 1
Figura 1: La figura muestra las lesiones vasculares y no vasculares del pie. Gangrena en el 5º dedo del pie izquierdo, lesión hiperqueratósica (callo, callosidad) en zona metatarsal y talones. Ver Figura 1
Estudios serológicos
Para realizar el análisis, se utilizó la técnica de inmunofluorescencia indirecta de ANA en sueros a través del hígado Mosaico HEp-20-10 (mono), y se detectaron los Abs anticéntricos (ACA), Abs antitopoisomerasa I (Anti-TOPO I) mediante inmunoensayo en línea .
Análisis estadístico
Se utilizó la prueba de ji-cuadrado y la prueba exacta de fisher de colas para comparar los datos categóricos. Para evaluar la fuerza de asociación de los datos, se utilizó la Odds ratio (OR) con un intervalo de confianza (IC) del 95%.
Se utilizó la prueba t de Student para comparar las variables continuas y, en ausencia del supuesto de normalidad, se realizó el análisis de la prueba de Mann-Whitney. Se utilizó el análisis multivariante para las variables que mostraron una diferencia significativa a nivel de p
Características demográficas
De 133 pacientes, 32 (24%) tenían dolor de pies lo suficientemente grave como para buscar atención médica (Tabla 1). Los pacientes con dolor de pies eran más jóvenes que los que no tenían dolor de pies (34,5 ± 11,3 y 40,8 ± 13,3 respectivamente, p
Tabla 1: Datos demográficos y basales en 133 pacientes de esclerosis sistémica con dolor de pies. Ver Tabla 1
La prevalencia de Raynaud en el pie en los pacientes con dolor en el pie en comparación con los que no tenían dolor mostró una diferencia significativa, (59,4% y 1% respectivamente, p
Las lesiones vasculares se encontraron en 31 (23,3%) pacientes en total, de los cuales 23 (71,9%) informaron de dolor y 8 (7,9%) no tenían dolor en el pie. La diferencia fue estadísticamente significativa (p
Clasificación y características de la lesión del pie
Las lesiones vasculares del pie se observaron en la zona proximal de los dedos y el antepié. Las lesiones mecánicas del pie prevalecían en el metatarso y el retropié. La figura 2 muestra más detalles sobre las lesiones del pie de los pacientes.
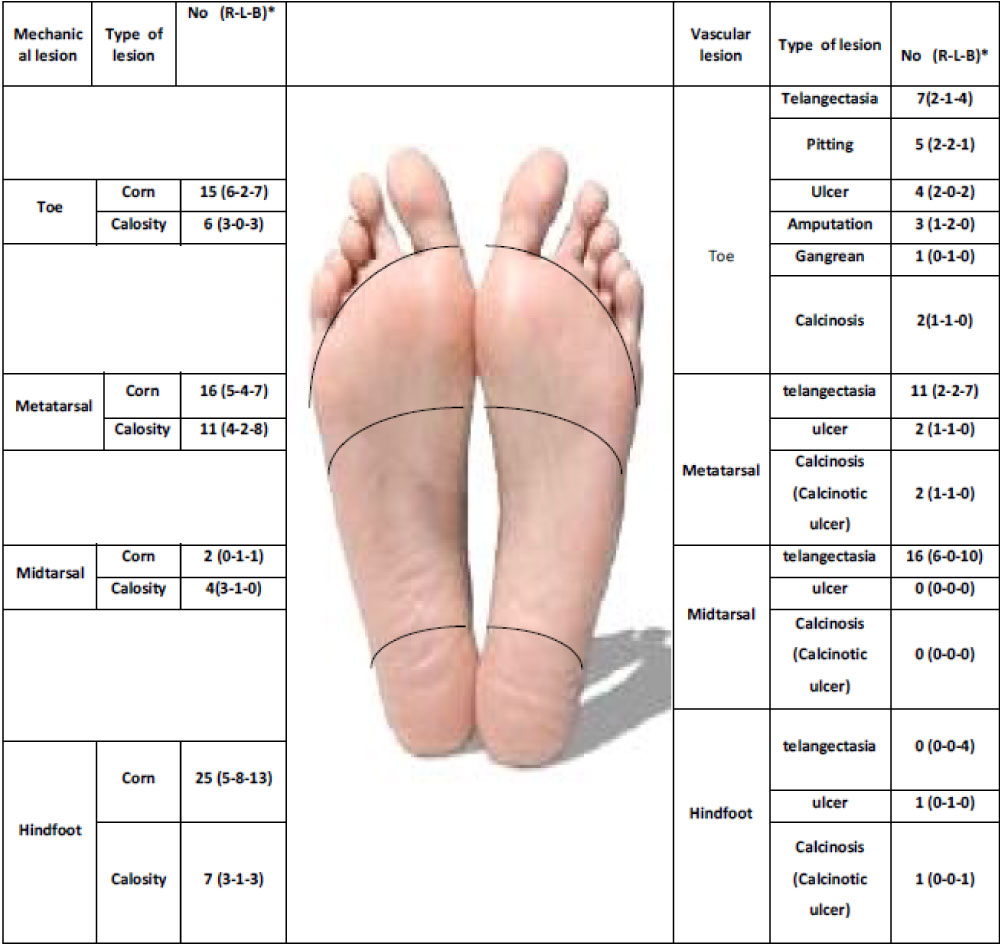 Figura 2: Clasificación y características de la afectación del pie en 47 pacientes con SSc con lesión del pie. Ver Figura 2
Figura 2: Clasificación y características de la afectación del pie en 47 pacientes con SSc con lesión del pie. Ver Figura 2
No encontramos diferencias según la edad, el sexo, los subconjuntos de la enfermedad, el fenómeno de Raynaud objetivo, la miositis, los síntomas gastrointestinales, las pruebas de función renal, la EF
Tabla 2: Correlación de la lesión vascular y mecánica del pie con el sistema de órganos y los hallazgos serológicos en 133 pacientes con esclerosis sistémica (SSc). Ver Tabla 2
En el modelo multivariante, el subtipo difuso de la enfermedad, la presencia de telangiectasias, calcinosis y Raynaud en el pie mantuvieron una asociación significativa con la lesión vascular del pie. La presencia de dismotilidad esofágica, la amputación y el Raynaud en el pie fueron factores independientes asociados a la lesión mecánica del pie (Tabla 3).
Tabla 3: Factores independientes asociados a la lesión vascular y mecánica del pie en el análisis multivariante. Ver Tabla 3
Discusión
El presente estudio transversal demostró que el dolor de pies es un síntoma clínico prevalente de la SSc. Los clínicos no sólo deben buscarlo sino también tomarlo como un signo muy serio en el manejo de la enfermedad. Las lesiones en los pies, que se observaron en un tercio de los pacientes, iban acompañadas en su mayoría de dolor. Los resultados de este estudio ponen de manifiesto la importancia del dolor y las lesiones en los pies como factores que contribuyen a la morbilidad en los pacientes con SSc y que deben ser evaluados cuidadosamente. Este estudio mostró que la correlación de las lesiones vasculares y mecánicas del pie con la afectación de órganos era muy similar. Observamos que algunos pacientes, que tenían lesiones en los pies, no se quejaban de dolor en los pies; esto puede deberse a que la lesión en la parte media del pie tiene menos efecto de presión.
En el estudio actual, las lesiones en los pies mostraron en su mayoría una asociación con la manifestación vascular e inflamatoria de la enfermedad. La manifestación vascular de la enfermedad en las manos, así como el fenómeno de Raynaud en el pie y la PAP > 40 mmHg fueron más prevalentes en los pacientes con complicaciones en el pie. este estudio no encontró ninguna asociación entre la lesión del pie y la crisis renal por esclerodermia (CRR). Esto puede deberse al número limitado de pacientes con CRS en el estudio. Hasta donde sabemos, no hay ningún estudio que haya evaluado la asociación de la afectación de órganos con la lesión del pie en la SSc.
Hemos encontrado una correlación de los síntomas de dismotilidad esofágica con la lesión mecánica del pie. Aunque la causalidad de la dismotilidad esofágica no se conoce bien, el daño vascular, la disfunción neuromuscular y la fibrosis se consideran causas patogénicas de la dismotilidad esofágica.
En un análisis univariante, se encontró correlación de la presentación inflamatoria de la enfermedad, como la artritis, los roces palpables del tendón, la pericarditis y la elevación de la VSG con las lesiones del pie. La naturaleza inflamatoria de la artritis en los pacientes con esclerodermia fue respaldada por estudios anteriores y por los resultados de la biopsia sinovial u otras nuevas herramientas de imagen. Se demostró que la tenosinovitis en la SSc puede estar causada por cambios inflamatorios o fibróticos en la vaina del tendón . Además, en la investigación histológica, se informó de que la inflamación crónica era la principal causa de la enfermedad pericárdica en los pacientes con SSc.
Se demostró que la alta prevalencia de Abs anticentrómero era un factor predictivo del evento isquémico digital y de la pérdida digital en los pacientes con esclerodermia; sin embargo, en este estudio no pudimos encontrar dicha relación. Esto podría deberse a la baja prevalencia de ACA en el estudio actual.
Encontramos una asociación entre la lesión del pie y el subconjunto difuso de la enfermedad en el análisis univariante y en el análisis multivariante. Por otra parte, el subconjunto difuso fue también el factor independiente asociado a la lesión vascular del pie. Podría especularse que los pacientes con enfermedad difusa tenían una presentación vascular más grave de la enfermedad. Las características vasculares de la enfermedad, como la calcinosis, la enfermedad de Raynaud en el pie y la telangiectasia, también mostraron una asociación independiente con la lesión vascular del pie. Curiosamente, encontramos una asociación entre el dolor mecánico del pie y algunas características vasculares de la enfermedad. Basándose en estos hallazgos y extrapolando la isquemia como causa de la atrofia de la almohadilla de grasa digital en los dedos de las manos, los autores especularon que el mismo mecanismo puede dar lugar a la atrofia de la almohadilla de grasa del pie.
Hubo limitaciones en este estudio. Se calculó la prevalencia puntual de la lesión del pie y del dolor del pie y no se realizó una puntuación numérica. La incidencia acumulada de la lesión del pie puede ser mayor que la reportada en el estudio. Otra limitación fue que no se estudió la enfermedad macrovascular en las extremidades inferiores. Además, en los pacientes con una PAP elevada en la ecocardiografía, no se realizó un cateterismo como parte del diagnóstico de la hipertensión pulmonar.
Los problemas en los pies son muy prevalentes y deben considerarse como parte del tratamiento clínico habitual de la SSc. El presente estudio, por primera vez, demostró una asociación entre el dolor de pies y las lesiones en los pies, así como la lesión en los pies con las características clínicas y paraclínicas de la SSc. En la evaluación de los pacientes con dolor y lesión en el pie, los pacientes con el subconjunto difuso de la enfermedad y la manifestación vascular en las manos, el fenómeno de Raynaud en el pie y la presentación de la enfermedad inflamatoria deben ser evaluados cuidadosamente para el dolor y la lesión en el pie.
Conflicto de intereses
Ninguno.
- van der Leeden M, Steultjens M, Dekker JH, Prins AP, Dekker J, et al. (2006) Daño articular en el antepié, dolor y discapacidad en pacientes con artritis reumatoide con molestias en los pies: el papel de la presión plantar y las características de la marcha. Rheumatology 45: 465-469.
- Dalal S, Widgerow AD, Evans GR (2013) The plantar fat pad and the diabetic foot – a review. Int Wound J 12: 1742-1801
- Shanmugam VK, Price P, Attinger CE, Steen VD (2010) Lower Extremity Ulcers in Systemic Sclerosis: Características y respuesta al tratamiento. Int J Rheumatol.
- Sari-Kouzel H, Hutchinson CE, Middleton A, Webb F, Moore T, et al. (2001). Problemas de los pies en pacientes con esclerosis sistémica. Rheumatology 40: 410-413.
- Reiber GE, Vileikyte L, Boyko EJ, del Aguila M, Smith DG, et al. (1995) Causal pathway for in incident lower extremity ulcers in patients with foot ulcer from two setting. Diabetes care 1: 157-162.
- Alcacer-Pitarch B, Buch MH, Gray J, Denton CP, Herrick A, et al. (2012) Pressure and pain in scleroderma an evaluation of simple intervention (PISCES): randomised controlled trial protocol. BMC Musculoskelet Disord 13: 11.
- Crawford F, Inkster M, Kleijnen J, Fahey T (2007) Predicting foot ulcers in patients with diabetes: Una revisión sistemática y un meta-análisis. QJM 100: 65-86.
- Reidy ME, Steen V, Nicholas J (1992) Lower extremity amputation in scleroderma. Arch Phys Med Rehabil 73: 811-813.
- Chathra N, Bhat RM (2017) El maíz en la esclerodermia. Indian Dermatol Online J 8: 49-50.
- van den Hoogen F, Khanna D, Fransen J, Johnson SR, Baron M, et al. (2013) Criterios de clasificación de 2013 para la esclerosis sistémica: una iniciativa de colaboración del Colegio Americano de Reumatología/Liga Europea contra el Reumatismo. Ann Rheum Dis 65: 2737-2747.
- LeRoy EC, Medsger TA Jr. (2001) Criterios para la clasificación de la esclerosis sistémica temprana. J Rheumatol 28: 1573-1576.
- Singh D, Bentley G, Trevino SG (1996) Callosities, corns, and calluses Callosidades, callos y callosidades. BMJ 312: 1403-1406.
- Freeman DB (2002) Corns and Calluses Resulting from Mechanical Hyperkeratosis. Am Fam Physician 11: 2277-2280.
- Korn JH, Mayes M, Matucci Cerinic M, Rainisio M, Pope J, et al. (2004) Digital ulcers in systemic sclerosis: prevention by treatment withbosentan, an oral endothelin receptor antagonist. Arthritis Rheum 50: 3985-3993.
- Sjogren RW (1994) Gastrointestinal motility disorders in scleroderma. Arthritis Rheum 37: 1265-1282.
- Schumacher HR Jr. (1973) Joint involvement in progressive systemic sclerosis (scleroderma): a light and electron microscopic study of synovial membrane and fluid. Am J Clin Pathol 60: 593-600.
- Elhai M, Guerini H, Bazeli R, Avouac J, Freire V, et al. (2012) Características ultrasonográficas de la mano en la esclerosis sistémica y correlación con los hallazgos clínicos, biológicos y radiográficos. Arthritis Care Res 8: 1244-1249.
- Byers RJ, Marshall DA, A J Freemont AJ (1997) Pericardial involvement in systemic sclerosis. Ann Rheum Dis 56: 393-394.
- Herrick AL, Heaney M, Hollis S, Jayson MI (1994) Anticardiolipin, anticentromere and anti-Scl-70 antibodies in patients with systemic sclerosis and severe digital ischemia. Ann Rheum Dis 53: 540-542.
Citación
Poormoghim H, Andalib E, Jalali A, Salimi-beni M, Ghafarpour GH (2019) Foot Pain and Lesions in Systemic Sclerosis: Prevalencia y asociación con la afectación de órganos. J Rheum Dis Treat 5:076. doi.org/10.23937/2469-5726/1510076