Por Joan M. Bathon, M.D. Actualizado en diciembre de 2011 por Rebecca L. Manno, MD, MHS
- Terapias farmacológicas
- Terapias intraarticulares
- Manejo nofarmacológico
- Manejo quirúrgico
- Evaluación funcional
- Direcciones futuras
- Discusión de inhibidores específicos de la COX-2
El tratamiento actual de la OA se limita al control de los síntomas. En este momento, no existen agentes farmacológicos capaces de retrasar la progresión de la OA o de prevenirla. Esta es un área fundamental e importante de la investigación actual. En 2011, el tratamiento se centra en el alivio del dolor, el mantenimiento de la calidad de vida y la conservación de la independencia funcional.
Terapia farmacológica
1) Acetaminofina: Varios estudios han demostrado que el paracetamol es superior al placebo y equivalente a los agentes antiinflamatorios no esteroideos (AINE) para el tratamiento a corto plazo del dolor de la OA. En la actualidad, el paracetamol (hasta 4.000 mg/día) es el analgésico inicial de elección recomendado para la OA sintomática. ( ACR Guidelines-Guidelines for Medical Management of OA of the knee) Sin embargo, muchos pacientes acaban necesitando AINE o analgésicos más potentes para controlar el dolor.
2) Agentes antiinflamatorios no esteroideos (AINE): Los AINE han sido un tratamiento importante para los síntomas de la OA durante mucho tiempo. El mecanismo por el que los AINE ejercen sus efectos antiinflamatorios y analgésicos es la inhibición de la enzima generadora de prostaglandinas, la ciclooxigenasa (COX). Además de su potencial inflamatorio, las prostaglandinas también contribuyen a importantes funciones homeostáticas, como el mantenimiento del revestimiento gástrico, el flujo sanguíneo renal y la agregación plaquetaria. La reducción de los niveles de prostaglandinas en estos órganos puede provocar los efectos secundarios bien conocidos de los AINE tradicionales no selectivos (ibuprofeno, naprosyn, indometacina), es decir, ulceración gástrica, insuficiencia renal y prolongación del tiempo de sangrado. Los ancianos corren un mayor riesgo de sufrir estos efectos secundarios. Otros factores de riesgo de hemorragia gastrointestinal inducida por AINE son la úlcera péptica previa y el uso concomitante de esteroides. Las posibles toxicidades renales de los AINE incluyen azotemia, proteinuria e insuficiencia renal que requiere hospitalización. También se han notificado anomalías hematológicas y cognitivas con varios AINE. Por lo tanto, en los pacientes de edad avanzada y en aquellos con antecedentes documentados de úlceras inducidas por AINE, los AINE tradicionales no selectivos deben utilizarse con precaución, normalmente en dosis más bajas y junto con un inhibidor de la bomba de protones. En los ancianos debe vigilarse la función renal. Además, se recomienda el tratamiento profiláctico para reducir el riesgo de ulceración gastrointestinal, perforación y hemorragia en pacientes > 60 años de edad con: historia previa de enfermedad de úlcera péptica; duración prevista de la terapia de > 3 meses; dosis moderadas a altas de AINE; y, corticosteroides concurrentes. El desarrollo de inhibidores selectivos de la ciclooxigenasa-2 (COX-2) ofrece una estrategia para el tratamiento del dolor y la inflamación que probablemente sea menos tóxica para el tracto gastrointestinal.
3) Inhibidores de la COX-2: Los inhibidores de la ciclooxigenasa-2 (COX-2) son una clase de AINE) que recientemente ha recibido la aprobación de la Administración de Alimentos y Medicamentos (FDA). Estos inhibidores específicos de la COX-2 son eficaces para el dolor y la inflamación de la OA. Sin embargo, su ventaja teórica es que causan una toxicidad significativamente menor que los AINE convencionales, especialmente en el tracto gastrointestinal. Los AINE ejercen su efecto antiinflamatorio principalmente al inhibir una enzima llamada ciclooxigenasa (COX), también conocida como prostaglandina (PG) sintasa. La COX cataliza la conversión de la molécula sustrato, el ácido araquidónico, en prostanoides.
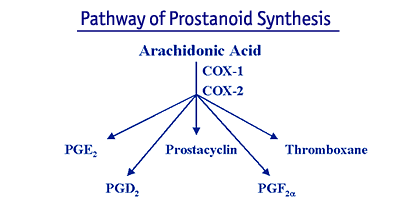
Los prostanoides consisten en las prostaglandinas E, D y F2a, la prostaciclina y el tromboxano. Los principales prostanoides vasoactivos inflamatorios son la PGE2 y la prostaciclina. El tromboxano es fundamental para la coagulación de las plaquetas, mientras que la PGD2 participa en las reacciones alérgicas y la PGF2a en la contracción uterina.
4) Otros agentes analgésicos orales: Para los pacientes que no toleran los AINE o los inhibidores de la COX-2 pueden ser adecuados otros analgésicos solos o en combinación. El tramadol, un analgésico no AINE/COX2 no opiáceo, puede ser eficaz para controlar los síntomas de dolor solo o en combinación con el paracetamol. Los opiáceos deben ser el último recurso para el tratamiento del dolor, a menudo en la fase avanzada de la enfermedad, dados sus numerosos efectos secundarios, como el estreñimiento, la somnolencia y el potencial de abuso.
5) Agentes tópicos: Las terapias analgésicas tópicas incluyen cremas tópicas de capsaicina y salicilato de metilo. Existe un AINE tópico aprobado por la FDA para el tratamiento de la OA, el gel de diclofenaco, que puede ser especialmente útil para los pacientes que no toleran los efectos secundarios gastrointestinales de los AINE.
6) Terapias intraarticulares: El uso juicioso de inyecciones intraarticulares de glucocorticoides es apropiado para los pacientes con OA que no pueden tolerar, o cuyo dolor no está bien controlado por los agentes analgésicos y antiinflamatorios orales. Las inyecciones periarticulares pueden tratar eficazmente la bursitis o la tendinitis que pueden acompañar a la OA. La necesidad de cuatro o más inyecciones intraarticulares sugiere la necesidad de una intervención ortopédica. La inyección intraarticular de preparados de hialuronato ha demostrado en varios ensayos clínicos pequeños que reduce el dolor en la OA de rodilla. Estas inyecciones se administran en una serie de 3 ó 5 inyecciones semanales (dependiendo del preparado específico) y pueden reducir el dolor hasta 6 meses en algunos pacientes.
Manejo no farmacológico
Se ha demostrado que la reducción de peso en pacientes obesos alivia significativamente el dolor, presumiblemente al reducir la tensión biomecánica en las articulaciones que soportan el peso. También se ha demostrado que el ejercicio es seguro y beneficioso en el tratamiento de la OA. Se ha sugerido que la carga y la movilización de las articulaciones son esenciales para la integridad articular. Además, la debilidad del cuádriceps, que se desarrolla al principio de la OA, puede contribuir de forma independiente al daño articular progresivo. Varios estudios en adultos mayores con OA de rodilla sintomática han mostrado mejoras consistentes en el rendimiento físico, el dolor y la discapacidad autodeclarada después de 3 meses de ejercicio aeróbico o de resistencia. Otros estudios han demostrado que el fortalecimiento de la resistencia mejora la marcha, la fuerza y la función general. Las actividades de bajo impacto, como los ejercicios de resistencia en el agua o el entrenamiento en bicicleta, pueden mejorar el tono y la fuerza de los músculos periféricos y la resistencia cardiovascular, sin causar una fuerza excesiva en las articulaciones ni lesiones. Los estudios realizados en residencias de ancianos y en la comunidad demuestran claramente que un beneficio adicional importante del ejercicio es la reducción del número de caídas.
Manejo quirúrgico
Los pacientes en los que la función y la movilidad siguen estando comprometidas a pesar del tratamiento médico máximo, y aquellos en los que la articulación es estructuralmente inestable, deben ser considerados para una intervención quirúrgica. Los pacientes en los que el dolor ha progresado hasta niveles inaceptables -es decir, dolor en reposo y/o dolor nocturno- también deben considerarse candidatos a la cirugía. Las opciones quirúrgicas incluyen la artroscopia, la osteotomía y la artroplastia. La extracción artroscópica de los cuerpos sueltos intraarticulares y la reparación de los meniscos degenerativos pueden estar indicadas en algunos pacientes con OA de rodilla. La osteotomía tibial es una opción para algunos pacientes que tienen una angulación en varo relativamente pequeña (menos de 10 grados) y un soporte ligamentoso estable. La artroplastia total de rodilla se recomienda para los pacientes con una deformidad en varo más grave, o cualquier valgo, y con inestabilidad ligamentosa. La artroplastia también está indicada para los pacientes que han tenido un alivio ineficaz del dolor tras una osteotomía tibial, y para aquellos con OA de cadera avanzada. Los pacientes que aún no han desarrollado una debilidad muscular apreciable, un desacondicionamiento generalizado o cardiovascular y que podrían soportar médicamente el estrés de la cirugía son candidatos quirúrgicos ideales. Por el contrario, no es realista esperar una movilidad y función plenas en pacientes con un deterioro cognitivo significativo o una enfermedad cardiopulmonar sintomática, ya que estas condiciones pueden impedir la rehabilitación postoperatoria.
Evaluación funcional
Se han establecido varios cuestionarios como instrumentos de investigación validados y fiables para evaluar los resultados funcionales en pacientes con artritis. Entre ellos se encuentran el índice de Lequesne, la escala de artritis de Western Ontario McMaster (WOMAC), las actividades de la vida diaria (AVD), etc. Sin embargo, hay varias pruebas funcionales basadas en el rendimiento que pueden realizarse rápida y fácilmente en la consulta, y que pueden ser más sensibles a la hora de predecir una discapacidad inminente que las preguntas directas sobre la discapacidad y el deterioro. Entre estas medidas se encuentran la fuerza de agarre, la marcha cronometrada, el levantamiento secuencial en silla y otras que se enumeran a continuación.

Estas pruebas pueden proporcionar al clínico información valiosa sobre el nivel actual de función del paciente, así como servir longitudinalmente para evaluar el deterioro de la función.
Direcciones futuras
La artrosis es la enfermedad articular más prevalente en los ancianos. Se necesitan críticamente marcadores de la enfermedad que detecten la enfermedad temprana, y agentes que ralenticen o detengan la progresión de la enfermedad. El tratamiento actual debe incluir un alivio seguro y adecuado del dolor mediante terapias sistémicas y locales, y debe incluir intervenciones médicas y de rehabilitación que limiten el deterioro funcional. La investigación sigue centrándose en la fisiopatología de la OA, ya que necesitamos estrategias para ralentizar la progresión de la OA o invertir el proceso.