Es un nuevo año y una nueva temporada respiratoria, así que mis pensamientos se dirigen a la infección más común en pediatría en la que se podría prescribir apropiadamente un antibiótico: la otitis media aguda (OMA). Las directrices de la Academia Americana de Pediatría se finalizaron en 2012 y se publicaron en 2013 y se basaron en los datos que el subcomité de la AAP consideró. Surgió una recomendación para que la amoxicilina siguiera siendo el tratamiento de elección si se iba a prescribir un antibiótico en absoluto, dejando la opción de observación como una consideración continua en circunstancias clínicas definidas. Los antibióticos orales alternativos recomendados fueron amoxicilina/clavulanato y cefdinir (Pediatrics. 2013. doi: 10.1542/peds.2012-3488).
Desde que el subcomité de la AAP deliberó, se han producido cambios en la etiología de la OMA y en la frecuencia de la resistencia a los antibióticos entre las bacterias comunes que causan la infección. Nuestro grupo en Rochester (N.Y.) sigue siendo el único sitio en los Estados Unidos que realiza una evaluación prospectiva de la OMA; esperamos que nuestros datos sean generalizables a todo el país, pero eso no es seguro. En Rochester, observamos un descenso general de la incidencia de la OMA tras la introducción de Prevnar 7 de aproximadamente un 10%-15% en general, que se correspondía razonablemente bien con la frecuencia de la OMA causada por Streptococcus pneumoniae con los siete serotipos de la vacuna PCV7. A continuación, se produjo un repunte de las infecciones de OMA, en gran parte causadas por el serotipo 19A, de modo que la incidencia global de OMA volvió a ser casi la misma que antes de la PCV7 en 2010. Con la introducción de Prevnar 13, y la drástica reducción de la colonización nasal del serotipo 19A -un precursor necesario de la OMA-, la incidencia de la OMA en general volvió a caer, y en comparación con la era anterior a la PCV7, estimo que estamos viendo alrededor de un 20%-25% menos de OMA en la actualidad.
A finales de 2017, publicamos un artículo que describe la epidemiología de la OMA en la era de la PCV (Pediatrics. 2017 Aug. doi: 10.1542/peds.2017-0181), en el que describíamos los cambios en la distribución de los otopatógenos a lo largo del tiempo desde 1996 hasta 2016. En él se mostraba que, a finales de 2016, las bacterias predominantes causantes de OMA eran Haemophilus influenzae, que representaban el 60% de todas las OMA (el 52% detectadas por cultivo de timpanocentesis y otro 8% detectado por reacción en cadena de la polimerasa). Entre los H. influenzae del líquido del oído medio, la producción de betalactamasas se produjo en el 45%. Por lo tanto, según los principios de predicción de la eficacia de los antibióticos para enfermedades infecciosas, el uso de amoxicilina en dosis estándar o en dosis altas no erradicaría aproximadamente la mitad de las H. influenzae causantes de OMA. En la tabla incluida en esta columna, muestro los cálculos de los resultados previstos del tratamiento con amoxicilina, amoxicilina/clavulanato y cefdinir basados en la mezcla de otopatógenos y las frecuencias de resistencia proyectadas para 2016. Añadido a los datos de H. influenzae he incluido los resultados de la alta no susceptibilidad de S. pneumoniae en el 5% de las cepas y la producción de betalactamasas por Moraxella catarrhalis en el 100% de las cepas.
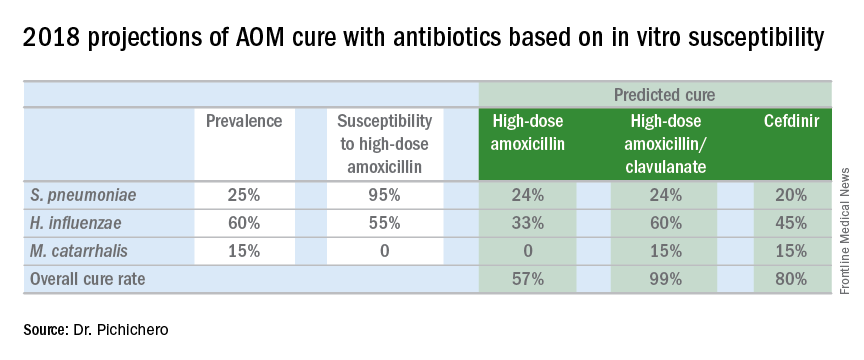
Basándose estrictamente en la susceptibilidad in vitro y en la mezcla de otopatógenos conocida, los cálculos muestran que la amoxicilina podría dar lugar a una curación máxima del 57%, la amoxicilina/clavulanato del 99% y el cefdinir del 80% de los niños tratados.
La susceptibilidad in vitro tiene sus limitaciones. Los cálculos farmacodinámicos harían descender el éxito previsto de los tres antibióticos porque la absorción subóptima tras la dosificación oral se produce con amoxicilina y amoxicilina/clavulanato en mayor medida que con cefdinir, lo que da lugar a niveles de antibiótico inferiores a los previstos en el lugar de la infección dentro del oído medio, mientras que el nivel alcanzable de cefdinir con la dosificación recomendada a veces está por debajo del punto de corte in vitro deseado.
Para equilibrar esa menor eficacia prevista, cada uno de los otopatógenos tiene una «tasa de curación espontánea» asociada que suele citarse como del 20% para S. pneumoniae, del 50% para H. influenzae y del 80% para M. catarrhalis. Sin embargo, para ser claros, esas tasas se derivaron en gran medida de las evaluaciones realizadas unos 5 días después de iniciar el tratamiento antibiótico con fármacos ineficaces o con placebos y no tienen en cuenta la verdadera tasa de curación clínica espontánea de la OMA si se evalúa en los primeros días después del inicio (cuando el dolor y la fiebre están en su punto máximo) ni si se evalúa entre 14 y 30 días después, cuando casi todos los niños han sido curados por su sistema inmunitario.
Los cálculos tampoco tienen en cuenta el sobrediagnóstico en la práctica clínica. De hecho, si el niño no tiene OMA, se curará independientemente del antibiótico que se seleccione. Las tasas de sobrediagnóstico de la OMA se han evaluado con diversos métodos y están sujetas a limitaciones. Pero, en general, los datos y la mayoría de los expertos coinciden en que el sobrediagnóstico por parte de los pediatras, los médicos de familia, los médicos de atención urgente, las enfermeras y los asistentes médicos está en el rango del 30% al 50%.
Antes de que el lector llegue a la conclusión de que estoy respaldando cualquier antibiótico en particular basándome estrictamente en la eficacia in vitro prevista, me gustaría afirmar que se deben tener en cuenta muchas consideraciones a la hora de utilizar un antibiótico para la OMA, y qué antibiótico utilizar, en qué dosis y durante qué duración. Esta columna se limita a señalar algunos datos clave actualizados para su consideración.

Dr. Michael E. Pichichero
El Dr. Pichichero, especialista en enfermedades infecciosas pediátricas, es director del Instituto de Investigación del Hospital General de Rochester (N.Y.). No tiene información financiera relevante. Envíele un correo electrónico a .