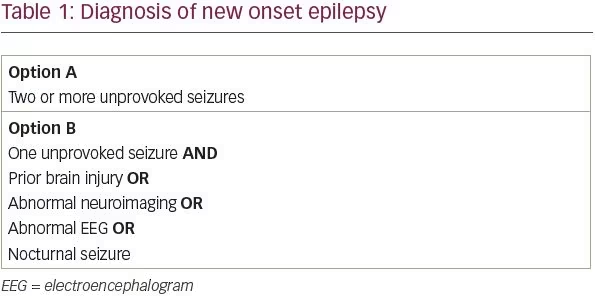
La Liga Internacional contra la Epilepsia (ILAE) revisó su definición de epilepsia en 2014 para maximizar la identificación y el tratamiento tempranos de los pacientes con epilepsia.1 La definición conceptual de epilepsia de la ILAE, formulada por primera vez en 2005, es «un trastorno del cerebro caracterizado por una predisposición duradera a generar crisis epilépticas.» En la práctica, esta definición correspondía a pacientes con dos o más crisis no provocadas con más de 24 horas de diferencia. Sin embargo, sabemos que no todos los pacientes con una sola crisis no provocada tienen la misma probabilidad de sufrir una segunda crisis. Según la nueva definición de la ILAE, los pacientes con una única crisis no provocada y una probabilidad de crisis recurrente superior al 60% cumplen ahora los criterios para el diagnóstico de epilepsia.
En una revisión sistemática de estudios que evalúan el riesgo de recurrencia de crisis tras una única crisis no provocada, entre el 21 y el 45% de los pacientes tuvieron otra crisis no provocada en los primeros 2 años.2 Desde un punto de vista práctico, se han identificado cuatro factores de riesgo que aproximadamente duplican el riesgo de recurrencia de las crisis de un paciente: una lesión cerebral previa, un hallazgo de neuroimagen anormal que se corresponde con el foco de la crisis sospechada, descargas epileptiformes focales o generalizadas en el electroencefalograma (EEG), o una crisis nocturna.3-6 Así, los pacientes con una única crisis no provocada y al menos uno de estos cuatro factores de riesgo tienen probablemente una probabilidad superior al 60% de sufrir una crisis recurrente y pueden ser diagnosticados de epilepsia (Tabla 1).
Aunque un importante estudio inicial sugirió que un examen neurológico anormal se asociaba a un mayor riesgo de recurrencia de las crisis, un estudio de seguimiento del mismo grupo no encontró ningún aumento del riesgo.3,7 El mismo estudio de seguimiento encontró que tener un hermano con epilepsia aumenta el riesgo de recurrencia entre los pacientes con epilepsia idiopática, pero incluso entre estos pacientes, el riesgo de recurrencia es sólo del 46% a los 5 años. Por lo tanto, los hallazgos del examen neurológico y los antecedentes familiares de epilepsia deben tenerse en cuenta al evaluar a un paciente con una primera crisis, pero estas características por sí solas no son suficientes para hacer un diagnóstico de epilepsia.
Consideración del tratamiento con fármacos antiepilépticos en la epilepsia de nueva aparición
La mayoría de los primeros estudios sobre la recurrencia de las crisis tras una crisis inicial no provocada incluyeron tanto a pacientes tratados con fármacos antiepilépticos (FAE) como a los no tratados, lo que dificulta la estimación del verdadero riesgo de crisis recurrentes. El estudio FIRST descubrió que el 51% de los pacientes que no iniciaron un FAE después de una primera crisis tuvieron otra en el plazo de 2 años, mientras que sólo el 25% de los que iniciaron un FAE tuvieron otra crisis en el mismo periodo.8 Sin embargo, estudios posteriores han demostrado que, aunque el tratamiento con FAE reduce el riesgo de recurrencia de las crisis en los primeros 2 años después de una crisis inicial, no afecta a la probabilidad de remisión de las crisis a largo plazo ni a la calidad de vida.9,10 Dado que no está garantizado que el tratamiento temprano con FAE cambie el resultado general del paciente, y que los FAE no son medicamentos totalmente benignos, no todos los pacientes a los que se les diagnostica epilepsia deciden iniciar el tratamiento de inmediato.
Todas las decisiones sobre el tratamiento con FAE deben tomarse en colaboración con el paciente después de una cuidadosa discusión de los riesgos y beneficios, sopesando el riesgo de daño debido a las convulsiones frente a los posibles efectos adversos de los FAE. La presencia de un tipo de crisis que se asocie a un mayor riesgo de lesión o muerte, como las crisis tónico-clónicas o el estado epiléptico, puede ser un factor que influya en la decisión del paciente y del médico de iniciar o no los FAE.11-13
Caracterización del tipo de epilepsia
La determinación del tipo de epilepsia del paciente -focal o generalizada- en el momento del diagnóstico inicial es importante porque ayuda a predecir el pronóstico y a orientar la selección de un FAE adecuado. Esta determinación se suele hacer en base a la semiología de las crisis junto con los hallazgos de la resonancia magnética (RM) y el EEG. Los síntomas motores o sensoriales lateralizados, la desviación forzada de los ojos o el giro de la cabeza, los automatismos, las alteraciones del lenguaje y los fenómenos vivenciales sugieren un inicio focal, mientras que las sacudidas mioclónicas bilaterales o la actividad tónica bilateral inicial sugieren un inicio generalizado.
Sin embargo, la semiología por sí sola puede ser engañosa: las crisis focales pueden carecer de características de lateralización al inicio, y más de la mitad de los pacientes con epilepsia generalizada tienen síntomas de crisis focales.14 Además, tres cuartas partes de los pacientes con epilepsia focal son amnésicos para al menos algunas de sus crisis, y el 30% son amnésicos para todas las crisis.15 Además, hasta el 60% de los pacientes no tienen un aura que preceda a sus crisis.16 Estos factores hacen que el diagnóstico y la caracterización de la epilepsia sean un reto en muchos pacientes.
La mayoría de los pacientes con una primera crisis deben someterse a una RMN, a menos que haya una contraindicación. La RM tiene un mayor rendimiento que la tomografía computarizada (TC) para detectar lesiones epileptógenas focales.17-19 La presencia de una lesión focal puede confirmar un inicio focal si la localización de la lesión se corresponde con la semiología del paciente. Para los pacientes con un claro síndrome de epilepsia primaria generalizada electroclínica, como la epilepsia mioclónica juvenil, la neuroimagen puede no ser necesaria.
Si se obtiene una RMN, las secuencias recomendadas incluyen una secuencia 3D T1 con cortes isotrópicos de 1 mm (p. ej, eco de gradiente rápido preparado para la magnetización ), secuencias T2 y FLAIR axiales y coronales con cortes de ≤3 mm, y una secuencia T2* axial para la hemosiderina y la calcificación (por ejemplo, imágenes ponderadas por susceptibilidad o eco de gradiente ).20 El contraste no es necesario para todos los pacientes, pero debe considerarse para los pacientes mayores de 50 años, debido a la mayor probabilidad de tumor cerebral metastásico o primario en este grupo de edad. Cuando es posible, se prefiere la RM de 3 Tesla a la de 1,5 Tesla, ya que es más sensible a las lesiones epileptógenas.21,22 Recientemente, los escáneres de RM de 7 Tesla han aumentado aún más la sensibilidad, pero normalmente sólo están disponibles a través de protocolos de investigación.23
El EEG es la otra modalidad esencial para el diagnóstico y la caracterización de la epilepsia de nueva aparición. Un solo EEG de rutina puede ser insuficiente para la detección de anomalías epileptiformes; un reciente meta-análisis de 15 estudios encontró que la sensibilidad de un EEG de rutina era del 17%.24 Con el fin de aumentar este rendimiento, los médicos deben considerar la realización de un EEG extendido de 60 minutos, un EEG con privación de sueño, o hasta tres EEG de rutina en serie.25-27 Los registros de EEG ambulatorios también aumentan la probabilidad de detectar anomalías epileptiformes; los beneficios del registro prolongado disminuyen después de 48 horas, ya que el 95% de las anomalías se detectan en este plazo.28 Se puede considerar un estudio de EEG por vídeo en pacientes hospitalizados en situaciones específicas, como la diferenciación de las crisis epilépticas de los ataques psicógenos no epilépticos.29
Selección de un fármaco antiepiléptico: epilepsia focal
El ensayo SANAD: tratamiento de primera línea de la epilepsia focal de nueva aparición
El objetivo del tratamiento con FAE en la epilepsia de nueva aparición es controlar las crisis con un único FAE minimizando los efectos adversos. Aunque hay muchos fármacos disponibles para el tratamiento de la epilepsia focal, hay pocos estudios controlados que comparen su eficacia y tolerabilidad. El ensayo SANAD, publicado en 2007, fue un estudio seminal de 1.721 pacientes con epilepsia focal asignados al azar a un tratamiento con carbamazepina, gabapentina, lamotrigina, oxcarbazepina o topiramato.30 El resultado primario fue el tiempo hasta el fracaso del tratamiento, definido como la interrupción del fármaco debido a convulsiones no controladas o efectos adversos. La lamotrigina fue significativamente mejor que la carbamazepina, la gabapentina y el topiramato, y no significativamente mejor que la oxcarbazepina. Sin embargo, para el tiempo de remisión a los 12 meses, la carbamazepina fue significativamente mejor que la gabapentina y no significativamente mejor que la lamotrigina, el topiramato y la oxcarbazepina.30
Los resultados del ensayo SANAD sugieren que la lamotrigina es el mejor tratamiento de primera línea para la epilepsia focal debido a su combinación de eficacia y tolerabilidad, siendo la carbamazepina una alternativa razonable en los pacientes que son capaces de tolerarla.
Nuevos fármacos antiepilépticos para el tratamiento de primera línea de la epilepsia focal
Desde la publicación del ensayo SANAD, han entrado en el mercado varios fármacos nuevos para la epilepsia focal. Aunque todos estos fármacos se estudiaron inicialmente como tratamientos complementarios, muchos se utilizan ahora como monoterapia, y algunos, en particular el levetiracetam, se utilizan ahora habitualmente como tratamiento de primera línea. Una ventaja importante de estos nuevos fármacos es que las dosis pueden aumentarse rápidamente en pacientes con convulsiones frecuentes, sin el riesgo del síndrome de Stevens-Johnson, un efecto adverso conocido de la lamotrigina y, en menor medida, de la carbamazepina.
Entre los nuevos FAE, cuatro -levetiracetam, zonisamida, lacosamida y eslicarbazepina- se han comparado con FAE más antiguos en ensayos controlados aleatorios, como se muestra en la Tabla 2.31-41 Los ensayos se identificaron utilizando el filtro de ensayos clínicos de PubMed y los términos de búsqueda «monoterapia» y «», y se incluyeron si estudiaban pacientes adultos con epilepsia focal comparando un FAE más nuevo con uno de los FAE estándar (los incluidos en el ensayo SANAD).
De los cuatro FAE nuevos, levetiracetam es el mejor estudiado y el más prescrito; se ha convertido en gran medida en el FAE de primera línea por defecto para la epilepsia de nueva aparición debido a su facilidad de titulación y a su favorable perfil de efectos secundarios. El levetiracetam es ahora el FAE de primera línea más recetado en los adultos mayores, representando el 45,5% de las prescripciones.42 Los estudios han demostrado que el levetiracetam tiene una eficacia similar en comparación con los FAE más antiguos, aunque fue inferior a la carbamazepina en un análisis de subgrupos de un estudio (Tabla 2).
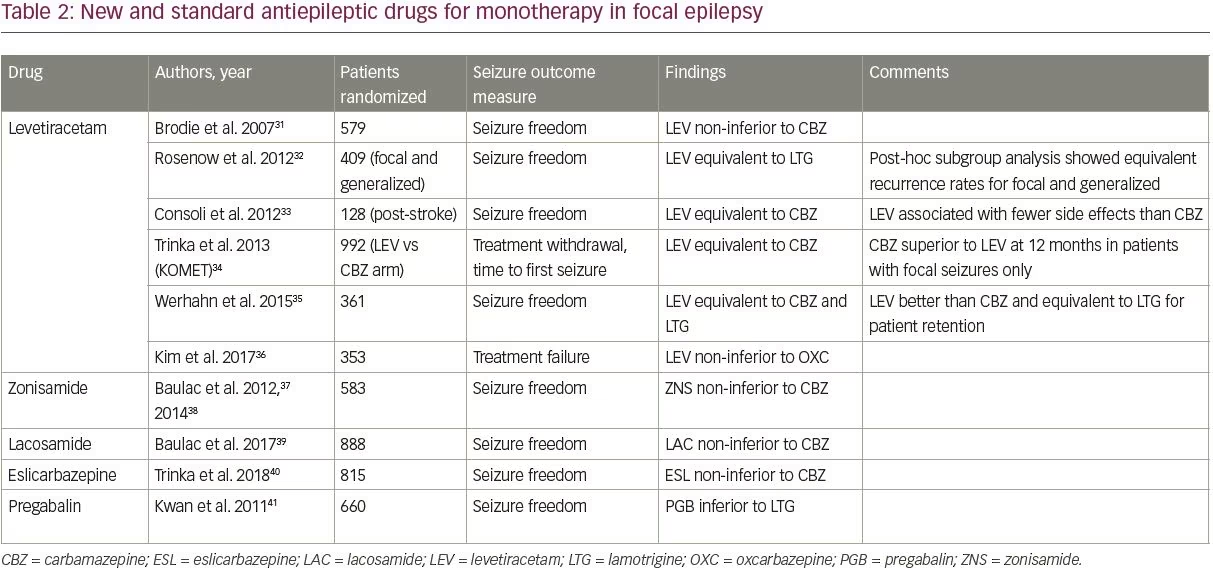
Es importante destacar que sólo dos estudios compararon el levetiracetam con la lamotrigina; ambos estudios encontraron una eficacia similar para los dos fármacos.32,35 El brazo de epilepsia focal del ensayo SANAD II, que será el mayor estudio para comparar la eficacia y tolerabilidad a largo plazo de levetiracetam y lamotrigina, está actualmente en curso (ISRCTN30294119).
Aparte de levetiracetam, los datos de alta calidad que evalúan los nuevos FAE como monoterapia son limitados. La zonisamida, lacosamida y eslicarbazepina han demostrado ser no inferiores a la carbamazepina en un único estudio cada una (Tabla 2); la zonisamida también se está estudiando en el brazo focal del ensayo SANAD II. Estos tres agentes pueden considerarse como opciones de tratamiento de primera línea en función de las comorbilidades y contraindicaciones del paciente. La pregabalina también se ha estudiado en comparación con la lamotrigina y fue inferior,41 por lo que no se recomienda como
tratamiento de primera línea.
Brivaracetam fue bien tolerado en dos estudios aleatorizados de conversión de politerapia a monoterapia, pero el número de pacientes que seguían con brivaracetam al final de estos estudios era demasiado bajo para determinar su eficacia como monoterapia;43 tampoco se ha estudiado en comparación directa con FAE más antiguos. Por lo tanto, no hay pruebas suficientes para recomendar la monoterapia con brivaracetam como tratamiento de primera línea en este momento.
El clobazam, el perampanel y el cenobamato son nuevos FAE con potencial para ser utilizados como monoterapia. Tanto clobazam como perampanel fueron eficaces y bien tolerados en pequeños estudios retrospectivos que incluyeron a pacientes con epilepsia focal y generalizada.44,45 Clobazam también fue superior a carbamazepina y fenitoína en un ensayo aleatorizado de pacientes pediátricos, pero no se ha comparado directamente con los FAE más antiguos en una población adulta.46 El cenobamato, un potenciador de la inactivación de los canales de sodio rápidos y lentos con una dosis diaria, ha demostrado recientemente su eficacia como agente coadyuvante en pacientes con epilepsia focal, pero aún no se ha estudiado como monoterapia.47
Resumen del tratamiento de primera línea para la epilepsia focal
Levetiracetam ha funcionado tan bien, o ligeramente peor, que los FAE más antiguos en ensayos cara a cara,31-36 y es un tratamiento de primera línea razonable en pacientes sin antecedentes de problemas psiquiátricos, especialmente si las crisis son frecuentes o los pacientes tienen dificultades con el programa de titulación de lamotrigina. En pacientes con comorbilidades psiquiátricas, recomendamos lamotrigina como tratamiento de primera línea. El ensayo SANAD II, aún pendiente, responderá de forma más definitiva a la pregunta de cuál de estos dos FAE es superior en cuanto a eficacia y tolerabilidad. Dependiendo de las comorbilidades del paciente y de la tolerancia a los efectos secundarios, varios de los FAE más antiguos (carbamazepina, oxcarbazepina, topiramato) y los más nuevos (zonisamida, lacosamida, eslicarbazepina) pueden ser alternativas razonables. El brivaracetam, el clobazam, el perampanel y el cenobamato pueden ser opciones viables en el futuro, pero la evidencia es insuficiente en este momento. Gabapentina y pregabalina no deben utilizarse como tratamientos de primera línea.
Selección de un fármaco antiepiléptico: epilepsia generalizada o no clasificada
El ensayo SANAD: tratamiento de primera línea de la epilepsia generalizada de nueva aparición
El ensayo SANAD de 2007 incluyó un segundo brazo, en el que se estudiaron pacientes con epilepsia generalizada o epilepsia que no podía clasificarse definitivamente en el momento de iniciar el tratamiento.48 El valproato fue significativamente mejor que el topiramato en cuanto al tiempo hasta el fracaso del tratamiento en el análisis global, y significativamente mejor que tanto el topiramato como la lamotrigina en los pacientes con un diagnóstico confirmado de epilepsia generalizada. En cuanto al tiempo de remisión a los 12 meses, el valproato fue significativamente mejor que la lamotrigina en ambos grupos, pero no fue significativamente diferente del topiramato en ninguno de ellos. Por lo tanto, el valproato parecía tener la mejor combinación de eficacia y tolerabilidad de los tres fármacos estudiados.
A pesar del éxito del valproato en el SANAD, su uso fuera del entorno de los ensayos es problemático debido a sus efectos adversos. Entre las mujeres en edad fértil, el valproato está contraindicado debido a su teratogenicidad, ya que aumenta significativamente el riesgo de malformaciones congénitas y déficits neurocognitivos a largo plazo.49-52 A partir de 2018, la Unión Europea ha prohibido el uso de valproato en mujeres en edad fértil a menos que estén inscritas en un programa de prevención del embarazo.53 El valproato también tiene varios otros efectos secundarios indeseables, como el aumento de peso, la pérdida de cabello, el síndrome de ovario poliquístico y la encefalopatía hepática.54-57 Se necesitan tratamientos alternativos de primera línea, especialmente para las mujeres en edad fértil.
Alternativas más recientes al valproato para el tratamiento de la epilepsia generalizada
Levetiracetam es el nuevo FAE más ampliamente estudiado para la epilepsia generalizada. Dos de los ensayos de monoterapia descritos anteriormente incluyeron también pacientes con epilepsia generalizada.32,34 En el estudio KOMET, levetiracetam fue equivalente a valproato tanto en la tasa de abandono del tratamiento como en el tiempo hasta la primera crisis.34 Levetiracetam también ha demostrado ser equivalente a lamotrigina en cuanto a la tasa de ausencia de crisis en una muestra heterogénea; el análisis de subgrupos post-hoc mostró que esto era cierto tanto para la epilepsia focal como para la generalizada.32
Recientemente, Marson y sus colegas presentaron los resultados del brazo de epilepsia generalizada del ensayo SANAD II.58 El valproato fue superior al levetiracetam en cuanto al tiempo hasta el fracaso del tratamiento, el tiempo hasta la primera crisis y el tiempo hasta la remisión de 24 meses. Curiosamente, la diferencia en el tiempo hasta el fracaso del tratamiento fue atribuible al control inadecuado de las crisis, más que a los efectos adversos, lo que sugiere que el valproato no fue más mal tolerado que el levetiracetam en esta muestra.
Como se ha señalado anteriormente, tanto el clobazam como el perampanel demostraron tener una buena eficacia y tolerabilidad en estudios observacionales retrospectivos que incluían a pacientes con epilepsia generalizada, pero ninguno de los dos fármacos se ha comparado con ninguno de los fármacos más antiguos en un ensayo aleatorio.44,45 Hasta donde sabemos, ninguno de los otros FAE nuevos se ha estudiado como monoterapia en pacientes con epilepsia generalizada.
Resumen del tratamiento de primera línea para la epilepsia generalizada y no clasificada
Aunque los resultados de SANAD II sugieren que el valproato sigue siendo el FAE más eficaz para la epilepsia generalizada o no clasificada, no lo recomendamos como tratamiento de primera línea debido a sus efectos adversos. La lamotrigina es una buena opción si la frecuencia de las crisis es lo suficientemente baja como para permitir un aumento lento de la dosis. Si se necesita un inicio rápido, se puede utilizar levetiracetam. Si las crisis son refractarias a estos dos agentes, se puede utilizar valproato después de una cuidadosa discusión de los riesgos y beneficios.
Asesoramiento a pacientes con epilepsia de nueva aparición
Los pacientes con un nuevo diagnóstico de epilepsia suelen tener muchas preguntas sobre la enfermedad y su impacto en sus vidas. Las preguntas más frecuentes son sobre el pronóstico a largo plazo de la epilepsia, si se debe iniciar el tratamiento con FAE y si el tratamiento con FAE será de por vida. Como se ha comentado anteriormente, los pacientes deben ser informados de que el tratamiento inmediato con FAE reduce el riesgo de recurrencia de crisis tempranas, pero no cambia el pronóstico general de la epilepsia, y la decisión sobre el inicio de un FAE debe tomarse de forma individualizada. Los pacientes deben ser informados de que aproximadamente la mitad de los pacientes lograrán controlar las crisis con su primer FAE, mientras que un 20% adicional responderá a un segundo o tercer fármaco.59 Además, deben ser conscientes de que cualquier intento de interrumpir el tratamiento con FAE no debe iniciarse hasta después de al menos 2 años de ausencia de crisis, y que casi la mitad de los pacientes tendrán una recurrencia de las crisis después de la retirada del FAE.60
Aparte del control de las crisis, las cuestiones prácticas más comunes están relacionadas con la conducción. Cualquier convulsión con alteración de la conciencia -ausencia, tónico-clónica o focal no consciente- puede causar un daño significativo si se produce mientras el paciente está conduciendo. La mayoría de los estados exigen un intervalo sin convulsiones antes de que el paciente pueda volver a conducir. Los médicos deben asegurarse de que los pacientes están familiarizados con las leyes de su estado. Algunos estados exigen que los médicos informen de sus pacientes con epilepsia o convulsiones al Departamento de Vehículos a Motor, mientras que otros no lo hacen.61 Es importante tener en cuenta que en los estados sin obligación de informar, los médicos pueden no tener protección legal al revelar un diagnóstico de epilepsia sin el consentimiento del paciente. En estos casos, los médicos tendrán que sopesar los riesgos de que el paciente siga conduciendo (especialmente en el caso de los conductores comerciales) frente a los riesgos de las ramificaciones legales de violar la confidencialidad del paciente. Todas las conversaciones sobre la conducción deben quedar documentadas en la historia clínica del paciente.
Además, las mujeres en edad fértil deben ser asesoradas sobre las implicaciones de la epilepsia y los FAE en el embarazo. Las pacientes deben ser conscientes de que las convulsiones, especialmente las convulsiones tónico-clónicas generalizadas, y algunos FAE, pueden tener efectos adversos sobre el feto en desarrollo. En las mujeres que no están planeando un embarazo, se prefiere la anticoncepción de acción prolongada con un dispositivo intrauterino o una inyección de depósito, ya que estos minimizan la oportunidad de error del usuario. Las pacientes también deben saber que el tratamiento con FAE inductores de enzimas puede disminuir la eficacia de la anticoncepción hormonal.62 Todas las mujeres con epilepsia que estén planeando un embarazo deben informar a su neurólogo con antelación; si el embarazo no está planeado, el neurólogo debe ser informado lo antes posible. Además, todas las mujeres con epilepsia en edad fértil deben tomar ácido fólico tanto si se planifica un embarazo como si no, ya que esto reduce el riesgo de defectos del tubo neural que se desarrollan al principio del primer trimestre, a menudo antes de que se conozca un embarazo.63
El tema más difícil de tratar con los pacientes recién diagnosticados es la muerte súbita inesperada en la epilepsia (SUDEP). Los factores de riesgo para la SUDEP incluyen una alta frecuencia de convulsiones, una edad temprana de inicio, una larga duración de la enfermedad, convulsiones tónico-clónicas generalizadas, convulsiones nocturnas, vivir solo, el sexo masculino, la dependencia del alcohol y el abuso de sustancias.64-66 La mayoría de los neurólogos creen que todos los pacientes con epilepsia deben ser informados sobre la SUDEP, mientras que algunos argumentan que el asesoramiento sobre la SUDEP sólo es necesario para los pacientes que tienen un alto riesgo.67 Recomendamos hablar de la SUDEP con todos los pacientes con epilepsia de nueva aparición como parte de una discusión inicial sobre la importancia del cumplimiento de la medicación, con un asesoramiento más frecuente y extenso para los pacientes de alto riesgo.