Huesos
Las vértebras lumbares, numeradas L1-L5, tienen una altura vertical inferior a su diámetro horizontal. Están compuestas por las siguientes 3 partes funcionales:
-
El cuerpo vertebral, destinado a soportar el peso
-
El arco vertebral (neural), destinado a proteger los elementos neurales
-
Las apófisis óseas (espinosas y transversas), cuya función es aumentar la eficacia de la acción muscular
Los cuerpos vertebrales lumbares se distinguen de los torácicos por la ausencia de facetas costales. Los cuerpos vertebrales lumbares (vértebras) son los componentes más pesados, unidos entre sí por los discos intervertebrales. El tamaño del cuerpo vertebral aumenta desde la L1 hasta la L5, lo que indica el aumento de las cargas que absorbe cada vértebra lumbar inferior. Cabe destacar que la vértebra L5 tiene el cuerpo más pesado, la apófisis espinosa más pequeña y la apófisis transversa más gruesa.
La superficie del disco intervertebral de una vértebra adulta contiene un anillo de hueso cortical periférico denominado anillo epifisario. Este anillo actúa como zona de crecimiento en los jóvenes mientras que ancla la fijación de las fibras anulares en los adultos. Una placa de cartílago hialino se encuentra dentro de los confines de este anillo epifisario.
Cada arco vertebral se compone de 2 pedículos, 2 láminas y 7 apófisis óseas diferentes (1 espinosa, 4 articulares, 2 transversas) (véase la siguiente imagen), unidas entre sí por articulaciones facetarias y ligamentos.
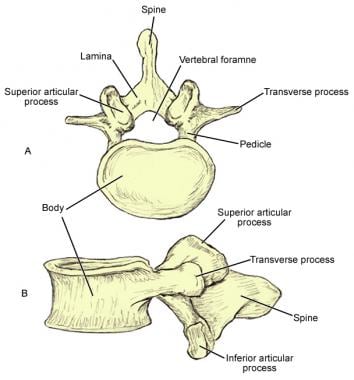 Las vértebras lumbares se caracterizan por tener cuerpos macizos y apófisis espinosas y transversas robustas. Sus facetas articulares están orientadas de forma algo parasagital, lo que se cree que contribuye al gran rango de flexión anteroposterior posible entre las vértebras lumbares. Las vértebras lumbares también contienen pequeñas apófisis mamarias y accesorias en sus cuerpos. Estas protuberancias óseas son lugares de unión de los músculos lumbosacros profundos.
Las vértebras lumbares se caracterizan por tener cuerpos macizos y apófisis espinosas y transversas robustas. Sus facetas articulares están orientadas de forma algo parasagital, lo que se cree que contribuye al gran rango de flexión anteroposterior posible entre las vértebras lumbares. Las vértebras lumbares también contienen pequeñas apófisis mamarias y accesorias en sus cuerpos. Estas protuberancias óseas son lugares de unión de los músculos lumbosacros profundos. El pedículo, fuerte y dirigido posteriormente, une el arco al cuerpo posterolateral. Se ancla a la porción cefálica del cuerpo y funciona como cubierta protectora del contenido de la cauda equina. Las concavidades en las superficies cefálica y caudal del pedículo se denominan muescas vertebrales.
Debajo de cada vértebra lumbar se encuentra un par de forámenes intervertebrales (neurales) con la misma designación numérica, de manera que los forámenes neurales L1 se encuentran justo debajo de la vértebra L1. Cada foramen está limitado superior e inferiormente por el pedículo, anteriormente por el disco intervertebral y el cuerpo vertebral, y posteriormente por las articulaciones facetarias. La raíz del nervio espinal del mismo número, los nervios meníngeos recurrentes y los vasos sanguíneos radiculares pasan por cada foramen. Se encuentran cinco raíces nerviosas espinales lumbares en cada lado.
Las láminas anchas y fuertes son las placas que se extienden posteromedialmente desde el pedículo. Las apófisis espinosas de forma oblonga se dirigen posteriormente desde la unión de las láminas.
Las 2 apófisis articulares superiores (dirigidas posteromedialmente) e inferiores (dirigidas anterolateralmente), etiquetadas como SAP e IAP, respectivamente, se extienden craneal y caudalmente desde el punto donde se unen los pedículos y las láminas. Las articulaciones facetarias o cigapofisarias se encuentran en un plano parasagital. Cuando se ve en una proyección oblicua, el contorno de las facetas y la pars interarticularis aparecen como el cuello de un perro escocés (véase la imagen siguiente).
 Dibujo de 2 segmentos lumbares vistos desde un ángulo oblicuo. El contorno de las facetas y la pars interarticularis tiene la apariencia del «cuello» de un perro Scottie.
Dibujo de 2 segmentos lumbares vistos desde un ángulo oblicuo. El contorno de las facetas y la pars interarticularis tiene la apariencia del «cuello» de un perro Scottie. Entre las apófisis articulares superior e inferior se proyectan lateralmente 2 apófisis transversas que son largas, delgadas y fuertes. Tienen un tubérculo superior en la unión con la apófisis articular superior (apófisis mamilar) y un tubérculo inferior en la base de la apófisis (apófisis accesoria). Estas protuberancias óseas son lugares de fijación de los músculos profundos de la espalda.
La columna lumbar tiene una columna anterior, media y posterior que es pertinente para las fracturas de la columna lumbar (véanse las siguientes imágenes).
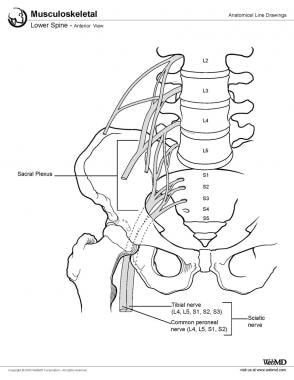 Columna inferior, vista anterior.
Columna inferior, vista anterior.  Las vértebras lumbares se caracterizan por tener cuerpos macizos y robustas apófisis espinosas y transversas. Sus facetas articulares están orientadas de forma algo parasagital, lo que se cree que contribuye al gran rango de flexión anteroposterior posible entre las vértebras lumbares. Las vértebras lumbares también contienen pequeñas apófisis mamarias y accesorias en sus cuerpos. Estas protuberancias óseas son lugares de unión de los músculos lumbosacros profundos.
Las vértebras lumbares se caracterizan por tener cuerpos macizos y robustas apófisis espinosas y transversas. Sus facetas articulares están orientadas de forma algo parasagital, lo que se cree que contribuye al gran rango de flexión anteroposterior posible entre las vértebras lumbares. Las vértebras lumbares también contienen pequeñas apófisis mamarias y accesorias en sus cuerpos. Estas protuberancias óseas son lugares de unión de los músculos lumbosacros profundos. Articulaciones vertebrales lumbares
La movilidad de la columna vertebral la proporcionan las articulaciones sinfisarias entre los cuerpos vertebrales, formadas por una capa de cartílago hialino en cada cuerpo vertebral y un disco intervertebral entre las capas.
Las articulaciones sinoviales entre las apófisis articulares superiores e inferiores de las vértebras adyacentes se denominan articulaciones facetarias (también conocidas como articulaciones cigapofisarias o articulaciones en Z). Permiten movimientos de deslizamiento simples. El movimiento de la columna lumbar se limita en gran medida a la flexión y la extensión, con un grado menor de rotación (véase la imagen siguiente). La región entre la apófisis articular superior y la lámina es la pars interarticularis. Se produce una espondilolisis si no se produce la osificación de la pars interarticularis.
 El complejo de 3 articulaciones se forma entre 2 vértebras lumbares. Articulación 1: Disco entre 2 cuerpos vertebrales; Articulación 2: Articulación facetaria (cigapofisaria) izquierda; Articulación 3: Articulación facetaria (cigapofisaria) derecha.
El complejo de 3 articulaciones se forma entre 2 vértebras lumbares. Articulación 1: Disco entre 2 cuerpos vertebrales; Articulación 2: Articulación facetaria (cigapofisaria) izquierda; Articulación 3: Articulación facetaria (cigapofisaria) derecha. Discos intervertebrales lumbares
Los discos forman la conexión principal entre las vértebras. Soportan la carga durante la compresión axial y permiten el movimiento entre las vértebras. Su tamaño varía en función del tamaño de las vértebras adyacentes y comprende aproximadamente una cuarta parte de la longitud de la columna vertebral.
Cada disco está formado por el núcleo pulposo, una sustancia mucoide central pero ligeramente posterior incrustada con fibras reticulares y colágenas, rodeada por el anillo fibroso, una lámina fibrocartilaginosa. El anillo fibroso puede dividirse en las fibras más externas, medias e internas. Las fibras anteriores están reforzadas por el potente ligamento longitudinal anterior (LLA). El ligamento longitudinal posterior (PLL) sólo proporciona un débil refuerzo en la línea media, especialmente en L4-5 y L5-S1, ya que es una estructura estrecha unida al anillo. Las fibras anteriores y medias del anillo son más numerosas en la parte anterior y lateral, pero son deficientes en la parte posterior, donde la mayoría de las fibras están unidas a la placa cartilaginosa. (Ver la siguiente imagen.)
 Dibujo lateral de las 3 columnas vertebrales de la unión toracolumbar. La columna anterior (línea punteada negra) incluye el ligamento espinal anterior, el anillo fibroso anterior (AF), el disco intervertebral y los dos tercios anteriores de los cuerpos vertebrales. La columna media (línea punteada roja) incluye la cara posterior de los cuerpos vertebrales, el anillo fibroso posterior y el ligamento longitudinal posterior (PLL). La columna posterior (línea punteada azul gruesa) incluye toda la columna vertebral posterior al ligamento longitudinal (línea punteada azul gruesa). ALL = ligamento longitudinal anterior; ISL = ligamento interespinoso; LF = ligamentum flavum; NP = núcleo pulposo; SSL = ligamento supraespinoso.
Dibujo lateral de las 3 columnas vertebrales de la unión toracolumbar. La columna anterior (línea punteada negra) incluye el ligamento espinal anterior, el anillo fibroso anterior (AF), el disco intervertebral y los dos tercios anteriores de los cuerpos vertebrales. La columna media (línea punteada roja) incluye la cara posterior de los cuerpos vertebrales, el anillo fibroso posterior y el ligamento longitudinal posterior (PLL). La columna posterior (línea punteada azul gruesa) incluye toda la columna vertebral posterior al ligamento longitudinal (línea punteada azul gruesa). ALL = ligamento longitudinal anterior; ISL = ligamento interespinoso; LF = ligamentum flavum; NP = núcleo pulposo; SSL = ligamento supraespinoso. Las fibras anulares están firmemente unidas a los cuerpos vertebrales y están dispuestas en láminas. Esta disposición anular permite limitar los movimientos vertebrales, reforzados por los ligamentos inversores.
Ligamentos vertebrales lumbares
El LLA cubre las superficies ventrales de los cuerpos vertebrales lumbares y los discos. Está íntimamente unido a las fibras anulares anteriores del disco y se ensancha a medida que desciende por la columna vertebral. El LLA mantiene la estabilidad de las articulaciones y limita la extensión.
El LPL está situado dentro del canal vertebral sobre la superficie posterior de los cuerpos vertebrales y los discos. Funciona para limitar la flexión de la columna vertebral, excepto en la parte inferior de la columna L, donde es estrecho y débil.
El ligamento supraespinoso une las puntas de las apófisis espinosas de las vértebras adyacentes de L1-L3. El ligamento interespinoso interconecta las apófisis espinosas, desde la raíz hasta el vértice de las apófisis adyacentes. A veces se describen juntos como el complejo ligamentario interespinoso/supraespinoso, y resisten débilmente la separación y flexión de la columna vertebral.
El ligamentum flavum (LF) tiende un puente sobre el intervalo interlaminar, uniéndose al ligamento interespinoso medialmente y a la cápsula facetaria lateralmente, formando la pared posterior del canal vertebral. Tiene una amplia unión con la superficie inferior de la lámina superior y se inserta en el borde anterior de la lámina inferior. Normalmente, el ligamento está tenso, estirándose para la flexión y contrayendo sus fibras de elastina en neutro o extensión. Mantiene una tensión discal constante.
El ligamento intertransverso une las apófisis transversas de las vértebras adyacentes y resiste la flexión lateral del tronco.
El ligamento iliolumbar surge de la punta de la apófisis transversa L5 y se conecta a la parte posterior del labio interno de la cresta ilíaca. Ayuda al ligamento lumbosacro lateral y a los ligamentos mencionados anteriormente a estabilizar la articulación lumbosacra (véanse las siguientes imágenes).
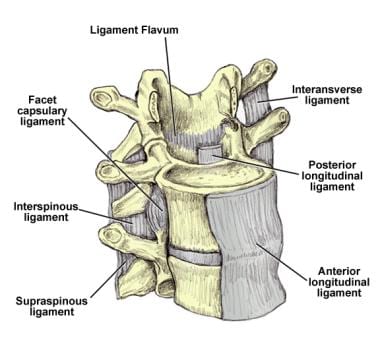 Vista anterolateral de la columna lumbar que demuestra los múltiples ligamentos de la columna lumbar. Estos ligamentos incluyen los siguientes: ligamentum flavum (LF), ligamento longitudinal anterior (ALL), ligamento longitudinal posterior (PLL), ligamento intertransversal, ligamento interespinoso, ligamento supraespinoso y ligamento capsular facetario.
Vista anterolateral de la columna lumbar que demuestra los múltiples ligamentos de la columna lumbar. Estos ligamentos incluyen los siguientes: ligamentum flavum (LF), ligamento longitudinal anterior (ALL), ligamento longitudinal posterior (PLL), ligamento intertransversal, ligamento interespinoso, ligamento supraespinoso y ligamento capsular facetario.  Ligamentos espinales lumbares, vista lateral.
Ligamentos espinales lumbares, vista lateral. Musculatura de la columna lumbar
Cuatro grupos funcionales de músculos gobiernan la columna lumbar y pueden dividirse en extensores, flexores, flexores laterales y rotadores. Existe una acción muscular sinérgica de los grupos musculares del lado izquierdo y derecho durante la flexión y extensión de la columna L. (Véase la imagen siguiente.)
 Músculos de la columna lumbar.
Músculos de la columna lumbar. Extensores
Los músculos extensores están dispuestos en 3 capas. El mayor grupo de músculos intrínsecos de la espalda y extensor primario es el erector spinae (o sacroespinal). En la zona lumbar inferior, el erector spinae aparece como un solo músculo. En la zona lumbar superior, se divide en 3 columnas verticales de músculos (iliocostalis, longissimus, spinalis). Situados posterolateralmente a la columna vertebral, tienen un origen común a partir de un grueso tendón que se une al sacro, a las apófisis espinosas lumbares y a la cresta ilíaca. El iliocostal es el más lateral y el espinal (músculo más pequeño) es el más medial. El longissimus (músculo más grande) se inserta en la base del cráneo, mientras que el iliocostalis se inserta en los ángulos de las costillas y las apófisis transversas de las vértebras cervicales inferiores. A medida que estos músculos ascienden por la columna vertebral, se dividen regionalmente en función del lugar de inserción superior del músculo.
Un músculo fasciculado de tres capas, el grupo muscular transversoespinal, se encuentra en la profundidad de los erectores espinales y se origina en las apófisis mamarias de la columna lumbar. En el sacro, se origina en la zona laminar justo medial a los agujeros sacros posteriores, en los orígenes tendinosos de los erectores de la columna y en la superficie medial de la espina ilíaca superior posterior (PSIS). Cada fascículo se dirige superomedialmente hacia el margen inferior y medial de la lámina y la apófisis espinosa adyacente. La capa superficial se adhiere desde 3-4 niveles por encima, la capa intermedia se adhiere 2 niveles por encima y la capa profunda se adhiere 1 nivel por encima. El grupo muscular transversoespinal actúa tanto como extensor de la columna L como rotador.
Una multitud de músculos pequeños y segmentarios constituyen la capa más profunda de los extensores lumbares. Pueden dividirse en 2 grupos, ambos inervados por las ramas dorsales de los nervios espinales. Los levatores costarum no suelen estar presentes en la columna lumbar. El segundo grupo contiene los interespinales y los intertransversales. Los interespinales consisten en fascículos cortos unidos entre las apófisis espinosas de las vértebras contiguas. Los intertransversarii están formados por 2 ó 3 láminas de músculos que pasan entre las apófisis transversas adyacentes. Son estabilizadores posturales y aumentan la eficacia de la acción de los grupos musculares más grandes.
Los flexores hacia delante
Los flexores de la columna L se dividen en un grupo iliotorácico (extrínseco) y un grupo femorospinal (intrínseco). El grupo iliotorácico está formado por los músculos de la pared abdominal: recto abdominal, oblicuo abdominal externo, oblicuo abdominal interno y transverso abdominal. El grupo femoroespinal está formado por los músculos psoas mayor e iliaco. El psoas mayor se origina en múltiples zonas: la superficie anterior y el borde inferior de las apófisis transversas de L1-L5, de los cuerpos y discos de T12-L5. Se inserta en el trocánter menor del fémur y está inervado por fibras directas del plexo lumbar (L1-L3). Su acción principal es la flexión de la cadera y del tronco.
Flexores laterales
La verdadera flexión lateral es normalmente una combinación de flexión lateral y rotación. Normalmente, la flexión lateral se produce por la contracción ipsilateral de los músculos oblicuos y transversos del abdomen y del cuadrado lumbar. De éstos, sólo la contracción unilateral del cuadrado lumbar puede provocar una flexión lateral pura y la elevación del ilion, mientras que la contracción bilateral produce cierta extensión lumbar. El cuadrado lumbar está unido por debajo al ligamento iliolumbar y a la parte adyacente de la cresta ilíaca, por encima de la superficie anterior inferior de la duodécima costilla, y a los vértices de las apófisis transversas L1-4.
Los rotadores
La rotación de la columna lumbar se produce por la contracción unilateral de los músculos que siguen una dirección oblicua de tracción; cuanto más oblicuo sea el recorrido, más importante será el efecto rotatorio. La mayoría de los extensores y flexores laterales siguen un curso oblicuo y producen rotación cuando su componente primario ha sido neutralizado por grupos musculares antagonistas.
El grupo muscular transversoespinal, inervado por las ramas dorsales de los nervios espinales, es profundo al músculo erector de la columna y se dirige oblicuamente (superomedialmente) desde las apófisis transversas hasta las apófisis espinosas. Como grupo, actúan para extender la columna vertebral. Pero, cuando se contraen unilateralmente, hacen que el tronco rote en la dirección contralateral. Se dividen en 3 grupos: los músculos semiespinales, los multífidos y los rotadores lumbares. Los rotadores lumbares son músculos pequeños, irregulares y variables que conectan la parte superoposterior de la apófisis transversa de la vértebra inferior con el borde inferolateral de la lámina de la vértebra superior.
Vasculatura de la columna lumbar
Arterias
Las vértebras lumbares están contactadas anterolateralmente por arterias lumbares pares que nacen de la aorta, frente a los cuerpos de L1-L4. Cada par pasa anterolateralmente alrededor del lado del cuerpo vertebral hasta una posición inmediatamente lateral al canal intervertebral y conduce a varias ramas. Las ramas perióstica y ecuatorial irrigan los cuerpos vertebrales. Las ramas espinales de las arterias lumbares entran en el agujero intervertebral en cada nivel. Se dividen en ramas anteriores y posteriores más pequeñas, que pasan al cuerpo vertebral y a la combinación de arco vertebral, meninges y médula espinal, respectivamente.
Estas arterias dan lugar a ramas ascendentes y descendentes que se anastomosan con las ramas espinales de los niveles adyacentes. Las arterias nutritivas del canal vertebral anterior viajan en sentido anterior e irrigan la mayor parte de la médula roja del cuerpo vertebral central. Las ramas más grandes de las ramas espinales continúan como arterias medulares radiculares o segmentarias, distribuidas a las raíces nerviosas y a la médula espinal, respectivamente.
Hasta los 8 años de edad, los discos intervertebrales tienen un buen suministro de sangre. A partir de entonces, su nutrición depende de la difusión de fluidos tisulares a través de 2 vías: (1) el flujo bidireccional desde el cuerpo vertebral al disco y viceversa y (2) la difusión a través del anillo desde los vasos sanguíneos de su superficie. En la edad adulta, los discos son generalmente estructuras avasculares, excepto en su periferia.
Venoso
El drenaje venoso es paralelo al suministro arterial. Los plexos venosos están formados por venas a lo largo de la columna vertebral tanto dentro como fuera del canal vertebral (plexos venosos internos/epidurales y externos vertebrales). Ambos plexos son escasos lateralmente, pero densos anterior y posteriormente. Las grandes venas basivertebrales se forman dentro de los cuerpos vertebrales, emergen del foramen en las superficies posteriores de los cuerpos vertebrales y drenan en los plexos venosos vertebrales internos, que pueden formar grandes senos longitudinales. Las venas intervertebrales se anastomosan con las venas de la médula y los plexos venosos cuando acompañan a los nervios espinales a través del foramen para drenar en las venas segmentarias lumbares.
Canal vertebral
El canal vertebral tubular contiene la médula espinal, sus meninges, las raíces de los nervios espinales y los vasos sanguíneos que irrigan la médula, las meninges, las vértebras, las articulaciones, los músculos y los ligamentos. Entre la médula espinal, las meninges y las paredes osteoligamentosas del canal intervienen espacios potenciales y reales. El canal está encerrado en su columna y formado por la yuxtaposición de los forámenes vertebrales, alineados unos con otros en serie. Los cuerpos vertebrales y los discos constituyen la pared anterior (con el PLL cubierto), mientras que las láminas y el ligamentum flavum bordean el canal posteriormente. Lateralmente, los nervios y vasos espinales viajan a través del agujero intervertebral.
Meninges y espacios relacionados
Las meninges constan de 3 capas: la piamadre, la aracnoides y la duramadre. Juntas, mejoran la protección de la médula espinal y las raíces. La duramadre es la capa más superficial pero resistente. La piamadre y la aracnoides, denominadas conjuntamente leptomeninges, son frágiles. La médula espinal, las raíces y las raíces nerviosas están estrechamente revestidas por la pia. La duramadre y la aracnoides forman juntas una vaina suelta (denominada saco dural/tecal) alrededor de estas estructuras, separadas de las paredes del canal por el espacio epidural.
Dura mater espinal
La duramadre está compuesta por haces de fibras de colágeno resistentes y longitudinales entrelazadas con fibras elásticas circulares. La superficie externa es rugosa y se mezcla con el tejido conectivo suelto del espacio epidural. La superficie interna, orientada hacia el espacio subdural, es lisa y está cubierta por una capa de mesotelio. Inferiormente, el saco dural termina en el canal sacro, normalmente en S2-S3 (a veces en S1).
La duramadre continúa caudalmente como un hilo fibroso denominado filum terminale externum o ligamento coccígeo, que se mezcla con el PLL sobre el coxis. El saco dural envía proyecciones en forma de mangas hacia el agujero intervertebral, donde la duramadre se mezcla con el epineuro de los nervios espinales. Los deslizamientos de tejido conectivo en el foramen anclan las mangas durales para que puedan proteger las raíces de los nervios espinales de ser estiradas durante los movimientos de la columna L. Además de estas sujeciones, la duramadre está unida en algunos puntos al PLL.
Espacio epidural
El espacio epidural (peridural/extradural) termina inferiormente en el hiato sacro, donde está sellado por los ligamentos sacrococcígeos posteriores. Las raíces nerviosas atraviesan el espacio cuando se extienden hacia el agujero intervertebral. Todo el espacio está ocupado por tejido conectivo suelto con un contenido variable de grasa, que proporciona un acolchado alrededor del saco dural y la médula espinal y actúa como una forma de mantener abierto el delgado plexo venoso vertebral interno. El plexo venoso vertebral está incrustado en el tejido conjuntivo laxo epidural, transmitiendo a veces grandes cantidades de sangre.
Leptomeninges
La pia y la aracnoides son delicadas membranas compuestas de tejido conjuntivo laxo y separadas entre sí por el espacio subaracnoideo. Una capa de mesotelio recubre todas las superficies leptomeníngeas bañadas por el líquido cefalorraquídeo (LCR).
La materia aracnoidea recubre todo el saco dural y se extiende hacia las mangas durales. También envía trabéculas a través del espacio subaracnoideo hasta la pia, facilitando la mezcla del LCR. A lo largo de la línea media posterior, las trabéculas forman un tabique subaracnoideo bien definido. Inferiormente, recubre el saco dural dentro del canal sacro y termina en la terminación del saco a nivel de la vértebra S2.
La piamadre proporciona soporte a la vasculatura y los nervios en el espacio subaracnoideo. Se adhiere íntimamente a la médula espinal. La piamadre forma una vaina separada para cada raíz nerviosa y raíz hasta el foramen, mezclándose con el epineuro. Caudalmente, la pía continúa como el delgado filum terminale internum. Después de alcanzar el extremo inferior del saco dural, el filum se encierra en el filum terminale externum y continúa hasta el cóccix.
Espacio subaracnoideo
El espacio subaracnoideo espinal es amplio en la columna lumbar, y por debajo del nivel de L2 se denomina cisterna lumbar. Su contenido de LCR (20-35 mL) es sólo una fracción del volumen total de LCR (120-150 mL). El tercio inferior del saco aracnoideo contiene únicamente el filum terminale internum y la cauda equina, que contiene raíces nerviosas lumbares, sacras y coccígeas que cuelgan como la cola de un caballo y forman la parte inferior de la médula espinal (cono medular) al salir del canal vertebral por debajo del tercio inferior del saco aracnoideo.
Médula espinal
Además del cerebro, la médula espinal es uno de los 2 componentes anatómicos del sistema nervioso central (SNC). Es el principal centro de reflejos y vía de conducción entre el cerebro y el cuerpo. Como se ha señalado anteriormente, la médula espinal normalmente termina como el cono medular dentro del canal espinal lumbar en el margen inferior de la vértebra L2, aunque existe variabilidad de la extensión más caudal (véase la siguiente imagen).
 Ilustración que demuestra la anatomía relevante de la región de la cauda equina.
Ilustración que demuestra la anatomía relevante de la región de la cauda equina. En un estudio cadavérico de 129 especímenes cadavéricos, la médula espinal terminaba en L2 en el 60%, en L1 en el 30% y en L3 en el 10% de los especímenes. Las tasas de crecimiento diferenciales en la médula espinal y el canal vertebral son la causa de estas disparidades. Las excepciones también incluyen a los pacientes con deformidades espinales congénitas conocidas como espina bífida. En estos pacientes, el cono medular puede estar desplazado hacia abajo, hacia la parte media o baja de la columna lumbar.
Nervios y raíces espinales
Todas las raíces nerviosas espinales lumbares se originan en el nivel vertebral T10 a L1, donde la médula espinal termina como el cono medular. Una raíz dorsal o posterior (sensorial somática) de la cara posterolateral de la médula espinal y una raíz ventral o anterior (motora somática) de la cara anterolateral de la médula se unen en el canal espinal para formar la raíz nerviosa espinal. A continuación, las raíces descienden por el canal espinal, formando la cauda equina, hasta que salen por sus respectivos agujeros neurales (intervertebrales) como un único par de nervios espinales. Por lo tanto, las raíces nerviosas lumbares salen del canal espinal a un nivel inferior al de su origen.
Desde las primeras etapas del desarrollo, estas raíces se dirigen de forma independiente hacia sus respectivos forámenes, atravesando el espacio subaracnoideo dentro del saco/manguito dural. Perforan la duramadre por separado antes de mezclarse entre sí en el foramen. En la porción lateral, viajan en el manguito dural. Puede haber mangas durales separadas alrededor de las raíces posterior y anterior para un nervio espinal determinado, o las 2 mangas pueden estar fusionadas. Cada raíz está bañada por el LCR de una vaina aracnoidea separada a su alrededor. Los manguitos durales de la región lumbar son más largos y recorren una ruta más inferolateral al salir.
Los cuerpos celulares de las fibras nerviosas motoras se encuentran en los cuernos ventrales o anteriores de la médula espinal, mientras que los de las fibras nerviosas sensoriales están en un ganglio de la raíz dorsal (ganglio espinal) en cada nivel lumbar y sacro. Los ganglios de la raíz dorsal (GDR) suelen estar situados dentro de los agujeros neurales y, por tanto, no están estrictamente dentro del canal lumbar. Sin embargo, en los niveles lumbares bajos (y sacros), el DRG tiende a residir proximalmente a los agujeros neurales, dentro del canal espinal, como se encuentra en el 11-38% de los casos en L5 y el 71% en S1. Los ganglios de la raíz dorsal están adheridos a los márgenes de los forámenes intervertebrales.
Niveles de salida de los nervios espinales
Los nervios espinales lumbares salen del canal vertebral pasando por debajo de los pedículos de las vértebras correspondientes desde una etapa temprana del desarrollo. En la región lumbar, la primera división del nervio espinal tiene lugar dentro del agujero intervertebral, dando lugar a las ramas posterior y anterior (dorsal y ventral). Las ramas posteriores pasan posteriormente, bordeando las apófisis articulares a ese nivel, mientras que las ramas anteriores se dirigen lateralmente para irrigar la pared del cuerpo y las extremidades inferiores.
Relaciones de las raíces y los nervios espinales
En el canal vertebral lumbar, las raíces posteriores y anteriores de un nervio determinado (encerradas en sus sacos durales) atraviesan el disco intervertebral que se encuentra por encima del pedículo por debajo del cual sale el nervio. Por ejemplo, las raíces del nervio L2 atraviesan el disco entre las vértebras L1 y L2 antes de llegar al agujero correspondiente, por debajo del pedículo de la vértebra L2.
Inervación de las estructuras de la columna lumbar
Los nervios espinales lumbares emiten una o más ramas meníngeas recurrentes, conocidas como nervios sinuvertebrales. Estas ramas se originan en el sistema nervioso autónomo, los plexos paravertebrales y los músculos suprayacentes distales al GDR. Los nervios sinuvertebrales vuelven a entrar en el canal vertebral y llevan consigo fibras eferentes sensoriales y simpáticas. Al igual que las ramas espinales de las arterias lumbares, cada nervio se divide en ramas ascendentes y descendentes para irrigar el periostio, el PLL y las láminas anulares externas.
El ALL está ricamente inervado por fibras nerviosas del sistema simpático. Los nervios sinuvertebrales también son sensoriales para las meninges y las paredes de los plexos venosos vertebrales. Proporcionan las fibras vasomotoras que regulan el flujo sanguíneo en las arterias y los plexos venosos vertebrales internos.
Los nervios sinuvertebrales se extienden para comunicarse con las ramas de los niveles radiculares tanto por encima como por debajo del nivel de entrada, así como del lado contralateral, lo que dificulta la localización del dolor por afectación de estos nervios.
Anatómicamente, las ramas ventral y dorsal (anterior y posterior) surgen del nervio espinal, justo al salir del foramen. La rama primaria ventral participa en la formación del plexo lumbosacro y también proporciona algunas terminaciones nerviosas al anulus fibrosus superficial adyacente de los discos intervertebrales. Por lo demás, los discos se consideran estructuras no inervadas.
La rama primaria dorsal se divide en ramas medial, intermedia y lateral justo después de que emita una rama facetaria ascendente a la cara dorsal de la articulación inmediatamente superior. Las ramas intermedia y lateral se dirigen lateralmente a la apófisis transversa y abastecen a los músculos erectores de la columna vertebral. Cada rama medial de la rama primaria posterior participa en la inervación de 3 articulaciones facetarias: una rama inerva la articulación facetaria por encima del nivel, la segunda rama inerva a ese nivel, y la tercera rama desciende caudalmente al nivel inferior. Ver la siguiente imagen.
 Inervación de las articulaciones facetarias; inervación de la rama dorsal (ramas medial y lateral). MAL23 = ligamento mamario-accesorio que une las apófisis mamarias y accesorias de L2 y L3; articulación Z = articulación cigapofisaria.
Inervación de las articulaciones facetarias; inervación de la rama dorsal (ramas medial y lateral). MAL23 = ligamento mamario-accesorio que une las apófisis mamarias y accesorias de L2 y L3; articulación Z = articulación cigapofisaria.