Obecná léčba nehojících se ran
Posuzujte celého pacienta
Úspěšná léčba obtížných ran vyžaduje posouzení celého pacienta, nejen rány. Systémové problémy často zhoršují hojení ran; naopak nehojící se rány mohou být předzvěstí systémové patologie.
Zvažte negativní vliv endokrinních onemocnění (např. diabetes, hypotyreóza), hematologických stavů (např. anémie, polycytemie, myeloproliferativní poruchy), kardiopulmonálních problémů (např, chronická obstrukční plicní nemoc, městnavé srdeční selhání), gastrointestinální problémy způsobující podvýživu a nedostatek vitaminů, obezita a periferní cévní patologie (např. aterosklerotické onemocnění, chronická žilní nedostatečnost, lymfedém).
Charakterizujte ránu
Zhodnoťte následující: (1) velikost a hloubku postižení a rozsah podkoží, (2) vzhled povrchu rány – zda je nekrotický nebo životaschopný, (3) množství a charakteristiku(y) exsudátu z rány a (4) stav periwound tkání (např. pigmentované, zjizvené, atrofické, celulitické).
Zajistěte dostatečnou oxygenaci
Obvyklou příčinou nedostatečné oxygenace tkání je lokální vazokonstrikce v důsledku nadměrné aktivity sympatiku. K tomu může dojít v důsledku deficitu krevního objemu, neztišené bolesti nebo hypotermie, zejména pokud jde o distální rozsah končetin.
Zajistěte adekvátní výživu
Adekvátní výživa je často přehlíženým požadavkem pro normální hojení rány. Řešte nedostatek bílkovin a kalorií a nedostatek vitamínů a minerálů.
Nedostatečná výživa bílkovinami a kaloriemi, a to i po pouhých několika dnech hladovění, může narušit normální mechanismy hojení ran. U zdravých dospělých osob je denní nutriční potřeba přibližně 1,25-1,5 g bílkovin na kilogram tělesné hmotnosti a 25-30 kalorií/kg. Tyto požadavky se však mohou zvýšit u pacientů s rozsáhlými ranami.
Podezření na podvýživu vyslovte u pacientů s chronickým onemocněním, nedostatečnou společenskou podporou, multisystémovým traumatem nebo gastrointestinálními či neurologickými problémy, které mohou zhoršit perorální příjem. Nedostatek bílkovin se vyskytuje přibližně u 25 % všech hospitalizovaných pacientů. Často lze při důkladném fyzikálním vyšetření odhalit známky podvýživy, jako je temporální ochablost, úbytek podkožního tuku, otoky kotníků/sakrální oblasti, výrazné klíční kosti.
Chronickou podvýživu lze diagnostikovat pomocí antropometrických údajů k porovnání skutečné a ideální tělesné hmotnosti a pozorováním nízké hladiny sérového albuminu. Sérový prealbumin je citlivý pro relativně akutní podvýživu, protože jeho poločas rozpadu je 2-3 dny (oproti 21 d u albuminu). Hladina prealbuminu v séru nižší než 16-17 g/dl naznačuje určitý stupeň podvýživy, zatímco hladina nižší než 10 g/dl svědčí o těžké proteino-kalorické podvýživě.
Korekci vyžadují také nedostatky vitamínů a minerálů. Nedostatek vitaminu A snižuje množství fibronektinu na povrchu rány, což snižuje chemotaxi buněk, adhezi a obnovu tkání. Vitamin C je nezbytný pro hydroxylaci prolinu a následnou syntézu kolagenu.
Vitamin E, antioxidant rozpustný v tucích, se hromadí v buněčných membránách, kde chrání polynenasycené mastné kyseliny před oxidací volnými radikály, stabilizuje lysozomy a inhibuje syntézu kolagenu. Vitamin E inhibuje syntézu prostaglandinů tím, že zasahuje do aktivity fosfolipázy-A2, a působí tedy protizánětlivě. Suplementace vitaminem E může snížit tvorbu jizev.
Zinek je součástí přibližně 200 enzymů v lidském těle, včetně DNA polymerázy, která je nezbytná pro proliferaci buněk, a superoxiddismutázy, která odstraňuje superoxidové radikály produkované leukocyty během debridementu.
Léčba základní infekce
Problémy, které je třeba zvážit, jsou infekce rány versus kolonizace a osteomyelitida.
Pozitivní kultivace rány nepotvrzuje infekci rány. Oportunní mikroorganismy mohou kolonizovat jakoukoli ránu. Exsudát z rány, který je přirozeně baktericidní, brání šíření povrchové kontaminace, aby se z ní stala hluboká infekce rány. Pokud však dojde k ischemii rány nebo systémovému narušení imunity, patogenní mikroorganismy se množí, dokud nadměrná koncentrace bakterií v ráně neznemožní hojení. To předznamenává skutečnou infekci rány. Stále častěji se vyskytují multirezistentní organismy.
Infikovanou ránu charakterizuje zapáchající drenáž, spontánně krvácející lůžko rány, křehká rozpadavá tkáň, zvýšená hladina ranného exsudátu, narůstající bolest, okolní celulitida, krepitus, nekróza, fasciitida a regionální lymfadenopatie. Horečka, zimnice, malátnost, leukocytóza a zvýšená sedimentace erytrocytů jsou běžnými systémovými projevy infekce rány.
Infekce rány vyžaduje chirurgický debridement a vhodnou systémovou antibiotickou léčbu. Lokálním antiseptikům se obvykle vyhýbáme, protože narušují hojení rány kvůli cytotoxicitě vůči hojícím se buňkám.
Prokázání nepřítomnosti osteomyelitidy je často stejně obtížné jako zjištění její přítomnosti. Ačkoli osteomyelitida může být spojena s horečkami, malátností, chronickou únavou a omezeným rozsahem pohybu postižené končetiny, pacienti často vykazují pouze nehojící se ránu nebo chronický drenážní trakt překrývající kost nebo kloub.
Prosté rentgenové snímky, CT vyšetření, radionuklidové vyšetření kostí a MRI mají při vyšetřování osteomyelitidy své místo. Až příliš často je i komplexní zobrazovací vyšetření nediagnostické. Negativní nálezy při radiologickém vyšetření by proto neměly odradit lékaře od provedení kyretáže podezřelé kosti, která je podkladem chronické drenážní rány.
Osteomyelitida se léčí chirurgickou kyretáží a vhodnými systémovými antibiotiky. Zajistěte lůžko rány, které je příznivé pro hojení rány.
Chirurgicky odstraňte nevitalizovanou tkáň a s vhodnou irigací. Značné množství neživé a fibropurulentní tkáně musí být odstraněno chirurgicky.
Počáteční agresivní debridement na operačním sále s pacientem v lokální anestezii se sedací nebo v regionální či celkové anestezii je často rozumný. Následný debridement v ambulantním prostředí lze provést pomocí lokální lidokainového gelu nebo sprejové anestezie a šetrnou excizí pomocí nůžek a kleští na duhovku nebo seškrábnutím pomocí kyrety.
Výměna obvazu vyžaduje čistou, ale ne nutně sterilní techniku.
Odstraňte cizí tělesa
Věnujte pozornost možnosti výskytu cizích těles, která mohou bránit hojení traumatických ran, včetně úlomků z vozovky a zadržených úlomků obvazového materiálu nebo šicího materiálu.
Irigujte
Ránu jemně irigujte fyziologickým roztokem. Pokud je hlavním důvodem cena, může si pacient připravit fyziologický roztok doma pomocí 1 galonu destilované vody a 8 čajových lžiček kuchyňské soli. Roztok se převaří a před použitím se ochladí na pokojovou teplotu.
Pokud je přítomen povrchový exsudát, zvažte irigaci pod tlakem. Tlaku irigace přibližně 8 psi lze dosáhnout fyziologickým roztokem vytlačeným přes angiokatétr o průměru 19 mm pomocí 35ml injekční stříkačky. Povrch rány poklepávejte měkkou vlhkou gázou; nenarušujte životaschopnou granulační tkáň.
Ošetření vířivou lázní je vyhrazeno pro rozsáhlé a infikované rány.
Zajistěte vlhké (nikoli mokré) lůžko rány
Po debridementu přiložte vlhký obvaz s fyziologickým roztokem, izotonický gel s chloridem sodným (např. Normlgel , IntraSite gel) nebo hydroaktivní pastu (např. DuoDerm ). Optimální krytí rány vyžaduje vlhké až mokré obvazy, které podporují autolytický debridement, absorbují exsudát a chrání okolní normální kůži.
Polyvinylový filmový obvaz (např. OpSite , Tegaderm ), který je semipermeabilní pro kyslík a vlhkost a nepropustný pro bakterie, je dobrou volbou pro rány, které nejsou suché ani vysoce exsudativní.
Pro suché rány jsou vhodné hydrokoloidní obvazy, např. hydrokoloid DuoDerm nebo IntraSite, které jsou nepropustné pro kyslík, vlhkost a bakterie. Udržují vlhké prostředí a podporují autolytický debridement. Jsou dobrou volbou pro relativně vysušené rány.
U exsudativních ran jsou absorpční obvazy, jako jsou algináty vápníku (např. Kaltostat , Curasorb ) a obvazy z hydrovláken (např. Aquacel a Aquacel-AG ), vysoce absorpční a jsou vhodné pro exsudativní rány. Algináty jsou k dispozici ve formě provazců, které jsou vhodné pro obklady hlubokých ran.
Pro velmi exsudativní rány jsou vhodné impregnované gázové obvazy, jako je Mesalt (Scott). Obvazy může být nutné měnit dvakrát denně.
Při infikovaných ranách používejte sulfadiazin stříbrný (Silvadene), pokud pacient není alergický na sulfonamidy. Pokud je pacient na sulfy alergický, je dobrou alternativou mast s obsahem bacitracinu a zinku. Dobrou volbou je také iontově stříbrný hydrovláknový obvaz (Aquacel-AG).
U chronických a úporných ran může k postupu směrem k uzavření rány pomoci použití přípravků impregnovaných leptospermem – nebo manukovým medem.
Převaz náročné anatomické oblasti (např. kolem vředu na patě) vyžaduje vysoce přizpůsobivý obvaz, např. extra tenký hydrokoloid. Zajištění obvazu ve vysoce vlhkém náročném místě (např. kolem sakrokokcygeálního vředu) vyžaduje konformní a vysoce přilnavý obvaz, např. plátkový hydrokoloid.
Hydrogelové pláty a neadhezivní formy jsou užitečné pro zajištění obvazu rány, pokud je okolní kůže křehká.
Tabulka 1. Charakteristika a použití ran-Obvazové materiály (Otevřít tabulku v novém okně)
|
Kategorie |
Příklady |
Popis |
Příklady |
|
Alginát |
AlgiSite, Comfeel, Curasorb, Kaltogel, Kaltostat, Sorbsan, Tegagel |
Alginátové obvazy jsou vyrobeny z extraktu mořských řas, obsahují kyseliny guluronovou a mannuronovou, které zajišťují pevnost v tahu, a algináty vápenaté a sodné, které dodávají absorpční schopnost. Některé mohou v ráně zanechávat vlákna, pokud nejsou důkladně zavodněny. Tyto obvazy jsou zajištěny sekundárním krytím. |
Tyto obvazy jsou vysoce absorpční a jsou užitečné u ran s hojným exsudátem. Alginátové provazce jsou zvláště užitečné pro krytí exsudativních ranných dutin nebo sinusových traktů. |
|
Hydrovlákno |
Aquacel, Aquacel-Ag, Versiva |
Hydrovlákno je absorpční podložka z textilních vláken a je k dispozici také jako páska pro krytí hlubokých ran. Tento materiál je překryt sekundárním obvazem. Hydrovlákno se spojuje s exsudátem z rány a vytváří hydrofilní gel. Aquacel-Ag obsahuje 1,2 % iontového stříbra, které má silné antimikrobiální vlastnosti proti mnoha organismům, včetně methicilin-rezistentního Staphylococcus aureus a vankomycin-rezistentních enterokoků. |
Hydrovláknové absorpční obvazy používané na exsudativní rány. |
|
Debridizační prostředky |
Hypergel (hypertonický fyziologický gel), Santyl (kolagenáza), Accuzyme (papainová močovina) |
Různé přípravky poskytují určitý chemický nebo enzymatický debridement. |
Debridizační prostředky jsou užitečné u nekrotických ran jako doplněk chirurgického debridementu. |
|
Pěna |
LYOfoam, Spyrosorb, Allevyn |
Polyuretanová pěna má absorpční schopnost. |
Tyto obvazy jsou užitečné pro čištění granulujících ran s minimem exsudátu. |
|
Hydrokoloidní |
CombiDERM, Comfeel, DuoDerm CGF Extra Thin, Granuflex, Tegasorb |
Hydrokoloidní obvazy jsou vyrobeny z mikrogranulární suspenze přírodních nebo syntetických polymerů, například želatiny nebo pektinu, v adhezivní matrici. Granule se při vstřebávání exsudátu z rány mění z polosuchého stavu na gel. |
Hydrokoloidní obvazy jsou vhodné pro suché nekrotické rány, rány s minimem exsudátu a pro čisté granulující rány. |
|
Hydrogelové |
Aquasorb, DuoDerm, Intrasite Gel, Granugel, Normlgel, Nu-Gel, Purilon Gel, KY Jelly |
Hydrogelové obvazy jsou semipermeabilní hydrofilní polymery na bázi vody nebo glycerinu; chladivé vlastnosti mohou snížit bolestivost rány. Tyto gely mohou ztrácet nebo absorbovat vodu v závislosti na stavu hydratace rány. Jsou zajištěny sekundárním krytím. |
Tyto obvazy jsou vhodné pro suché, hlenovité, nekrotické rány (eschar). |
|
Obvazy s nízkou přilnavostí |
Mepore, Skintact, Release |
Obvazy s nízkou přilnavostí jsou vyrobeny z různých materiálů určených ke snadnému odstranění bez poškození podkoží. |
Tyto obvazy jsou užitečné pro akutní drobné rány, jako jsou kožní trhliny, nebo jako závěrečný obvaz pro téměř zhojené chronické rány. |
|
Transparentní fólie |
OpSite, Skintact, Release, Tegaderm, Bioclusive |
Transparentní fólie jsou vysoce konformní akrylové adhezivní fólie bez absorpční schopnosti a s malou hydratační schopností. Mohou být paropropustné nebo perforované. |
Tyto obvazy jsou vhodné pro čisté, suché rány s minimem exsudátu. Používají se také k zajištění podkladového absorpčního materiálu, k ochraně míst s vysokým třením a míst, která se obtížně obvazují (např. paty), a k zajištění intravenózních katétrů. |
Zvažte další lokální látky
Topicky aplikované růstové faktory odvozené od destiček mají mírně příznivý účinek na podporu hojení ran. Becaplermin gel 0,01 % (Regranex), rekombinantní lidský růstový faktor odvozený od krevních destiček (PDGF), který je vyráběn pomocí genetického inženýrství, je schválen americkým Úřadem pro kontrolu potravin a léčiv (FDA) k podpoře hojení vředů diabetické nohy. Regranex je kontraindikován u osob se známou rakovinou kůže v místě aplikace. Lyofilizovaná plazma bohatá na krevní destičky se ukázala jako slibná ve studii na zvířatech.
Kollagen tvoří významnou část nekrotických měkkých tkání v chronických ranách. Enzym kolagenáza, který vzniká fermentací Clostridium histolyticum, pomáhá odstraňovat neživou tkáň z povrchu ran. Kolagenáza však nenahrazuje prvotní chirurgickou excizi hrubě nekrotické rány.
Dalšími lokálními prostředky, které byly použity k ošetření rány, jsou cukr, antacida a mast s vitaminem A&D.
Vyhněte se cytotoxickým prostředkům, jako je peroxid vodíku, povidon jód, kyselina octová a Dakinův roztok (chlornan sodný).
Zvažte kompresivní terapii
Zvažte vhodnost kompresivní terapie. Komprese je vhodná u vředů způsobených nebo zhoršených otokem končetin. V případě významného ohrožení arteriálního přítoku se může být nutné kompresi zcela vyhnout.
Používejte podpůrné hadice nebo elastické zábaly s tlakem přibližně 40-60 mm Hg v případě nepřítomnosti arteriálního onemocnění a 20-30 mm Hg v případě přítomnosti nebo podezření na mírnou arteriální insuficienci.
Zamezte bolesti
Zamezte bolesti rány zvlhčováním obvazů před jejich odstraněním. Zvažte použití 2% topického lidokainového gelu při ošetřování rány. (Neoficiální zprávy popisují použití topického gelu s morfinem a diamorfinem pro zmírnění bolesti při proleženinách u nevyléčitelně nemocných pacientů, ale toto použití není schváleno FDA)
Léčba specifických typů ran
Proleženiny
Léčba proleženin vyžaduje dlouhodobou chirurgickou a ošetřovatelskou péči. Během delší doby potřebné léčby zůstává pacient vystaven riziku vzniku nových proleženin na jiných místech. Léčba, zejména indikace podpůrných povrchů, je založena na vhodném stagingu proleženiny.
Milne et al uvedli výsledky programu nemocnice dlouhodobé akutní péče zaměřeného na snížení výskytu proleženin. Zařízení použilo analýzu způsobů a účinků selhání, aby určilo, kde je nejvíce zapotřebí zlepšit péči. Nemocnice zjistila, že její míra výskytu vředů, která byla považována za nadprůměrnou, souvisí s takovými problémy, jako je „nedostatek 1) odborníků na péči o rány, 2) metod pro důslednou dokumentaci údajů o prevenci a ranách a 3) přístup interdisciplinárního týmu pro péči o rány“. Poté, co nemocnice tyto problémy vyřešila, zaznamenala pokles výskytu proleženin v zařízení ze 41 % (výchozí hodnota) na průměrných 4,2 %, a to v průběhu 12 měsíců.
Tabulka 2. Stupňování proleženin (Otevřít tabulku v novém okně)
|
Stupeň |
Definice |
Vzhled |
Vhodná lokální léčba. |
Průměrná doba hojení (d) |
|
I |
Neblanšírovaný erytém neporušené kůže |
Růžová kůže, která po uvolnění tlaku neustupuje; změna barvy; teplo; indurace |
DuoDerm q2-3d |
|
|
II |
Ztráta kůže v částečné tloušťce zahrnující epidermis a/nebo dermis |
Trhliny, puchýře, mělké krátery, oděrky |
Očistit fyziologickým roztokem; DuoDerm/Tegaderm obvaz |
|
|
III |
Ztráta kůže v celé tloušťce do podkožní tukové tkáně nebo fascie |
Zřetelný okraj vředu; hluboký kráter (obecně, 2.075 mm nebo hlouběji ) |
Odstranit; zavodnit fyziologickým roztokem; aplikovat DuoDerm/Tegaderm |
|
|
IV |
Ztráta kůže v celé tloušťce s rozsáhlým postižením spodních tkání |
Rozsáhlá nekróza; poškození podkladových podpůrných struktur, jako je sval, kost, šlacha nebo kloubní pouzdro |
Chirurgický debridement; irigace fyziologickým roztokem (případně pod tlakem); použití pokročilých lokálních obvazů; zvážení antibiotik |
|
|
*Pokud je krycí kůže nekrotická, nelze staging přesně stanovit, dokud není proveden debridement. |
||||
Tlakové vředy často vyžadují následující kroky:
-
Debridement: Vřed často vyžaduje chirurgickou excizi, obvykle až na podložní kost. V případě nepřítomnosti erytému, otoku, fluktuace nebo drenáže není nutné chirurgicky odstraňovat čistý suchý eschar, ale lze jej změkčit a nechat oddělit pomocí obvazů (např. koloidů, hydrogelů), které poskytují vlhké prostředí podporující autolýzu.
-
Topická péče o ránu: Než rána začne granulovat a zdá se být dostatečně čistá pro uzavření myokutánního laloku, jsou nutné týdny nebo měsíce každodenní výměny obvazů.
-
Léčba infekce: Debridement je čistý, nikoli sterilní zákrok. Časté debridementy udržují povrchovou kolonizaci na přijatelné úrovni. Kultivace stěrů jsou často bezvýznamné, protože odrážejí pouze povrchovou kolonizaci lokální infekce, která nevyžaduje antibiotickou léčbu. Obecně platí, že systémová antibiotika nejsou užitečná, pokud nejsou přítomny známky progresivní infekce, jako je bakteriémie, septikémie, progresivní celulitida nebo neřešitelná osteomyelitida.
-
Kontrola chronické kontaminace rány: Chronická kontaminace rány z důvodu fekální inkontinence může být nepříjemným problémem u typických pacientů upoutaných na lůžko, u nichž mají tendenci vznikat křížové a sedací tlakové vředy. Tyto typy vředů jsou znázorněny na obrázcích níže. Počáteční léčba spočívá v dietní léčbě. Mezi potraviny, které zahušťují stolici, patří jablečná omáčka, banány, vařené mléko, chléb, sýr, krémové arašídové máslo, krupice, ovesné otruby, ovesné vločky, těstoviny, preclíky, rýže, tapioka a jogurt. Ve vzácných případech je nutný odklon stolice pomocí kolostomie.
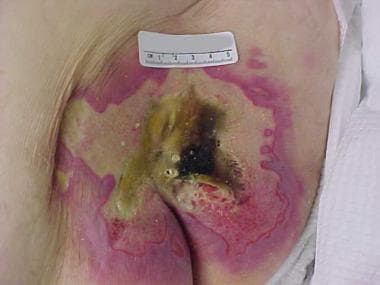 Obrázek pokročilého křížového vředu ukazuje účinky tlaku, střihu a vlhkosti.
Obrázek pokročilého křížového vředu ukazuje účinky tlaku, střihu a vlhkosti. 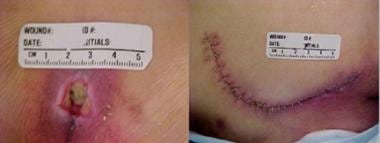 Sakrální tlakový vřed před a po uzavření lalokem.
Sakrální tlakový vřed před a po uzavření lalokem. 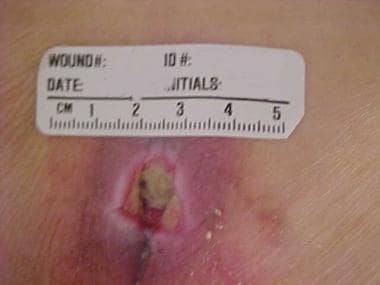 Sakrální tlakový vřed.
Sakrální tlakový vřed. -
Polohování: Pacienti s proleženinami nebo pacienti s rizikem vzniku proleženiny by se měli na lůžku otáčet každé 2 hodiny. Pacienti, kteří jsou nepohybliví, by neměli být polohováni přímo na trochanterech; pěnové klíny a polštáře jsou užitečné k podložení tlakových bodů, k zabránění přímého kontaktu mezi kostními výběžky a ke zvednutí pat z povrchu lůžka. Tlakové vředy mohou být vyvolány také smykovými silami, pokud pacienti sklouzávají po lůžku; snažte se proto používat co nejnižší stupeň vyvýšení čela lůžka, který zdravotní stav pacienta umožňuje.
-
Používání podpůrných povrchů
Podpůrné povrchy jsou dále diskutovány takto:
-
Federální předpisy (Medicare Bulletin 405) nařizují, že pacienti s proleženinami nebo pacienti, u nichž hrozí riziko vzniku proleženin, musí být umístěni na vhodném podpůrném povrchu.
-
Federální standardy péče nařizují, jaké opěrné povrchy jsou přípustné, a stanoví občanskoprávní i trestněprávní sankce pro zdravotnické subjekty, které je nedodrží.
-
Správná prevence a léčba proleženin ve zdravotnických zařízeních je nařízena federálními předpisy (Ch IV § 483.25 (c)(1)&(2), 1. 10. 1995), které uvádějí: „Na základě komplexního posouzení rezidenta musí zařízení zajistit, aby (1) u rezidenta, který do zařízení přichází bez proleženin, nevznikly proleženiny, ledaže by jeho klinický stav prokázal, že byly nevyhnutelné, a (2) rezident, který má proleženiny, dostal nezbytnou léčbu a služby na podporu hojení, prevenci infekce a zabránění vzniku nových proleženin.“
-
Podpůrný povrch třídy I je jednoduché zařízení s tlakovou podložkou, které je vyžadováno následujícím způsobem:
-
Pro pacienty, kteří nemohou samostatně měnit polohu těla, aby účinně zmírnili tlak
-
Pro pacienty, kteří mají jakékoli stadium tlakového vředu na trupu nebo pánvi a navíc zhoršený stav výživy, fekální nebo močovou inkontinenci, změněné smyslové vnímání nebo zhoršený stav krevního oběhu
-
-
Podpůrný povrch třídy II je zařízení pro snížení tlaku, které snižuje tlak nad kostními výběžky na méně než 32 mm Hg a které tak činí po delší dobu. Podpůrný povrch třídy II je vyžadován následujícím způsobem:
-
U pacientů, kteří mají mnohočetné tlakové vředy na trupu nebo pánvi, které se nezlepšily navzdory komplexní léčbě, včetně podpůrného povrchu třídy I pro stupeň II, III, nebo IV stádia tlakového vředu po dobu nejméně 1 měsíce
-
Pro pacienty, kteří mají velké nebo mnohočetné tlakové vředy III. nebo IV. stádia na trupu nebo pánvi
-
Pro pacienty, kteří podstoupili zákrok s myokutánním lalokem nebo kožním štěpem pro tlakový vřed na trupu nebo pánve v posledních 60 dnech a bezprostředně před nedávným propuštěním z nemocnice nebo ošetřovatelského zařízení v posledních 30 dnech byli na podpůrném povrchu třídy II nebo III
-
-
Podpůrný povrch třídy III je pokročilý tlakový-odlehčovací zařízení. Podpůrnou plochu třídy III, tj. lůžko se vzduchovou kapalinou, lze použít pouze při selhání komplexního konzervativního léčebného plánu po 30 dnech. (Všimněte si, že lůžko s fluidním vzduchem je kontraindikováno u všech pacientů s přidruženou závažnou plicní kompromitací, protože absence pevné opory zad znemožňuje vykašlávání a suchý vzduch zahušťuje plicní sekrety). Takový konzervativní léčebný program zahrnuje následující:
-
Vzdělávání pacienta a pečovatele. K dispozici je informační stránka pro pacienty týkající se proleženin.
-
Vyšetření lékařem s licencí, alespoň jednou týdně
-
Vhodné otáčení a polohování
-
Používání podpůrného povrchu II. třídy
-
Vhodné ošetření rány péče
-
Vhodná péče o inkontinenci
-
Vhodná péče o výživu
-
Tabulka 3. Podpůrné plochy (Otevřít tabulku v novém okně)
|
Třída |
Typ |
Princip |
Příklady |
|
I |
Prostý |
Tlak-odlehčovací podložka nebo matrace |
3 až 5palcová pěnová matrace, gelový překryv, matrace ve tvaru vajíčka |
|
II |
Pokročilá |
Podložka s pohonem na vzduch* pro matrace s funkcí nízké ztráty vzduchu; nepoháněná pokročilá náhrada matrace snižující tlak nebo poháněné vzduchové* flotační lůžko s funkcí nízkých ztrát vzduchu nebo bez ní |
Systém suché plovoucí matrace Roho, Pegasus Renaissance matrace |
|
III |
Flotace vzduchem |
Flotace filtrovaným* proudem vzduchu čerpaným přes porcelánové kuličky |
Lůžko Clinitron |
|
*Dlouhé-dlouhodobé používání elektricky poháněných vzduchových přístrojů je relativně kontraindikováno u pacientů s chronickou obstrukční plicní nemocí, jako je chronická bronchitida, emfyzém a astma. |
|||
Dodatečná ochrana je popsána následovně:
-
Vhodné odlehčení pro sedací vředy: Křížové vředy obvykle vznikají v důsledku dlouhodobého ležení na lůžku nebo působením střižných sil, zejména z důvodu sklouzávání pacienta po lůžku při zvednuté hlavě. Naproti tomu bércové vředy často vznikají v důsledku dlouhodobého sezení buď v poloze na lůžku s hlavou nahoru, nebo na invalidním vozíku. Proto odlehčení pro prevenci a léčbu bércových vředů vyžaduje podpůrné plochy pro sezení i podpůrné plochy matrace. Doba sezení musí být také omezena.
-
Ochrana pat: Tlakové vředy zahrnující oblast paty se běžně vyskytují u pacientů, kteří jsou upoutáni na lůžko, i když jsou imobilizováni jen několik dní, například po operaci kyčle. Tlakový vřed na patě je znázorněn na obrázku níže. Prevence a léčba bércových vředů vyžaduje odlehčení. Odlehčovací pomůcky se obvykle vybírají podle dostupnosti a zahrnují následující:
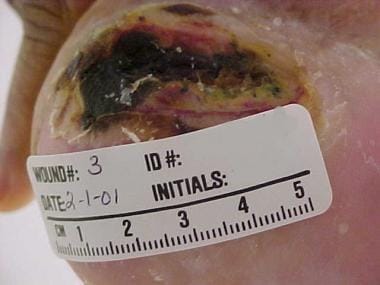 Tlakový vřed na patě.
Tlakový vřed na patě. Níže uvedený seznam:
-
Boty jsou jednoduché tlakové podložky, které obklopují patu polyesterovými vlákny, ikonizovanými vlákny nebo pěnovým materiálem.
-
Boty jsou vyrobeny z pevného vnějšího pláště lemovaného tlakově odlehčujícím polstrováním. Mohou také poskytovat polohovací schopnost, která pomáhá léčit kontraktury a pokles chodidla.
-
Polštáře vyrobené z polyesteru a ovčího rouna nebo speciální gumy či plastu vkládají mezi patu a matraci přizpůsobivé měkké překrytí.
-
Závěsná zařízení izolují patu a přenášejí váhu na dolní část nohy. Tato zařízení mají také polohovací schopnosti, které jsou užitečné při léčbě kontraktur a poklesu nohy.
-
Nafukovací zařízení z plastových desek obklopují patu a přilehlé tkáně.
-
Žilní vředy
Léčba žilních vředů zahrnuje kompresivní terapii, zajištění vlhkého prostředí v ráně a odstraňování nekrotických tkání. Většina žilních vředů se hojí pouze těmito opatřeními. Některé vyžadují transplantaci kůže v dělené tloušťce nebo aplikaci bioinženýrské kůže (např. Apligraf, Dermagraft). Bylo prokázáno, že pentoxifylin (Trental) a semeno kaštanu koňského (dostupné v supermarketech a specializovaných obchodech se zdravou výživou) urychlují hojení vředů žilní stáze. V některých případech je kompresivní terapie pro udržení hojení žilních vředů nedostatečná a může pomoci chirurgický stripping žil nebo ligace žilních perforátorů.
Studie 98 končetin s aktivními chronickými žilními vředy odhalila, že všechny kromě jedné měly žilní reflux; studie také naznačila, že většina těchto pacientů by měla prospěch z chirurgické nebo endovaskulární intervence. Jiné studie naznačily skromnější míru přínosu korekční žilní chirurgie.
Tabulka 4. Kompresivní bandáže na žilní vředy* (Otevřít tabulku v novém okně)
|
Typ |
Popis |
Příklady |
|
Jednovrstvé |
Jednovrstvé-vrstva jednoduchých tubulárních tkaných nylonových/elastických obvazů může být potištěna obdélníky, které se při vhodném napětí obalu (30-40 mm Hg) roztáhnou do čtverců. |
ACE obvaz, Comperm (Conco Medical), Setopress (Seton Healthcare Group) |
|
Třívrstvý |
Vrstvy zahrnují absorpční vrstvu vycpávky, kompresní obvazovou vrstvu a soudržný kompresní obvaz. Obvazy lze ponechat na místě až 1 týden v závislosti na exsudátu z rány. |
Dyna-Flex (Johnson & Johnson) |
|
Čtyřvrstvý |
Vrstvy zahrnují netkanou kontaktní vrstvu, která je propustná pro exsudát z rány, a 4 krycí obvazy. Obvazy lze ponechat na místě až 1 týden v závislosti na objemu exsudátu. |
Profore (Smith & Nephew) |
|
Impregnovaný obvaz |
Porézní flexibilní okluzivní obvaz se skládá z elastické gázy a netvrdnoucí pasty z oxidu zinečnatého. |
Unna botička (ConvaTec) |
|
*Kompresní zábaly jsou kontraindikovány při závažném arteriálním postižení. Některé z těchto výrobků jsou kontraindikovány u pacientů alergických na latex. |
||
Vředy diabetické nohy
Léčba vředů diabetické nohy vyžaduje následující: (1) vhodnou terapeutickou obuv, (2) denní převazy s fyziologickým roztokem nebo podobnými obvazy k zajištění vlhkého prostředí v ráně, (3) v případě potřeby debridement, (4) antibiotickou terapii, pokud je přítomna osteomyelitida, (5) optimální kontrolu glykémie a (6) zhodnocení a korekci periferní arteriální insuficience. Viz také Diabetické vředy.
Přínosné může být také krytí rány kultivovanými lidskými buňkami nebo heterogenními obvazy a/nebo štěpy, aplikace rekombinantních růstových faktorů, podtlaková terapie rány a hyperbarická oxygenoterapie.
Lymfedém
Ačkoli lymfedém není obvykle příčinou ulcerací, vředy na končetinách se mohou kvůli neléčenému lymfedému nehojit. Noční elevace nohy a elastické zábaly nebo podpůrné hadice jsou vhodnými doplňky léčby resekabilní rány na edematózní končetině. U pokročilého a nereagujícího lymfedému je užitečnou možností léčby komplexní dekongestivní fyzioterapie
.
 Obrázek pokročilého křížového vředu ukazuje účinky tlaku, střihu a vlhkosti.
Obrázek pokročilého křížového vředu ukazuje účinky tlaku, střihu a vlhkosti.  Sakrální tlakový vřed před a po uzavření lalokem.
Sakrální tlakový vřed před a po uzavření lalokem.  Sakrální tlakový vřed.
Sakrální tlakový vřed.  Tlakový vřed na patě.
Tlakový vřed na patě.