21. března 2018
H. Peter Soyer, The University of Queensland a Katie Lee, The University of Queensland
Tento článek je součástí našeho seriálu o kůži: proč ji máme, co dělá a co může být špatně. Další články ze série si můžete přečíst zde.
Každý má nepříjemnou zkušenost s vyrážkou na kůži – růžovou, červenou nebo fialovou, plochou nebo hrbolatou, svědící, šupinatou, plnou hnisu nebo prostě jen nevzhlednou. Tato rozmanitost není překvapivá, protože kůže je komplikovaný orgán.
Infekce, alergické reakce, problémy s imunitním systémem a dokonce i špatné reakce na léky se mohou projevit jako vyrážka.
Představujeme několik nejčastějších typů.
Léková alergie
Téměř každý dostupný lék na předpis může jako vedlejší účinek způsobit vyrážku a více než 80 % z nich jsou „exantematické lékové erupce“, což znamená rozsáhlou vyrážku doprovázenou dalšími příznaky, jako je bolest hlavy, horečka a celkově špatný pocit.
Tato vyrážka se obvykle objeví do dvou týdnů od zahájení užívání nového léku jako rozsáhlá, symetrická vyrážka s růžovými až červenými skvrnami, které jsou ploché nebo vyvýšené a pevné a které se mohou spojovat do skvrn.
Přečtěte si více:
Tento typ vyrážky je reakcí z přecitlivělosti, při které útočící vojáci imunitního systému (tzv. „T-buňky“) detekují lék a snaží se ho z těla odstranit uvolněním zánětlivých bílkovin.

Velmi vzácně může lék způsobit závažnou a život ohrožující vyrážku zvanou „toxická epidermální nekrolýza“, kdy se kůže začne odlupovat v plátcích. Vyskytuje se častěji u Chanů se specifickou genetickou variantou a vyžaduje léčbu na jednotce intenzivní péče nebo popáleninové jednotce.
Většina lékových erupcí odezní do týdne, jakmile pacient přestane problémový lék užívat, nebo do několika týdnů ve vleklých případech. Do té doby, nebo pokud je lék nezbytný, mohou přinést určitou úlevu steroidní krémy (které zmírňují zánět) a zvláčňující (změkčující) zvlhčující přípravky.
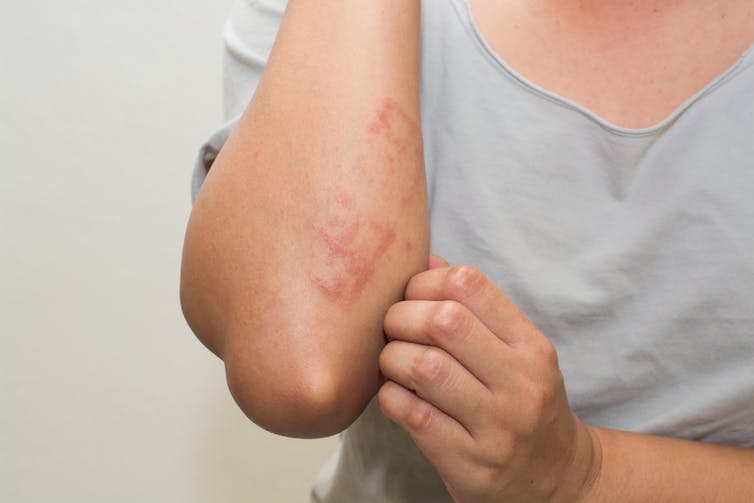
Alergická kontaktní dermatitida
Alergická kontaktní dermatitida je způsobena přímým kontaktem kůže s látkou, na kterou je postižený alergický. T-buňky imunitního systému přehnaně reagují na alergen a uvolňují bílkoviny, které do dané oblasti přivolají další imunitní buňky, takže oblast zčervená a otéká.
Přečtěte si více: Proč je v Austrálii tolik rakoviny kůže? (Nápověda: není to kvůli ozonové díře)
Často svědí a může být puchýřovitá nebo suchá, ale hrbolatá. Reakce je často opožděná o 48-72 hodin, takže může být obtížné přesně určit, co reakci způsobilo. Měla by také sama odeznít během několika dní, pokud se alergen již na kůži nenachází.
Kontaktní alergie se může objevit náhle po letech vystavení alergenu. Častými zdroji jsou šperky obsahující nikl, vonné látky v pleťových vodách, čisticí prostředky pro domácnost, konzervační látky v přípravcích na vlasy a latex v rukavicích nebo kondomu. Dermatolog může provést náplasťový test, aby zjistil, zda je látka alergenem, a to tak, že ji nanese na malý kousek kůže.
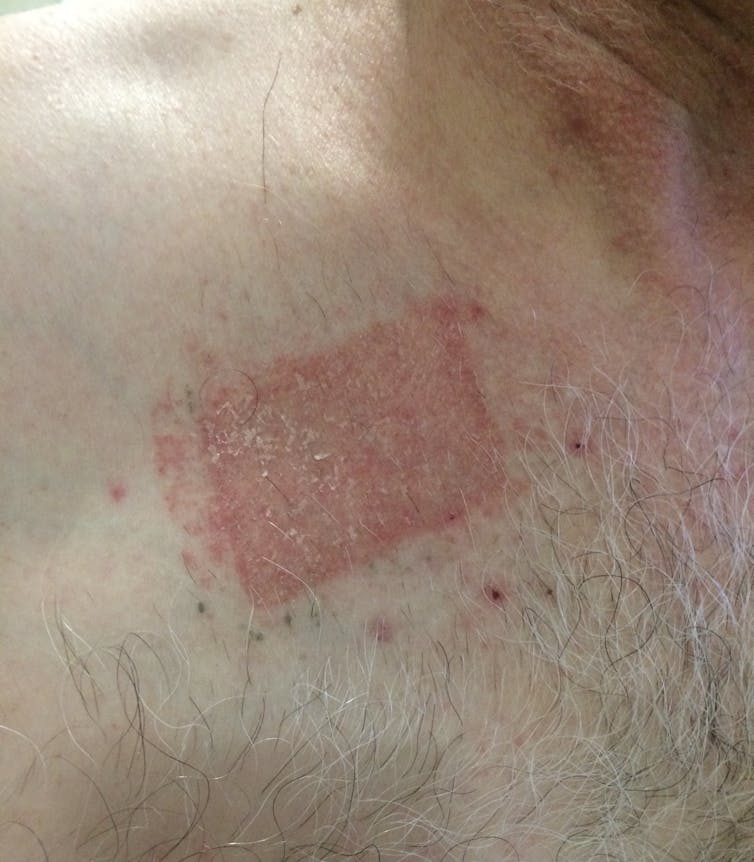
Aktivní dermatitida se léčí zvláčňujícími zvlhčujícími přípravky a steroidními krémy, případně perorálními steroidy nebo léky k potlačení imunitního systému, pokud je velmi závažná. Dalším epizodám lze předcházet tím, že si uvědomíte zdroje alergenu, budete pečlivě číst etikety a při manipulaci s výrobky obsahujícími alergeny budete používat rukavice.
Ekzém
Atopická dermatitida neboli atopický ekzém (často nazývaný jen ekzém) je velmi častý u dětí od tří měsíců věku, ale objevuje se i u dospělých, často při senné rýmě a astmatu.
Atopická dermatitida se vyznačuje skvrnami intenzivně svědící červené kůže, někdy s puchýři a plačtivými skvrnami. Děti mají často otevřené vřídky a strupy, protože je to tak svědí, že je těžké se zdržet škrábání.
Časem kůže zhrubne a zdrsní od častého škrábání a tření. Dětská atopická dermatitida má tendenci se zlepšovat, jak dítě roste, ale může pokračovat. Mnohem méně často se atopická dermatitida může poprvé objevit také v dospělosti.
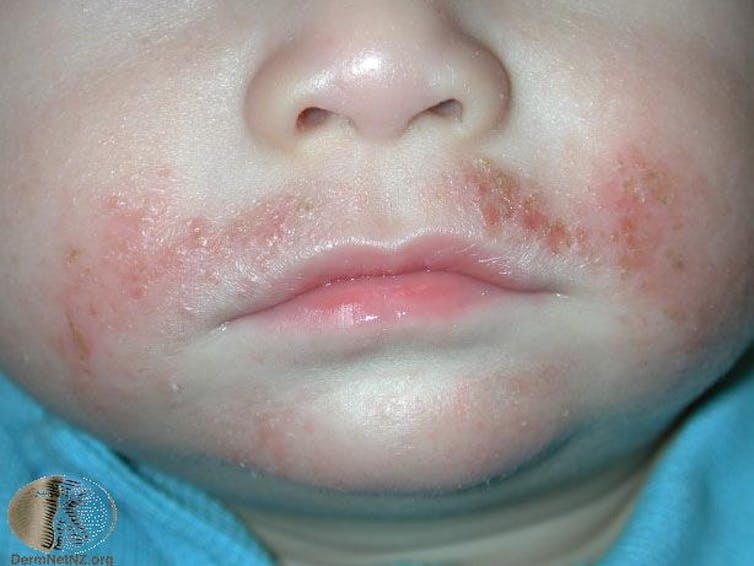
Atopická dermatitida je onemocnění imunitního systému, při kterém strukturální defekty kožní bariéry usnadňují pronikání dráždivých látek do kůže. To vyvede z rovnováhy křehkou mikrobiální komunitu na naší kůži a způsobí, že imunitní systém začne pracovat na plné obrátky. Mezi spouštěče patří stres, pocení, hrubá vlákna v oblečení, vdechování alergenů, jako je pyl, dráždivé látky, jako je mýdlo nebo parfémy, a konzumace potravin, na které jsme alergičtí.
Steroidní krémy mohou pomoci léčit silné vzplanutí atopické dermatitidy, ale neměly by se používat neustále. Ve velmi závažných případech se předepisují imunosupresiva. Průběžná kontrola atopické dermatitidy často zahrnuje používání zvláčňujících hydratačních krémů proti suché kůži, udržování chladu, vyhýbání se horké vodě nebo dráždivým látkám a omezení alergenů, jako jsou roztoči v domácnosti.
Pro těžké případy, které nereagují na tyto metody, byl v Austrálii právě schválen k použití lék dupilumab. Tento lék blokuje specifický buněčný receptor, aby zabránil imunitním buňkám detekovat dva nadměrně aktivní zánětlivé proteiny.
Atopická dermatitida může mít velký dopad na kvalitu života kvůli nespavosti z neustálého svědění a omezením v oblasti oblečení, tělesných výrobků, domácích zvířat nebo aktivit. Její přítomnost na prominentních částech těla, jako je obličej a ruce, může také snižovat sebevědomí. Večerní sedativa pro zlepšení spánku a psychoterapie mohou pomoci snížit dopad na každodenní život.
Poriasis
Poriasis je další chronické onemocnění imunitního systému. Může začít v jakémkoli věku a může být celoživotní a obvykle se projevuje jako červené plaky (vyvýšená nebo ztluštělá kůže) s dobře ohraničenými okraji a stříbřitě bílými šupinami o průměru od několika milimetrů do několika centimetrů. Nadměrně aktivní zánět může také poškodit klouby a vést k psoriatické artritidě.
Přečtěte si více:
Kůže je velmi důležitý (a náš největší) orgán: co dělá?
Plaky často svědí nebo bolí, a protože lupénka trvá dlouho a může se objevit výrazně na dobře viditelných částech těla, často s sebou nese závažné psychické následky.
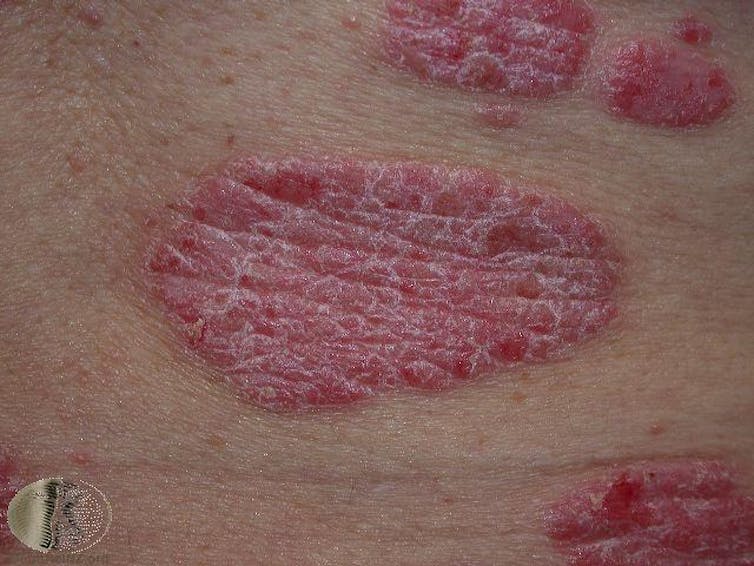
Poriáza je způsobena příliš rychlou tvorbou nových kožních buněk, které se přesouvají na povrch kůže. Není přesně známo proč, ale obvykle je v kůži nadbytek zánětlivých poselských proteinů.
Může ji vyvolat nebo zhoršit streptokoková infekce, například angína, kouření, hormonální změny, například menopauza, a některé léky. Genetika hraje důležitou roli v náchylnosti k lupénce a také v tom, jaká léčba je účinná.
Chronická plaková lupénka, nejčastější forma, může být velmi odolná vůči léčbě. Malé plochy lze léčit krémy obsahujícími steroidy, uhelný dehet nebo vitamin D. Pokud je plaky pokryta velká část těla, používají se perorální imunosupresiva nebo fototerapie, která cíleným UV zářením ničí příliš aktivní imunitní buňky. Mírné slunění někdy lupénku zlepšuje, ale spálení sluncem ji může zhoršit – v australském prostředí s vysokým UV zářením je to složitá rovnováha.
Tyto léčebné postupy mohou obvykle zlepšit stav plaků, ale může být velmi obtížné ji zcela odstranit. Na trh přichází několik nových léků na těžkou lupénku, která nereagovala na jinou léčbu.
Lupénka
Lupénka neboli pásový opar vůbec není způsobena červy, ale plísňovou infekcí. Tinea se obvykle pojmenovává podle místa na těle, na kterém se vyskytuje, ale stejných několik druhů hub může způsobovat tineu na mnoha částech těla a může se přenášet z jedné části těla na druhou, například škrábáním nebo použitím znečištěného ručníku.
Tinea pedis, na nohou, je důležitým druhem, protože spory mohou žít týdny ve společných sprchách a šatnách, což z ní činí běžný zdroj infekce, která se pak může rozšířit na trup, paže a nohy (tinea corporis) nebo třísla (tinea cruris neboli svědění kloubů). Kočky, psi a další zvířata jsou běžným zdrojem pásového oparu, ale mnoho typů se může šířit i mezi lidmi.
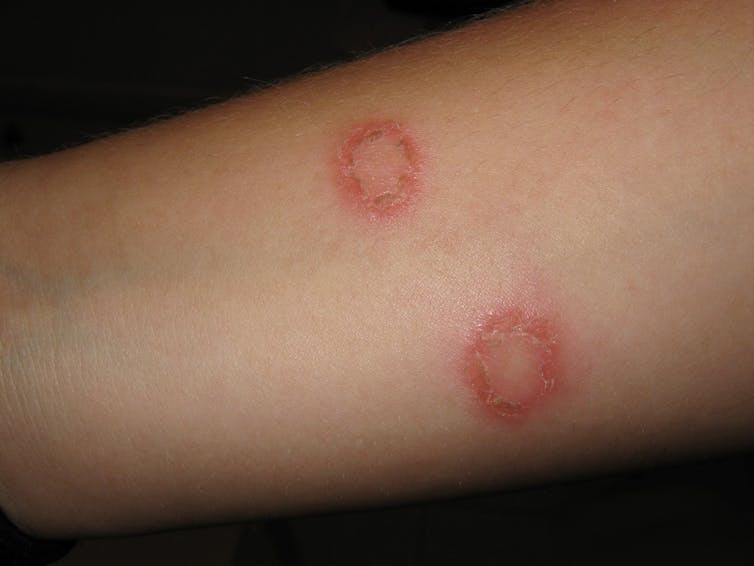
Typicky se tinea šíří v kruhové nebo oválné skvrně, která se často hojí uprostřed, takže vypadá jako červený šupinatý prstenec infekce. Někdy může také přerůst v houbový absces, který vypadá jako vřídek, je bahnitý a má puchýřky.
Na nohou může vypadat jako kroužkovité kruhy, skvrnité jemné suché šupinky na chodidle, puchýřky na nártu nebo vlhká, červeně se olupující oblast mezi prsty (atletická noha).
V tříslech může mít šupinatý, červený vyvýšený okraj a může extrémně svědit.
Tinea se diagnostikuje mikroskopickým vyšetřením a laboratorní kultivací kožních seškrabů. Obvykle se léčí antimykotickými krémy, případně perorálními antimykotiky, pokud přetrvává. V teplých a vlhkých záhybech těla může přecházet do chronického stavu.
Pásový opar
Pásový opar je známá bolestivá, puchýřovitá vyrážka způsobená reaktivací viru planých neštovic, varicella-zoster viru, obvykle po letech nebo desetiletích od původní infekce.
Virus leží v klidovém stavu v nervech v blízkosti páteře a při reaktivaci migruje po smyslovém nervu do kůže, ale není známo, proč se virus reaktivuje. Mezi možné spouštěče patří radioterapie, operace páteře, jiné infekce nebo nádorová onemocnění.
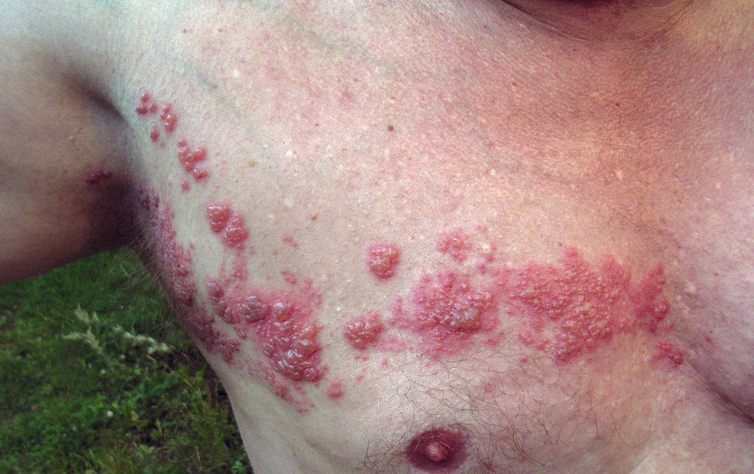
Pásový opar začíná bolestí kůže, která je často popisována jako pálení nebo bodání, a za jeden až tři dny následuje vyrážka z vyvýšených červených hrbolků, které se změní v puchýře a poté se na nich vytvoří krusty. Vyrážka je obvykle omezena na úzký oblouk kůže podél smyslového nervu, v němž se nacházel virus.
Pacienti mají často horečku, bolesti hlavy a zduřelé lymfatické uzliny. Rekonvalescence trvá dva až čtyři týdny, ale bolest může přetrvávat i po zhojení vyrážky, tzv. postherpetická neuralgie.
Pokud je zachycena do tří dnů od začátku, antivirové léky mohou snížit závažnost příznaků a délku trvání infekce. Jinak se léčba skládá z prášků nebo roztoků na vysušení vyrážky, stejně jako z úlevy od bolesti a odpočinku.
![]() Australané starší 70 let mají nárok na bezplatnou vakcínu proti pásovému oparu, která snižuje riziko vzniku pásového oparu na polovinu.
Australané starší 70 let mají nárok na bezplatnou vakcínu proti pásovému oparu, která snižuje riziko vzniku pásového oparu na polovinu.
H. Peter Soyer, profesor dermatologie, The University of Queensland a Katie Lee, asistentka výzkumu, The University of Queensland
Tento článek byl původně publikován na stránkách The Conversation. Přečtěte si původní článek.