Es ist nie ein gutes Zeichen, wenn weiße Flocken auf Ihrem Hemd erscheinen und es draußen nicht schneit. Aber Schuppen sind nur eines von vielen häufigen Kopfhautproblemen, die Ihren Alltag durcheinander bringen können. Zum Glück hat die moderne Medizin eine Lösung parat, damit Ihre Kopfhaut gut aussieht und sich wohl fühlt. Erfahren Sie mehr über die möglichen Ursachen für die Beulen auf Ihrem Kopf, indem Sie sich über die folgenden sieben häufigen Erkrankungen informieren. Wenden Sie sich jedoch immer an einen zertifizierten Dermatologen, wenn Sie sich wirklich Sorgen machen.
Psoriasis
Wie sie aussieht: rosa Plaques mit silbrigen Schuppen
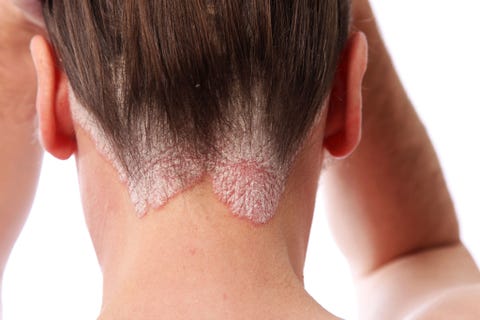
Die Ursache: Nicht zu verwechseln mit der Leberzirrhose (Leberschädigung). Diese Krankheit betrifft etwa 1 bis 2 % der Bevölkerung und kann jeden treffen, in jedem Alter. Man geht davon aus, dass es sich um eine Autoimmunerkrankung handelt, bei der die Zellen in der obersten Hautschicht überreagieren, was sich als rosafarbener Ausschlag mit einer charakteristischen silbrigen Schuppung äußert.
Schuppenflechte kann jeden Teil des Körpers von Kopf bis Fuß (einschließlich der Nägel) befallen, aber die Kopfhaut ist laut Dr. Seemal Desai, F.A.A.D., klinischer Assistenzprofessor in der Abteilung für Dermatologie am University of Texas Southwestern Medical Center, eine der am schwierigsten zu behandelnden Formen. Und warum? Die Anhäufung von Hautzellen führt zu schuppigen Flecken, die jucken, schmerzen, verkrusten und bluten können. Und es kommt noch schlimmer: Traumata auf der Kopfhaut (d. h. Föhnen und Abdecken von Grauschleiern) können die Situation verschlimmern.
Die Behandlung: Es geht wirklich darum, die Symptome zu lindern, sagt Dr. Desai. Die meisten Ärzte beginnen mit Steroiden, während in schwierigeren Fällen Injektionen, so genannte Biologika, erforderlich sein können, die helfen, die Ursache der Schübe zu unterdrücken. Ihr Dermatologe kann auch vorschlagen, einen Excimer-Laser auszuprobieren, mit dem einzelne Flecken behandelt werden können, die auf andere Therapien nicht ansprechen.
Aber Sie sollten auch Ihre Haarpflegeroutine berücksichtigen, betont Desai. Wenn Sie Ihr Haar nicht jeden Tag shampoonieren, kann das Auftreten von Hautausschlägen verringert werden, und auch eine therapeutische Ölcreme kann Wunder bewirken.
Follikulitis
Wie sie aussieht: verstreute Eiterbeulen
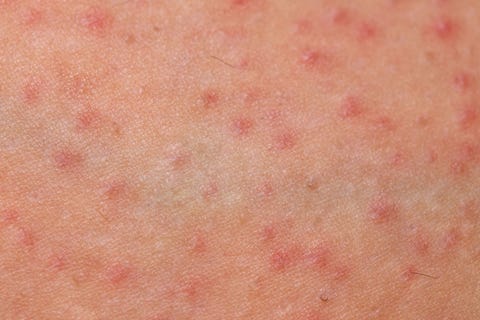
Die Ursache: Im Grunde handelt es sich um eine Entzündung des Haarfollikels, die entweder durch eine Bakterie (meist eine Staphylokokkeninfektion) oder durch Reizungen durch Rasieren, starke Spülungen, starke Haarfärbemittel und übermäßiges Schwitzen verursacht wird. Meistens handelt es sich um kleine Eiterbeulen, die über die gesamte Kopfhaut verteilt sind und ähnlich wie Akne aussehen. Die Beulen können sich manchmal wund anfühlen.
Die Behandlung: Ein Arzt, der eine Follikulitis vermutet, kann eine Kultur anlegen, um nach Bakterien zu suchen. Wenn eine Mikrobe Ihre Kopfhautprobleme verursacht, ist ein aktuelles oder orales Antibiotikum die beste Behandlungsoption. „Wenn kein infektiöser Erreger vorhanden ist, können entzündungshemmende Medikamente wie Steroidcremes wirksam sein“, sagt Dr. Christine Ko, M.D, Christine Ko, außerordentliche Professorin für Dermatologie und Pathologie an der Yale School of Medicine.
Seborrhoische Dermatitis
Wie sie aussieht: fettige Schuppen und Schuppen
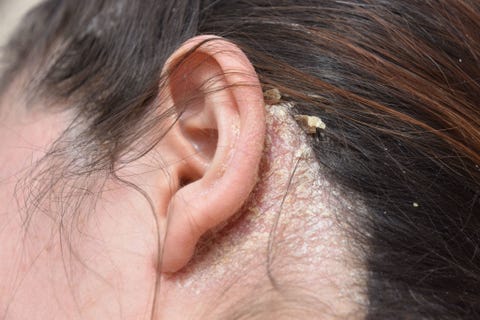
Die Ursache: Seb derm, wie die meisten Dermatologen es nennen, ist eine der häufigsten Kopfhauterkrankungen. Was bei Babys als Milchschorf auftritt, verwandelt sich bei Erwachsenen in rote, juckende Flecken mit fettigen Schuppen oder in Schuppen. Die Krankheit ist nicht ansteckend, aber sie kann peinlich sein. Leider kommt und geht die Talgdrüse oft mit Auslösern wie Stress und jahreszeitlichen Veränderungen – im Winter und zu Beginn des Frühlings ist sie schlimmer. Und auch Gesicht, Ohren und Brust können betroffen sein.
Obwohl keine endgültige Ursache gefunden wurde, scheint ein Hefepilz namens Malassezia, der sich in der Ölsekretion der Haut befindet, der wahrscheinlichste Verursacher zu sein. Zu den prädisponierenden Faktoren gehören Parkinson, Depressionen, Diabetes, ein geschwächtes Immunsystem und Fettleibigkeit.
Die Behandlung: Dr. Desai empfiehlt, seborrhoische Dermatitis frühzeitig und aggressiv zu behandeln, um Komplikationen wie Haarausfall zu vermeiden. Oft hilft ein verschreibungspflichtiges Shampoo gegen Hefepilze namens Ketoconazol. Wenn immer noch Schuppen fallen, kann ein topisches Steroid angebracht sein.
Denken Sie daran, dass verschreibungspflichtige Anti-Hefe-Shampoos Ihr Haar stark austrocknen können. Um dem entgegenzuwirken und die Wirksamkeit des Shampoos zu verbessern, empfiehlt Dr. Yolanda Lenzy, zertifizierte Dermatologin und Autorin von Getting to the Root: A Dermatologist’s Guide to Understanding Hair, empfiehlt, das Shampoo 5 bis 10 Minuten vor dem Anfeuchten der Haare direkt auf die Kopfhaut aufzutragen und dann nur den Kopfhautbereich einzuschäumen, bevor Sie es ausspülen. „Anschließend ein feuchtigkeitsspendendes Shampoo und eine Pflegespülung auf den Haarschaft auftragen, um die Trockenheit zu vermeiden, die Rx-Shampoos oft verursachen, besonders bei lockigem oder krausem Haar“, sagt sie.
Alopezie
Wie es aussieht: Haarausfall

Die Ursache: „Haarausfall kann auf eine Reihe verschiedener Faktoren zurückzuführen sein, darunter Genetik, Medikamente, Entzündungen, hormonelle Anomalien und Haarbrüchigkeit“, sagt Dr. Ko. Unabhängig von der Ursache ist es sehr beunruhigend. Wenn Sie Haarausfall oder kahle Stellen auf Ihrer Kopfhaut bemerken, ist es wichtig, dass Sie sich sofort von einem Arzt untersuchen lassen. Dieser wird mit ziemlicher Sicherheit ein Blutbild erstellen, um Anämie, Vitaminmangel, Schilddrüsenanomalien, unregelmäßige Hormonspiegel und Autoimmunmarker festzustellen.
Wenn die Bluttests positiv ausfallen, können auch andere Stressfaktoren wie der Tod eines geliebten Menschen, ein starker Gewichtsverlust, eine Operation, ein Autounfall oder eine schwere Infektion oder Krankheit noch Monate nach dem Vorfall zu einem massiven Haarausfall führen – ein Zustand, der Telogen Effluvium genannt wird. So ergab eine von Survivor Corps durchgeführte Umfrage, dass fast 68 % der 1 700 befragten COVID-19-Überlebenden berichteten, dass sie nach ihrer Coronavirus-Infektion unter Haarausfall litten. „Die Schauspielerin Alyssa Milano schilderte kürzlich sogar auf Twitter ihre Erfahrungen mit COVID-19-bedingtem Haarausfall“, so Dr. Lenzy. Auch das Alter kann eine Rolle spielen: Wenn der Östrogenspiegel zwischen dem gebärfähigen Alter und der Menopause sinkt, gilt das oft auch für unser Haar. Auch jahrelanges Blondieren, Färben, Glätten, Dauerwellen und das Tragen von strengen, zurückgekämmten Frisuren können uns einholen. Das Problem des Haarausfalls ist offensichtlich komplex und bedarf einer angemessenen ärztlichen Behandlung, um es zu lösen.
Die Behandlung: Ihr Arzt wird eine gründliche körperliche Untersuchung veranlassen, damit etwaige medizinische Probleme, die dabei festgestellt werden, behandelt werden können. Grundlegende Kopfhauterkrankungen wie seborrhoische Dermatitis oder Psoriasis sollten behandelt werden. Bei hormonell bedingter Haarausdünnung gibt es Behandlungen wie Rogaine, eine Lösung, die vorhandenes Haar verdichtet, und Spironolacton, eine Pille, die hilft, Androgene zu blockieren.
Eine ausgewogene Ernährung mit Vitaminen wie B12 und Folsäure ist bei Haarproblemen ebenfalls hilfreich. Außerdem sollten Sie Ihr Haar nicht zu sehr bearbeiten, sondern lieber natürliche Frisuren tragen. „Plättchenreiches Plasma (PRP) ist eine wirksame Option bei androgenetischer Alopezie (auch als männlicher und weiblicher Haarausfall bezeichnet) und der verbleibenden Ausdünnung nach dem Telogeneffluvium“, sagt Dr. Lenzy. „Bei der PRP-Behandlung wird dem Patienten Blut abgenommen und das Plasma, das reich an verschiedenen Wachstumsfaktoren ist, die das Haarwachstum anregen, isoliert und injiziert oder mit Microneedling auf die Kopfhaut aufgetragen. In extremen Fällen ist eine Haartransplantation eine wirksame Option.
Zysten
Wie sie aussehen: flüssigkeitsgefüllte Säcke
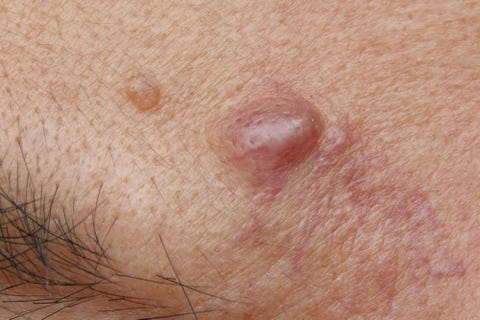
Die Ursache: Wie jedes andere Organ auch, können Zysten auf der Haut auftreten. Die gute Nachricht: Kopfhautzysten sind häufig und leicht zu erkennen. Es handelt sich in der Regel um marmor- oder traubengroße, mit Flüssigkeit gefüllte Säckchen, die Sie spüren können, wenn Sie mit dem Kamm oder der Bürste darüber fahren. In den meisten Fällen sind Kopfhautzysten genetisch bedingt, gutartig und kein Grund zur Sorge. In einigen Fällen können sie sich jedoch infizieren oder gereizt werden, was zu Schmerzen und Ausfluss führt.
Die Behandlung: Lassen Sie sie in Ruhe, oder wenden Sie sich an einen Arzt, um sie chirurgisch entfernen zu lassen.
Ringelflechte
Wie sie aussieht: schuppiger Ausschlag und kahle Stellen
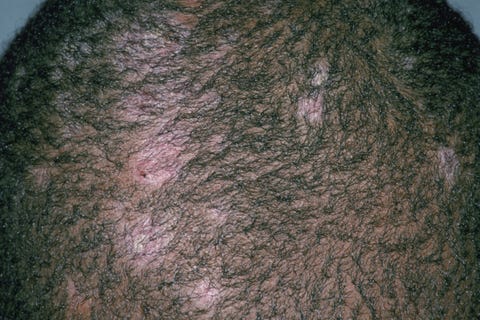
Die Ursache: Ringelflechte, auch Tinea capitis genannt, ist eine Pilzinfektion, die in der Regel bei kleinen Kindern auftritt, die aber gelegentlich auch Erwachsene bekommen. Nach Angaben der Mayo Clinic gibt es mehrere Möglichkeiten, sich mit dem Pilz anzustecken: von Mensch zu Mensch, von Tier zu Mensch (Katzen sind eine häufige Quelle) und von Gegenstand zu Mensch (Kleidung, Handtücher, Bettzeug, Kämme und Bürsten). Der daraus resultierende Ausschlag ist in der Regel schmerzhaft und schuppig und verursacht manchmal sogar vergrößerte Lymphknoten. Er kann auch zu kahlen Stellen, abgebrochenen Haaren und schwarzen Punkten führen.
Die Behandlung: Die Einnahme einer Antimykotika-Pille hilft in der Regel. Die Behandlung oder das Wegwerfen infizierter Quellen kann helfen, eine erneute Infektion zu verhindern.
Allergische Kontaktdermatitis
Wie sie aussieht: juckende Rötung
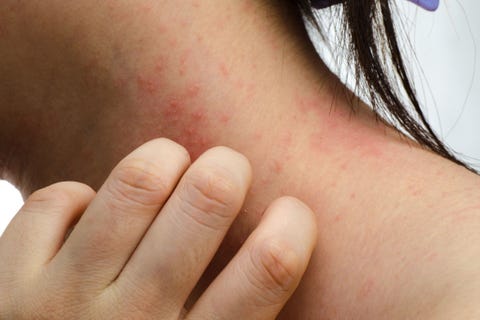
Die Ursache: Paraphenylendiamin (PPD) ist eine Chemikalie, die häufig als permanentes Haarfärbemittel verwendet wird, und wissen Sie was? Sie kann auf der Haut verheerende Folgen haben. PPD ist auch eine der häufigsten Ursachen für allergische Kontaktdermatitis (ACD) auf der Kopfhaut, wobei die in Shampoos und Pflegespülungen enthaltenen Chemikalien/Duftstoffe dicht dahinter liegen. ACD kann extremen Juckreiz und Unbehagen verursachen. Glücklicherweise ist es in der Regel einfach, die Ursache herauszufinden, da der zeitliche Zusammenhang zwischen dem Kontakt mit den Chemikalien und dem Ausschlag bekannt ist.
Die Behandlung: Die Identifizierung der Ursache und ihre Beseitigung sind die wichtigsten Schritte bei der Behandlung von ACD. Die zwei- bis dreiwöchige Anwendung eines topischen Steroidgels, -schaums, -creme oder -salbe hilft, die Entzündung zu verringern und die Haut zu klären.